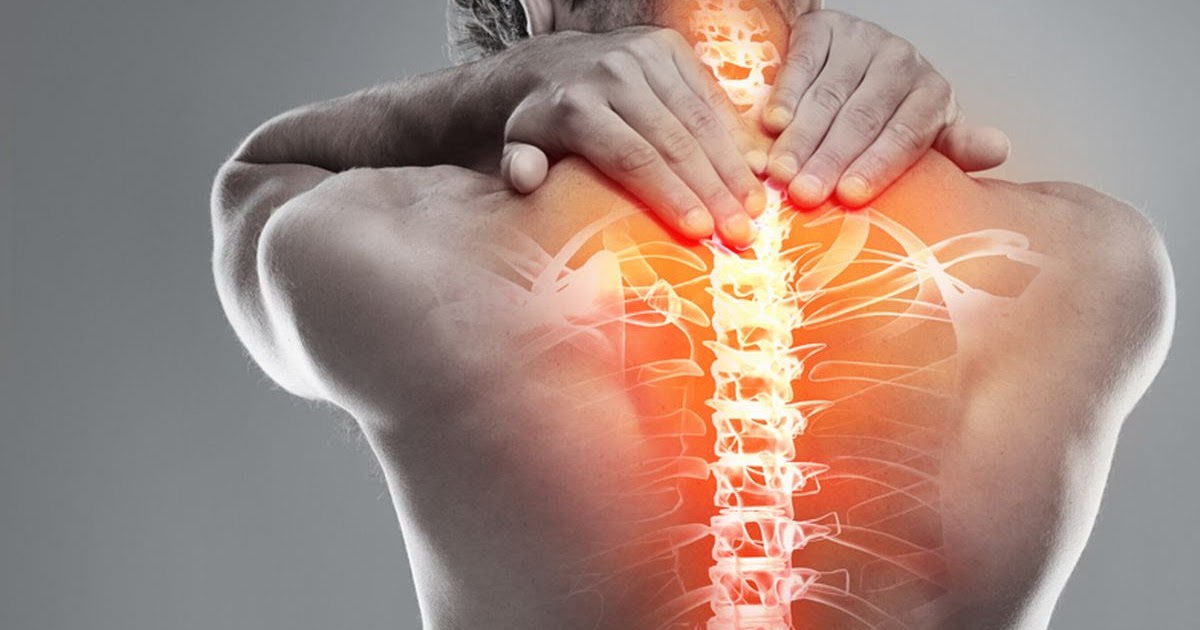
Беспокоят боли в спине, коленных суставах?
Если беспокоит боль в спине
Что может скрываться за жалобой боли в спине? Боль может быть эпизодической и связанной либо с неловким движением, либо с поднятием тяжести. Часто появляется чувство усталости в спине, боль ноющего характера неяркой интенсивности после вынужденного пребывания в одном положении или ходьбы, беспокоит «ощущение тяжести» между лопатками, необходимость многократного отдыха в течение дня, желательно в положении лежа. Могут появиться боли в суставах, нарушение походки, хромота. Прием обезболивающих препаратов не купирует болевой синдром полностью.
Причинами описанных выше болей в спине может быть остеопороз – снижение минеральной плотности кости. Остеопороз опасен последствиями: компрессионными переломами позвоночника, частичным надломом с периостальным кровоизлиянием, механическим сдавлением связок и мышц, переломами конечностей при небольшом падении, существенным снижением качества жизни.
Боль в нижней части спины у молодых мужчин и женщин может быть обусловлена воспалительным процессом в суставах позвоночника, а не «обычным» остеохондрозом. Воспалительный процесс в позвоночнике без правильного лечения приводит к раннему и выраженному ограничению подвижности во всех отделах позвоночника и значимо снижает функциональные возможности человека. В связи с этим очень важно начинать лечение в ранние сроки. Определить данное заболевание и назначить правильное лечение может врач-ревматолог.
Если беспокоят боли в коленном суставе
Периодически многие из нас могут испытывать боль в колене при сгибании, приседании, ходьбе по лестнице. Часто беспокоит не только боль в колене, но и чувство скованности сустава, его плохая способность к подвижности. Могут появиться и другие ощущения, сопровождающие боль: припухание в области сустава, повышение местной кожной температуры над суставом (колено становится «горячим»), чувство онемения, ощущение холода или покалывания.
Могут появиться и другие ощущения, сопровождающие боль: припухание в области сустава, повышение местной кожной температуры над суставом (колено становится «горячим»), чувство онемения, ощущение холода или покалывания.
Коленный сустав – самый крупный и сложный по строению в нашем организме. В нем соединяются 3 кости, надколенник, мениски, связки, сухожилия, мышцы. И если возникает боль в колене, это может говорить о целом ряде причин:
- повреждении коленного хряща,
- повреждении сухожилий,
- повреждения связок,
- воспаления околосуставных сумок и воспалении в самом суставе,
- патологии других частей коленного сустава.
Разобраться в причине боли и грамотно помочь может только врач. Поэтому, при появлении вышеперечисленной симптоматики, запишитесь на прием к врачу ревматологу, специалисту по заболеваниям суставов.
Пациенты с псориазом также нуждаются в осмотре ревматолога, так как при данном заболевании довольно часто в воспалительный процесс вовлекаются суставы позвоночника, что также требует специального лечения и наблюдения у врача-ревматолога.
Статья подготовлена врачом ревматологом Клиники Крови Кожиновой Мариной Сергеевной
Боль, отдающая в плечо или лопатку
Когда боль в шее начинает распространяться на лопатку, плечо, мы склонны беспокоиться по этому поводу гораздо больше, чем из-за привычных болей в шее. И это совершенно правильно. Распространение боли на другие области тела показывает, что мы имеем дело не с приходящим болевым синдромом, а с более серьезным болезненным состоянием. Такая боль сигнализирует о том, что необходимо своевременно провести диагностику и лечение заболевания для исключения возможных осложнений.
Боль, отдающая в плечо и лопатку, может быть осложнением заболевания, вызывающего боли в шее, в грудном отделе позвоночника – остеохондроза, грыжи позвоночного диска, спондилеза и т.п. В таких случаях распространение боли может быть симптомом вовлечения в процесс корешков спинномозговых нервов, иногда сопровождается нарушением чувствительности в руках, в области лопатки. Давление на корешки спинномозговых нервов может быть вызвано и опухолевым процессом, что требует более серьезного внимания к подобным болям.
Давление на корешки спинномозговых нервов может быть вызвано и опухолевым процессом, что требует более серьезного внимания к подобным болям.
Появление болей в лопатке и плече может быть и проявлением заболеваний внутренних органов. Так, например, боли в лопатке, плече слева требуют исключения острого инфаркта миокарда, они могут проявляться и при стенокардии. Боли слева также могут быть отражением болезней желудка, например, язвы. Распространение болей на правое плечо, лопатку может быть симптомом заболевания печени, желчного пузыря, поджелудочной железы. Заболевания почек, межреберная невралгия также нередко проявляются болями в области лопатки. Своевременность выявления заболеваний напрямую влияет на эффективность лечения и восстановление работоспособности.
Клиника «Элеос» предлагает услуги специалистов – врачей высокой квалификации – для оперативной диагностики и эффективного лечения заболеваний позвоночника и внутренних органов.
Хроники короновируса. Игра на выживание ещё не закончена
Сообщение в группу Бердск-Онлайн в соцсети ВКонтакте прислала Елена Ефимкина
Хроники короновируса.
День 1. Утром заболела спина, заболела нестерпимо, будто продуло. Отдавало в правое плечо, боль распространялась между лопаток, а также в локоть правой руки. Никакие массажи, уколы диклофенак а, кетопрофеновая и разогревающие мази не помогали. К вечеру поднялась температура 37.2, запершило горло, но боли не было, просто першение.
День 2. С утра температура 37.1, все также болит спина, но теперь боль становится опоясывающей, болит грудина, где-то за ней и перед ней. Появилось жжение в груди. Горло не першит. К вечеру температура 37.5. Начинаю пить ингаверин, стараюсь много пить.
Горло не першит. К вечеру температура 37.5. Начинаю пить ингаверин, стараюсь много пить.
День 3. Все также болит спина, стреляет плечо. Температура в течение всего дня колеблется между 37.1-37.5. Небольшая ломота в нижних конечностях, странно, но хочется все время есть, буквально каждые два часа. Начинаю есть пищу богатую витамином С — киви, квашеную капусту, лимоны, апельсины. В аптеке этот витамин найти не удаётся. Также добавляю витамин Д в каплях.
День 4. Спину отпустило (наконец-то) но температура стойко держится 37.1-37.5, замечаю, что как только попью чая, немного снижается… Добавляю чай с имбирём и лимоном, с облепихой, чёрной смородиной, калиной, малиной и всем тем, что запасла осенью. Вот и пригодилось. Голод не проходит, есть хочется постоянно. Чувствуется сдавленность в груди, небольшая, но настораживает.
День 5. Температура так и не падает. Всё на уровне тех же отметок. Звоню тёте, она врач анестезиолог-реаниматолог, но уже на пенсии. Оказывается сама уже в областной на кислороде, чуть живая, поражение лёгких 40 процентов. Но шепчет в трубку… Начинай пить антибиотики. Боюсь… Начинаю пить антибиотик номер 1, какой имеется дома с весны (остался после лечения бронхита) муж ездит по аптекам Бердска и Новосибирска, пытаясь найти хоть что-то из того, что посоветовала тётя. Ничего нет. Страх подхватить пневмонию нарастает.
Оказывается сама уже в областной на кислороде, чуть живая, поражение лёгких 40 процентов. Но шепчет в трубку… Начинай пить антибиотики. Боюсь… Начинаю пить антибиотик номер 1, какой имеется дома с весны (остался после лечения бронхита) муж ездит по аптекам Бердска и Новосибирска, пытаясь найти хоть что-то из того, что посоветовала тётя. Ничего нет. Страх подхватить пневмонию нарастает.
День 6. Температура на тех же отметках.Пью антибиотик номер 1. Других симптомов, кроме температуры не наблюдается, разве что какая то сдавленность в грудной клетке (может от страха?) продолжаю пить витамины, добавляю пробиотики типа нарине и серии кольцовских бифидум, бифацил и тд… Кефир тоже пью.
День 7. Утро, страх заставляет записаться на рентген. Температура не падает. К обеду рентген сделан, лёгкие без изменений и поражений. Немного успокоилась. Пить не пить антибиотики? Все время раздумываю. В итоге пью антибиотик номер 1. Вечером, звонок, появился антибиотик номер 2 тот, который советовала тётя.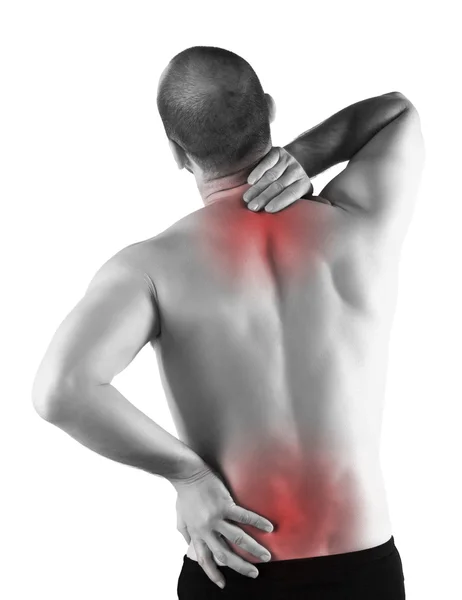 Муж несётся в город на Маркса, берет у знакомой, которая в свою очередь раздобыла по своим каналам его для нас.
Муж несётся в город на Маркса, берет у знакомой, которая в свою очередь раздобыла по своим каналам его для нас.
День 8. Температура все та же. Начинаю пить антибиотик номер 2 (пить его три дня) других симптомов нет. Есть хочу все также, сдавленность в груди исчезла, а была ли она вообще? Может это моя психика? Заметила, что ночью температуры нет, замерила 36.7, сплю хорошо.
День 9. Температура так и есть, я уже к ней привыкла и почти её не чувствую. Потихоньку шевелюсь, мою пол, готовлю покушать… Слабость, ноги трясутся, небольшая одышка. Пью антибиотик номер 2, вместе со всеми витаминами, пробиотиками. Тёте тоже лучше, говорит пей что-нибудь для разжижения крови. Пью кардиомагнил, курантила не найти.
День 10. Температура, ну конечно! 37.1 это почти моя норма. К обеду горит лицо, начинает болеть горло, в носу тоже не комфортно, как будто заболеваю орви. Интересно как? Я все это время лежу дома и никуда не выхожу… К вечеру осип голос. Пью антибиотик номер 2. Начинаю полоскать горло, протаргол в нос, все щипет и дерет, опять начинается ломота. Озноб…. Уже не знаю, что и думать. Но паники на удивление нет.
Пью антибиотик номер 2. Начинаю полоскать горло, протаргол в нос, все щипет и дерет, опять начинается ломота. Озноб…. Уже не знаю, что и думать. Но паники на удивление нет.
День 11. Температура как обычно 37.2 или чуть выше. Записалась на общий анализ крови и реактивный белок, тётя посоветовала, знаю, что поможет расшифровать все потом. Начинаю колоть третий антибиотик. Больно, на пятую точку сесть не могу… С новокаином намного лучше… Могу сидеть хотя бы. Горло болит, першит, нос чешется.. Такое ощущение что ангина начинается.
День 12. Сдала анализы. Температура утром спала до 36,8, но к обеду все те же 37.1. Горло чуть получше, нос вроде прошёл. Днем небольшой озноб. Продолжаю колоть антибиотик. Укол утром, укол вечером. Вечером приходят анализы. Назовём их, где то в туманном пути к выздоровлению… Лейкоциты повышены, но не критично. Гемоглобин упал на 20 пунктов, я слежу за ним постоянно, так как астеник. Печально.
Тромбоцитоз.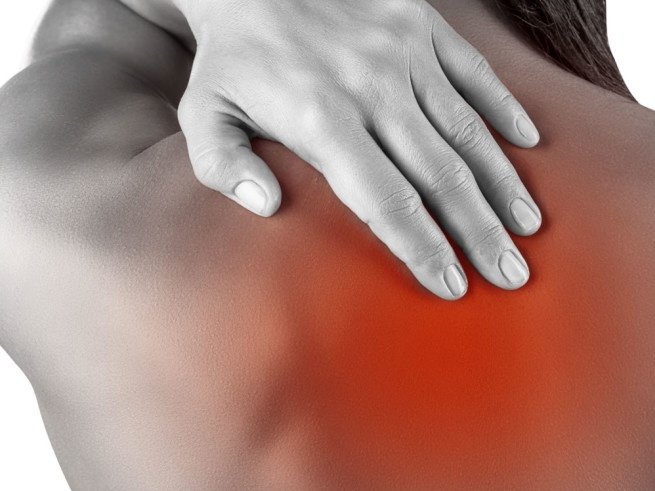 Кровь густая… А так в целом, вроде буду жить. Температура утром 36.7, к обеду все также поднимается… Вечером после 11 падает ниже 37.0 сплю сном младенца. Предпоследний укол антибиотиков. По инструкции так. Горло тоже лучше.
Кровь густая… А так в целом, вроде буду жить. Температура утром 36.7, к обеду все также поднимается… Вечером после 11 падает ниже 37.0 сплю сном младенца. Предпоследний укол антибиотиков. По инструкции так. Горло тоже лучше.
День 13. Температура начинает прыгать в течение дня с 36.6 до 37.4, в зависимости от времени дня… К вечеру выше. Утром и ночью прекрасно. Последние уколы… Есть хочется все также сильно. Хочется мяса и ещё раз мяса. Пью витамины и чаи, делаю дыхательную гимнастику… Чувствую, что выздоровление где то рядом… Настрой позитивный.
В настоящее время идёт 14 день моей болезни, температура пока также скачет. Курс антибиотиков закончен, а нужен ли он был? Да кто его знает. Слабость, одышка, ноги трясутся… Но дышать легко. Горло прошло, наконец ничего не болит. Но по организму будто трактор проехал. Тётю передали в пульмонологию, ей значительно лучше.
Господи, что за зараза такая. Да, сам себе врач! А какой выбор? Когда знаешь, что никто не придёт и не приедет.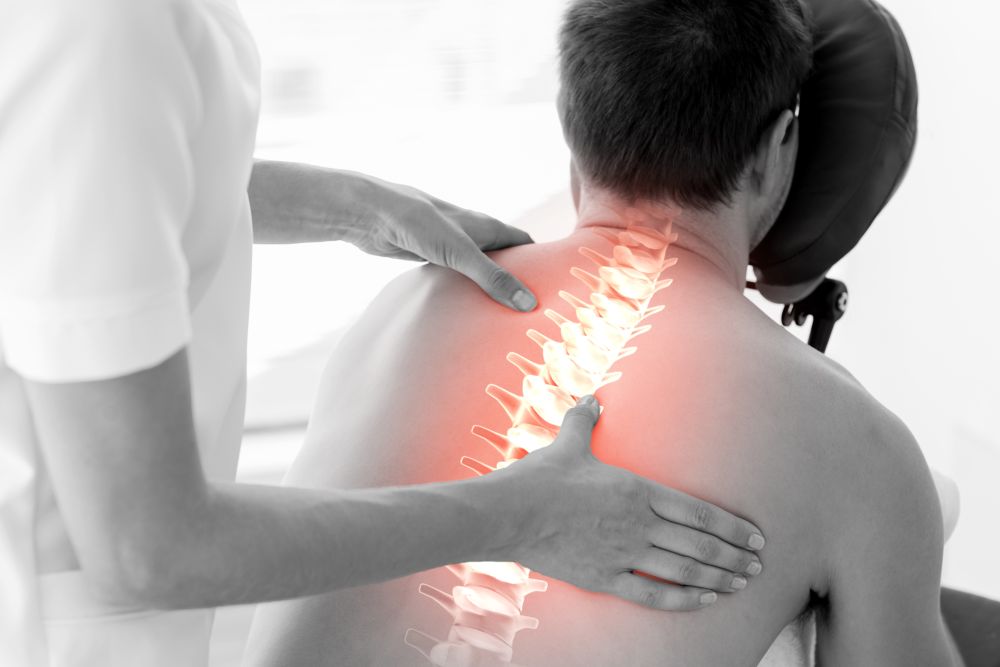 .. Лекарства достать только из-под полы, через знакомых или их друзей, или даже с другого города привезут. В моем случае, с юга. Игра на выживание.
.. Лекарства достать только из-под полы, через знакомых или их друзей, или даже с другого города привезут. В моем случае, с юга. Игра на выживание.
Считаю, что относительно легко отделалась, да угробила организм антибиотиками… Но это мой выбор. А какой будет ваш? Ведь на кону жизнь… Один неверный шаг и ты за пределами…. Держитесь, товарищи!!! Но надейтесь только на себя….
Ну а я на пути к выздоровлению. Но думаю, все равно вирус не прошёл бесследно для внутренних органов и систем и чем то это аукнется. Так что игра на выживание ещё не закончена.
А ты все ещё сомневаешься по поводу ношения маски?
Остеохондроз грудного отдела позвоночника. Торакалгия
Причины возникновения торакалгии
Боли возникают из-за сдавливания межреберного нерва окружающими тканями (связками, мышцами и т. д.), которое может быть вызвано компрессией (сдавливание нерва), травмой (надрыв нерва) или воспалением (отек нерва).
Основные симптомы торакалгии
- Постоянная или приступообразная боль, которая локализуется с правой или левой стороны грудного отдела позвоночника.
 Боль усиливается при движениях, кашле, глубоком вдохе и распространяется по направлению межреберных промежутков.
Боль усиливается при движениях, кашле, глубоком вдохе и распространяется по направлению межреберных промежутков. - Болевой приступ сопровождается покалыванием, жжением, онемением по ходу нервного ствола или его ветвей. Признаки схожи с симптомами некоторых заболеваний сердца. Отличить приступ торакалгии от сердечного приступа самостоятельно сложно, поэтому при появлении подобных ощущений необходимо сразу же обратиться к врачу.
Клинические варианты торакалгии
- Ноющие тупые боли, ограниченные передней подмышечной и окологрудинной линиями, иногда усиливающиеся во время движения, – торакалгия переднего отдела грудной стенки.
- Продолжительные ноющие беспрерывные боли за грудиной, иногда отдающие в область между лопаток, – торакалгия верхнегрудного отдела.
- Резкие или ноющие боли по средней подмышечной линии, в околососковой зоне, межлопаточной области – лопаточно-реберная.
- Боли на уровне ключиц, распространяющиеся в область левого плеча, предплечья или шеи – торакалгия нижнешейного отдела.

Диагностика и лечение
Огромное значение имеет своевременная диагностика природы недуга, так как часто симптомы похожи на признаки других, более опасных заболеваний. При обследовании пациента с характерными для заболевания болями специалист назначает рентген грудной клетки и ЭКГ. Необходимо исключить патологии других органов и систем грудной клетки и только после этого приступать к лечению позвоночника.
В нашей клинике работают опытные врачи, которые специализируются на диагностике и лечении любых заболеваний позвоночника. Если вас беспокоят боли или другие неприятные ощущения, обращайтесь, мы окажем необходимую помощь и вернем утраченное здоровье.
Боль в боку сзади :: Клиницист
Боль в боку сзади — чрезвычайно распространенный симптом. Она встречается при самых различных заболеваниях, и поэтому залогом ее успешного лечения служит точная диагностика. Тщательное обследование обычно позволяет установить причину боли.
Боли в боку сзади сопровождают различные болезни внутренних органов:
- Заболевания сердечно-сосудистой системы (кардиолог). Наблюдаются боли в левом боку сзади. Характер боли отличается в зависимости от заболевания и может быть следующим:
- боль в межлопаточной области слева;
- постоянная, умеренная или интенсивная жгучая боль с периодическими «прострелами» в спине, грудной клетке, левом плече;
- боли различной интенсивности, постепенно нарастающими, иногда с распространением в шею, спину, плечо, при этом часто отмечается вынужденное положение тела (сидя с небольшим наклоном вперед).
- Заболевания дыхательной системы (терапевт). Наблюдаются боли в левом или правом боку сзади. Возможные симптомы:
- ощущение режущей боли в левой или правой половине грудной клетки, связанной с дыхательными движениями;
- внезапная острая боль в грудной клетке с переходом в лопатку;
- интенсивная или умеренная боль в левой или правой половине грудной клетки или лопатке, усиливающаяся при глубоком дыхании и кашле.

- Заболевания пищеварительной системы (гастроэнтеролог). Ощущаются боли в правом боку сзади. Боль продолжается от нескольких часов до нескольких дней, возможны распространение в правую половину грудной клетки, правое плечо, лопатку, надплечье, а также в область сердца, сопутствующие тошнота, рвота, лихорадка, желтушность кожных покровов, болезненность при пальпации в правом подреберье, напряжение брюшных мышц. Боли в левом боку сзади характеризуются внезапными интенсивными болями опоясывающего характера с распространением в левую нижнюю часть грудной клетки, лопатку, надплечье, область сердца, выраженный спазм брюшных мышц.
- Заболевания мочевыделительной системы (уролог, гинеколог). Боль неясного происхождения в пояснице слева или справа от позвоночника.
- Поражения спинного мозга и периферической нервной системы (невролог (невропатолог), травматолог). Простреливающие боли ощущаются в левом или правом боку сзади.

К каким врачам необходимо обратиться, если возникает боль в боку сзади:
Какие исследования помогут определить причину болей в боку сзади:
|
Вы испытываете боль в боку сзади? Вам необходим осмотр? Запишитесь на прием к специалисту – сеть медицинских центров «Клиницист» всегда к Вашим услугам! Ведущие врачи Краснодара осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь.
Как обратиться в наши центры:
Вы также можете обратиться в любой из центров сети медицинских центров «Клиницист», где принимают рекомендуемые для Вас специалисты. |
Если Вы ранее проходили какие-либо исследования или уже были у специалиста, обязательно возьмите их результаты на консультацию к врачу. Если у Вас не было опыта посещения исследований или осмотра врача, мы сделаем все необходимое в наших центрах.
Необходимо очень тщательно подходить к состоянию Вашего здоровья. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что они могут развиться в жизненно опасное состояние. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что лечить их уже слишком поздно. Поэтому определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого необходимо хотя бы раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровое состояние всех внутренних органов и систем.
Если Вы хотите задать вопрос нашим специалистам – воспользуйтесь разделом онлайн-консультации. Вы также найдете там ответы на часто задаваемые вопросы. Если Вас интересуют отзывы о посещении наших центров – для Вас есть специальный раздел Отзывы, где Вы также можете помочь другим пациентам и оставить свое сообщение после посещения наших центров. Мы будем Вам благодарны!
К какому врачу обратиться, если болит спина?
Содержание:
Боли в спине
Когда нужно обращаться к врачу?
Врачи, которые лечат боли в спине
К какому врачу обратиться
Болит спина
В первую очередь, если у вас болит спина мы рекомендуем обратиться к неврологу. Врач-невролог проведет первичное обледование и если потребуется, назначит обследование у других специалистов.
При болях в спине, возможно, потребуется обследование или процедуры врачей:
А также дополнительные анализы и исследования:
Боли в спине – одна из самых распространенных проблем со здоровьем.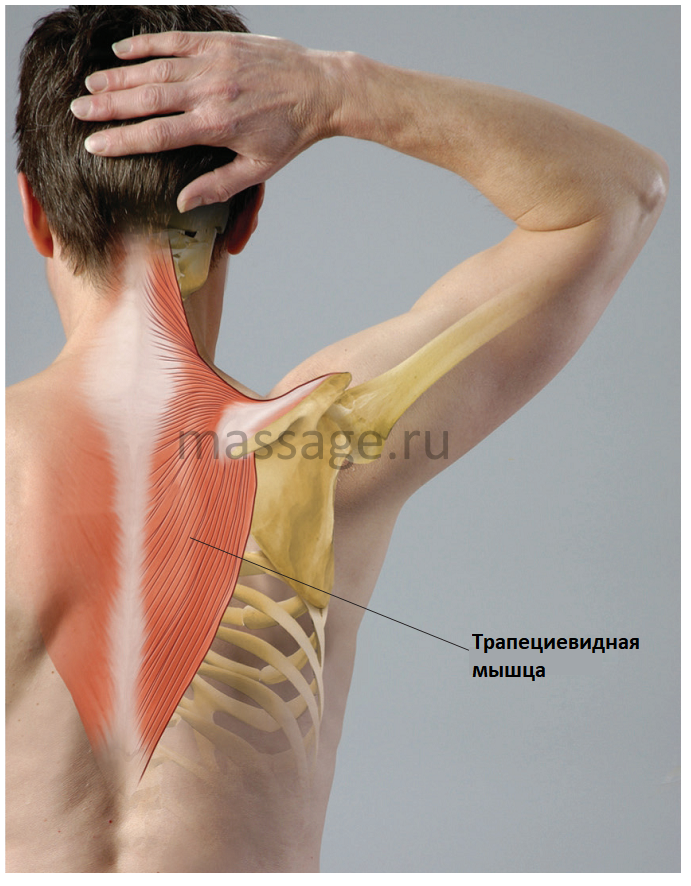 Согласно статистике, девять из десяти человек во всем мире к возрасту 30 лет хотя бы раз чувствовали, что у них боль в спине. А чем человек становится старше, тем сильнее и чаще у него появляются боли. Поэтому каждому будет полезно знать, почему появлыется боль в спине, и какой врач поможет справиться с этой проблемой.
Согласно статистике, девять из десяти человек во всем мире к возрасту 30 лет хотя бы раз чувствовали, что у них боль в спине. А чем человек становится старше, тем сильнее и чаще у него появляются боли. Поэтому каждому будет полезно знать, почему появлыется боль в спине, и какой врач поможет справиться с этой проблемой.
Спина может болеть по-разному. Неприятные ощущения могут быть острыми и ноющими, колющими, тянущими. Иногда боль в спине сказывается и на других органах и частях тела. Параллельно с болями в спине люди испытывают дискомфорт в ногах, животе или в грудной клетке. Причины таких болей могут быть различными, но для всех них есть одно правило: при первом же недомогании нужно срочно обратиться к врачу.
Когда нужно обращаться к врачу
Не все люди серьезно относятся к своему здоровью. При первых болях в спине они не придают им значения и не спешат обращаться к врачу. Если спустя некоторое время приступы повторяются, это служит сигналом для записи на обследование. Необходим тщательный осмотр, по результатам которого врач вынесет решение о способе лечения. Лечение без обследования может даже ухудшить состояние пациента.
К врачу нужно обращаться при наличии следующих симптомов боли:
- Постоянные, после физических нагрузок
- Периодические, при отсутствии серьезных нагрузок и перенапряжения
- Боли в пояснице
- Боли в течение ночи, причем в лежачем положении они не проходят
- Осложнения: онемением рук или ног, повышением температуры и т. д.
Не пытайтесь установить причину боли самостоятельно и начинать лечение. Если у вас нет проблем со спиной, больше занимайтесь профилактикой: бывайте на воздухе, следите за осанкой.
Причины
В зависимости от того, почему болит спина, лечение этого недуга может быть различным. Основной врач, который занимается лечением болей в спине – это вертебролог. Он специализируется на диагностике и терапии остеохондроза – наиболее известном заболевании позвоночника. Данную болезнь выявляется после тщательного обследования с помощью УЗИ, МРТ, компьютерной томографии и рентгенографии.
Также при болезнях спины могут помочь следующие специалисты:
- Невролог (невропатолог). Спина может болеть из-за заболеваний нервной системы. Проводится специальное обследование с помощью молотков и иголок, проверяя реакцию нервных окончаний. Если подтвердится связь между болями в спине и проблемами с нервной системой, назначается точное обследование. При необходимости он может выписать направление к более узко профильным специалистам: мануальному терапевту, остеопату, или массажисту.
- Невролог и уролог занимаются лечением болей в спине в том случае, если известно, что они не из-за проблем с позвоночником. В этих случаях спина болит из-за проблем с почками. Невролог оказывает терапевтическое лечение, а уролог – хирургическое.
В любом случае лечение спины нужно начинать незамедлительно после их появления. На первой стадии лечения пациенту дают обезболивающие и противовоспалительные препараты, чтобы избавить его от неприятных ощущений. Последующие этапы лечения определяются после точной диагностики болей в спине. Как правило, сначала рекомендуется обратиться к неврологу или вертебрологу, так как спина может болеть из-за проблем с позвоночником.
Боль в спине у детей и подростков | Сергеев А.В., Екушева Е.В.
Статья посвящена вопросам диагностики и терапии боли в спине у детей и подростков
ВведениеНаиболее частыми причинами боли в спине у детей являются доброкачественная скелетно-мышечная боль и травмы. Несмотря на высокую распространенность скелетно-мышечной боли (около 50%), достаточно часто могут выявляться специфические причины болевых синдромов: инфекционная спинальная патология, воспалительные спондилоартропатии, остеоид-остеома, грудной гиперкифоз Шейермана — Мау, сподилолиз и спондилолистез [1]. В практике важно обучение врачей различных специальностей (педиатров, ортопедов, неврологов) особенностям осмотра детей с жалобами на боль в спине и использованию доказательных эффективных алгоритмов диагностики и лечения.
ЭпидемиологияВопреки распространенному мнению о том, что «у детей спина болит редко», боли в спине отмечаются у детей достаточно часто, особенно в подростковом возрасте [1, 2]. Частота встречаемости боли в спине линейно нарастает с возрастом и пубертатным развитием детей [3]. В большинстве случаев причинами боли в спине являются скелетно-мышечные нарушения, при начальных проявлениях болевой синдром слабо выражен, регрессирует самостоятельно, и большинство родителей и детей не обращаются за медицинской помощью. В результате крупнейшего эпидемиологического кросс-секционального исследования были опрошены более 5000 детей и взрослых молодого возраста. Выявлено, что в возрасте 12 лет 7% детей как минимум один раз испытывали боль в спине. Общая частота встречаемости боли в спине увеличивалась до 50% к 18 годам в женской популяции и к 20 годам в мужской [4]. В каждый определенный день 1% детей в возрасте 12 лет жалуются на боль в спине, 5% — в 15 лет и каждый 10-й — в 20 лет [5]. Интересные данные получены при анализе факторов, ассоциированных с болью в спине в детской популяции. В школьном возрасте риск развития боли в спине выше у девочек, у детей, которые длительно смотрят телевизор, много времени проводят за компьютером, а также имеют аффективные (тревожные) расстройства и семейный анамнез боли в спине. Профессиональные занятия спортом также достоверно ассоциированы с болевым синдромом в спине. В то же время умеренная спортивная нагрузка, преимущественно аэробная, является фактором профилактики различных болевых синдромов, например боли в шее и спине, головной боли напряжения, мигрени [6].
Данные о частоте и структуре специфических причин боли в спине немногочисленны и сильно зависят от анализируемой популяции. В одном из проспективных исследований проанализированы данные 73 детей, обратившихся вспециализированную клинику с хронической болью в спине, длившейся более 3 мес. Пациенты после оперативных вмешательств не были включены в исследование. У 60 детей (82%) основной причиной боли были скелетно-мышечные нарушения, и только у 13 пациентов (18%) выявлены определенные заболевания, которые были источниками болевого синдрома: спондилолиз с/без спондилолистеза (9), болезнь Шейермана — Мау (2), остеоид-остеома (1), экструзия межпозвоночного диска [7]. По данным ретроспективного анализа данных 116 подростков, получавших лечение в ортопедической клинике, у 63 человек (55%) боль в спине была связана со скелетно-мышечными причинами с/без сколиоза. Болезнь Шейермана — Мау была выявлена в 23 случаях (20%), спондилолиз/спондилолистез — у 18 пациентов (16%), другие причины, включая 2 экструзии межпозвоночных дисков, — у 12 пациентов (10%) [8]. Также проводился анализ структуры болевого синдрома в спине у детей, поступивших с данной жалобой в отделение неотложной помощи. В 25% случаев причиной боли была острая травма, в 24% случаев — мышечно-тонический синдром. У 13% пациентов (достаточно часто) боль в спине была проявлением криза при серповидно-клеточной анемии. В 13% случаев болевой синдром имел неясную этологию, в 5% случаев был вызван инфекцией мочевыделительной системы, в 4% — острой вирусной инфекцией [9]. Более чем в 90% случаев болевой синдром в спине продолжается у детей менее 4 нед. Интересны данные лонгитудинальных исследований течения боли в спине у детей: одна группа детей (n=225) с жалобой на боль в спине была обследована в 9, 13 и 15 лет. В 7% случаев боль отмечалась в каждом из возрастов [10].
Причины боли в спине у детейДоброкачественная скелетно-мышечная боль и травмы являются наиболее частыми причинами боли в спине у детей.
Источниками скелетно-мышечной боли в большинстве случав являются мышцы, связки, суставы (дугоотросчатые и крестцово-подвздошные), межпозвонковые диски и костные структуры позвоночника.
Наиболее частым источником боли в спине у детей и подростков является мышечно-тонический, миофасциальный синдром (МФС). Данный синдром может развиваться как на фоне ортопедической патологии (выраженный сколиоз, кифосколиоз, асимметрия таза, длины ног), так и на фоне мышечного перенапряжения и травм. Чаще мышечная боль локализуется в области паравертебральных мышц, трапециевидных мышц с иррадиацией в зоны отраженной боли от миофасциальных точек с усилением при скручивании и разгибании.
Выделено несколько факторов, ассоциированных с мышечной болью в спине у детей и подростков:
Ношение тяжелого рюкзака. Согласно рекомендациям Американской ассоциации педиатров, масса рюкзака должна составлять не более 10–20% от массы тела ребенка [11].
Использование мягких матрасов (ассоциировано с болью и утренней скованностью в спине) [12].
Интенсивные занятия спортом / нарушения техники тренировок (неправильная посадка на велосипеде, неправильный подбор обуви для бега и т. д.) [13].
Психосоциальный дистресс, тревога/депрессия [14].
В большинстве случаев мышечная боль в спине регрессирует спонтанно, при невыраженном болевом синдроме предпочтительно использование нелекарственных методов терапии (ЛФК, массаж).
При костных источниках болевого синдрома, как правило, боль локализуется по центральной оси позвоночника с усилением при экстензии и ротации, что, однако, не является специфичным признаком. Как уже отмечалось, костные причины болевого синдрома в спине у детей достаточно редки. Среди них наиболее распространенными являются спондилолиз, спондилолистез, сколиоз, ювенильный кифоз Шейермана — Мау, реже — ювенильный остеопороз, врожденное отсутствие ножки позвонка, перелом апофиза позвонка или Limbus vertebra (смещенный позвонковый апофиз), стрессовые повреждения КПС при занятиях спортом.
Спондилолиз и спондилолистез. Спондилолиз — это врожденный или приобретенный одно/двухсторонний дефект (несращение/повреждение) в зоне дуги позвонка в межсуставной области. В большинстве случаев спондилолиз отмечается на нижнем поясничном уровне, преимущественно L5. При двухстороннем повреждении (или врожденном несращении) тело позвонка может смещаться вперед (спондилолистез) [15]. Факторами риска развития спондилолиза и спондилолистеза являются занятия определенными видами спорта с сочетанием часто повторяющейся флексии/экстензии и гиперэкстензии в поясничном отделе (например, спортивные гимнастика и танцы, фигурное катание, тяжелая атлетика, волейбол, футбол, большой теннис). Обычно клинические проявления спондилолиза отмечаются в подростковом возрасте при наличии провоцирующих факторов. Для спондилолиза характера острая простреливающая (прокалывающая) боль в поясничном отделе с усилением при гиперэкстензии и уменьшением в покое. При осмотре пациента может выявляться повышенное мышечное напряжение (с акцентом на стороне патологии) в паравертебральных мышцах с усилением при экстензии и/или наклоне вбок, а также болезненность при пассивном подъеме прямой ноги и наклоне вперед. Дополнительно может оказаться полезным проведение теста гиперэкстензии на одной ноге, когда пациент стоит на одной ноге и наклоняется (прогиб) назад с возможным испилатеральным усилением болевого синдрома, при этом данный тест не является специфичным для спондилолиза [16].
В процессе быстрого роста в подростковом возрасте при наличии предрасполагающих факторов спондилолиз может осложняться спондилолистезом, что клинически ассоциировано с персистированием болевого синдрома.
Сколиоз — латеральное искривление позвоночника с углом (угол Кобба) отклонения более 10°. Как правило, сколиоз сочетается с различными вариантами ротации позвоночника. Сколиз может быть идиопатическим или развиваться в результате различных патологических процессов (врожденные аномалии развития, мышечный спазм, инфекции, опухоли). Идиопатический вариант сколиоза встречается в большинстве случаев — 80–85%. Распространение сколиоза в подростковой популяции составляет около 3% [17]. У пациентов со сколиозом достоверно чаще отмечается скелетно-мышечный болевой синдром. Однако в связи с гипердиагностикой сколиоза следует комплексно подходить к выявлению причин боли в спине с общей оценкой биомеханических, ортопедических и неврологических проявлений. Отклонение менее 10° (угол Кобба) рассматривается в пределах допустимой физиологической асимметрии.
Болезнь Шейермана — Мау. Ювенильный кифоз определяется как передняя клиновидная деформация (компрессия) на 5° и более как минимум в 3 смежных позвонках и обычно выявляется с помощью рентгенографии [18]. Точная этиология болезни Шейермана — Мау остается неизвестной. Рассматривается вариант генетической предиспозиции, что подтверждается данными исследований среди близнецов [19]. В качестве возможных факторов риска наиболее часто отмечаются длительный постельный режим (по различным причинам) и состояния, сопровождающиеся транзиторным остеопорозом [20]. Также было отмечено, что подростки с данной патологией несколько выше сверстников и имеют укороченный размер грудины, что может приводить к предрасположенности компрессионного повреждения передней части позвонков. В то же время нет убедительных данных, показывающих взаимосвязь между занятиями спортом (в т. ч. тяжелой атлетикой) и развитием болезни Шейермана — Мау.
Частота встречаемости ювенильного кифоза оценивается в диапазоне 4–8%, заболевание чаще встречается у мальчиков [21]. Клинические проявления болезни Шейермана неспецифичны: обычно отмечаются подострые боли в грудном и, реже, поясничном отделах, без связи с травмой, с усилением при физической нагрузке и снижением после отдыха. Ювенильный кифоз может сочетаться со спондилолизом и реже, при выраженных изменениях, с миелопатией [22, 23].
При болезни Шейермана отмечается жесткий (ригидный) кифоз с образованием относительно острого угла, который не сглаживается при наклоне вперед, экстензии и в положении лежа на животе. Также при осмотре можно выявить компенсаторный поясничный гиперлордоз и хамстринг-синдром. Однако данные проявления не служат облигатными признаками ювенильного кифоза, «золотым стандартом» диагностики является анализ рентгенографических снимков.
Как правило, проводится консервативное лечение с акцентом на немедикаментозные методы терапии (лечебная гимнастика, массаж), ограничение возможных провокаторов скелетно-мышечной боли (эргономика рабочего места учащегося), при остром болевом синдроме возможно использование анальгетиков (парацетамол, ибупрофен). При кифозе более 60°, персистирующем болевом синдроме, дополнительных ортопедических нарушениях (спондилолиз, спондилолистез) или неврологических осложнениях (миелопатия) возможно проведение оперативного ортопедического лечения [24].
Дискогенные болевые синдромы. Несмотря на то, что болевые синдромы, связанные с повреждением межпозвонковых дисков, в подростковом возрасте встречаются реже, чем у взрослых, около 10% персистирующей боли в спине у подростков связано с дискогенной патологией [25]. Факторами риска экструзии межпозвонковых дисков являются острая травма, ювенильный кифоз, семейный анамнез, ожирение, гиподинамия. Занятие некоторыми видами спорта достоверно ассоциировано с повышенным риском развития грыжи диска — тяжелая атлетика, спортивная гимнастика, фигурное катание и спорт с повышенным риском травм (горные лыжи, регби, бокс, хоккей и др.) [26].
Клинические проявления дискогенной патологии у подростков схожи с таковыми у взрослых. Различают вариант аксиальной дискогенной боли и радикулярного болевого синдрома с возможным развитием клиники радикулопатии или миелопатии. При дискогенной боли часто может быть ограничен наклон вперед с усилением болевого синдрома.
Диагностика причины боли в спине у детей и подростков
Первичный осмотр ребенка с болью в спине должен быть направлен на исключение специфических причин болевого синдрома с дальнейшим определением оптимальной тактики терапии и профилактики. Основные неспецифические и специфические причины боли в спине у детей представлены в таблице 1.
Анализ анамнеза, ортопедический и неврологический осмотры в большинстве случаев позволяют выявить источник боли и поставить верный диагноз, сформировать план терапии. При скелетно-мышечной боли, как правило, не требуется дополнительных обследований. Дополнительные обследования (лабораторная диагностика и визуализация) требуются при наличии признаков специфической этиологии болевого синдрома, так называемых «сигналов опасности», или «красных флажков» (табл. 2).
Диагностический алгоритм боли в спине в детском возрасте представлен на рисунке 1.
Основой терапии и профилактики скелетно-мышечной боли в спине является немедикаментозная терапия. Среди методов наибольшую эффективность показывают индивидуальные занятия ЛФК с обучением двигательному контролю, сохранение повседневной активности, выявление и коррекция факторов, способствующих скелетно-мышечной боли [27]. В дополнение возможно использование массажа, однако данные клинических исследований по эффективности массажа, иглорефлексотерапии и физиолечения достаточно противоречивы и не показывают убедительных положительных результатов [28]. С учетом особенностей скелетно-мышечной боли у детей и подростков (болезнь Шейермана — Мау, идиопатический сколиоз, спондилолиз, сподилолистез), при персистировании болевого синдрома рекомендовано использовать мультидисциплинарный подход с осмотром ортопеда, врача ЛФК и невролога.
Фармакологическое лечение боли в спине у пациентов детского возраста используется по возможности наиболее кратковременно. Основной целью терапии является быстрое, эффективное и безопасное купирование острого болевого синдрома, способствующее нормализации повседневной активности детей, предотвращению или снижению риска рецидива и хронизации боли. Оптимальным подходом является использование препаратов с высокой эффективностью и низким спектром развития нежелательных реакций.
«Золотым стандартом» и наиболее широко применяемыми в педиатрической практике препаратами для купирования острой боли в спине и в составе комплексной терапии хронического болевого синдрома являются лекарственные средства из группы нестероидных противовоспалительных препаратов (НПВП), среди которых у детей чаще всего используют ибупрофен, как и анальгетик ацетаминофен.
ЗаключениеПериодические боли в спине у детей отмечаются часто, в подростковом возрасте их распространенность практически сопоставима с таковой у взрослых. В большинстве случаев причинами болевого синдрома являются доброкачественная скелетно-мышечная боль или легкая травма. С целью выявления специфических причин боли в спине рекомендовано для скрининга использовать систему «сигналов опасности» / «красных флажков», при необходимости — лабораторную диагностику (клинический анализ крови, С-реактивный белок и др.) и методы визуализации (рентгенография, компьютерная томография или магнитно-резонансная томография). Сохранение болевого синдрома более 4 нед. является показанием для повторного анализа истории заболевания и обследования пациента с целью исключения специфических причин болевого синдрома. Основой лечения и профилактики скелетно-мышечной боли является использование различных методов ЛФК с обучением двигательному контролю, сохранение повседневной активности, а также корректирование имеющихся у конкретного пациента факторов риска. При остром болевом синдроме коротким курсом возможно использование НПВП.
.
Боль между лопатками: не «тыкание»
Это может ощущаться как сдавливание, тупая боль или как будто горячая кочерга попадает в область рядом с вашими лопатками. Это может затруднить дыхание, затруднить движение машины задним ходом на подъездной дорожке или сделать сидение почти невыносимым. Его последствия очевидны, но причину определить не так просто.
Как физиотерапевт, я часто вижу пациентов, которые месяцами боролись с этим, думая, что это растянутая мышца.Доктора Гугла, массажистов или благонамеренных супругов часто приводили в качестве доказательств. Если вы обратитесь к анатомическим таблицам, вы увидите, что эта область позвоночника состоит из нескольких слоев мышц. Есть глубокие спинные мышцы, мышцы, расположенные вдоль позвоночного столба, называемые разгибателями позвоночника, и группы мышц, которые стягивают лопатки вместе (ромбовидные, трапециевидные и т. Д.). Однако, как и в других областях нашего тела, вы не всегда можете определить причину боли, нажав. Это правда, что этот тип боли на самом деле не «тыкает».
Истинные напряжения мышц в этой области, вероятно, довольно редки. Исследование 2010 года под названием «Что местная нежность говорит о происхождении боли?» Установлено, что, по крайней мере, у пациентов с болью в шее нежность не очень помогает в определении источника боли. 1 Полагаться на нежность нельзя, вероятно, из-за того, что называется «отраженной нежностью». Возможно, вы уже сталкивались с этим раньше, когда у вас в руке появляется ощущение покалывания или жжения, которое на самом деле становится чувствительным, если вы дотронетесь до нее.Однако вы, вероятно, догадались, что покалывание и жжение на самом деле было не кожей вашей руки — это , другая область, делающая вашу руку чувствительной . Это действие вашей нервной системы. Как правило, когда какая-либо область стимулирует нервные окончания в вашем теле, ваш мозг может получить сообщение, а затем отреагировать, мобилизовав систему защиты, чтобы вы начали защищать эту область. Это может как вызвать чувство боли, так и сделать участки кожи более чувствительными. В идеальном мире вы защищаете территорию, а мать-природа делает свою работу.
Так что же вызывает боль в области лопатки? Выше представлена инфографика схем направления некоторых суставов и дисков шеи и грудного отдела позвоночника. Как видите, все вышеперечисленные структуры могут вызывать боль и болезненность между лопатками. Хотя прикосновение к болезненному участку может быть частью постановки диагноза, очевидно, что это не единственное, на что вы полагаетесь.
Есть и другие простые способы определить, исходит ли боль в лопатке, например, из шеи.Исследование 2003 года показало, что следующие две вещи помогли диагностировать подобное заболевание шеи:
1.) область лопатки наиболее болезненна, а
2.) движения шеи усиливают боль в лопатке. 5
Помните: одних этих тестов недостаточно, чтобы поставить вам диагноз. Однако множественные положительные тесты могут указать вам правильное направление.
Лучший способ узнать об этом — это просто пройти тщательный медицинский осмотр у квалифицированного поставщика медицинских услуг.Если у вас есть какие-либо вопросы или проблемы, свяжитесь со мной прямо ниже. Сообщите мне, был ли этот блог вам вообще полезен!
- Siegenthaler A, Eichenberger U, Schmidlin K, Arendt-Nielsen L, Curatolo M. Что местная нежность говорит о происхождении боли? Исследование боли в шейном зигапофизарном суставе. Анест Анальг . 2010; 110 (3): 923-927. DOI: 10.1213 / ANE.0b013e3181cbd8f4.
- Aprill C, Dwyer A, Bogduk N. Модели боли в шейных зигапофизарных суставах. II: Клиническая оценка. Позвоночник . 1990; 15 (6): 458-461.
- Dreyfuss P, Tibiletti C, Dreyer SJ. Паттерны боли в грудном скуловом суставе. Исследование на нормальных добровольцах. Позвоночник . 1994; 19 (7): 807-811. DOI: 10.1097 / 00007632-199404000-00014.
- Cloward РБ. Шейная дискография. Вклад в этиологию и механизм боли в шее, плечах и руках. Энн Сург . 1959; 150: 1052-1064.
- Wainner RS, Fritz JM, Irrgang JJ, Boninger ML, Delitto A, Allison S. Надежность и диагностическая точность клинического обследования и самооценки пациентов при цервикальной радикулопатии. Позвоночник . 2003; 28 (1): 52-62. DOI: 10.1097 / 01.BRS.0000038873.01855.50.
Боль в шее распространяется между лопатками
Шея человека состоит из 7 костей. Эти кости соединены между собой тонкими суставами. Травма шеи может привести к смещению одного или нескольких шейных суставов. Это вызывает давление на нежные нервы, расположенные рядом с этими суставами. Результат — боль!
Боль, распространяющаяся между лопатками, является одним из наиболее распространенных типов боли в шее и обычно вызывается давлением на суставы и нервы в нижней части шеи, распространяющимся на суставы и нервы верхней части спины.
Что вызывает боль в шее, распространяющуюся между лопатками?
Ваша шея — наиболее уязвимая часть позвоночника. Он не только поддерживает вашу голову весом от 4 до 5 кг, поддерживает плавный изгиб вперед и позволяет вращать голову, но также должен обеспечивать свободный поток нервных импульсов к голове, лицу, рукам и остальному телу. Помимо дискомфорта и раздражения, хроническая боль в шее является признаком того, что что-то не так.
Многие повседневные вещи могут вызывать боль в шее, например просмотр телевизора, использование компьютера, чтение книги или засыпание в кресле или в самолете.Возникающая временная боль может исчезнуть сама по себе, особенно после прекращения действий, вызывающих нарушение. Если этого не происходит, может быть указана более серьезная проблема.
Тщательное обследование может определить, подходите ли вы для лечения хиропрактики. Эти тесты могут включать вашу способность поворачиваться и сгибаться. Можно проверить мышечный тонус поддерживающих мышц шеи. Может потребоваться диагностическая визуализация для выявления основной структуры позвоночника. Эти и другие тесты предназначены для определения причины и локализации боли в шее.
Наиболее частой причиной боли в шее являются функциональные деформации позвоночника в результате подвывихов позвонков. Эти подвывихи наблюдаются в случаях обратного искривления шейки матки, хлыстовых травм и нестабильности суставов. В ответ тело напрягает мышцы шеи, «шинируя» сустав, чтобы защитить его от дальнейшего повреждения. Может помочь хиропрактика.
Большинство чувствительных к боли нервов шеи расположены в парах фасеточных суставов на задней стороне каждого позвонка. Эти гладкие взаимосвязанные поверхности позволяют вращать головой и наклонять голову вверх и вниз.Если эти суставы заблокируются или зафиксируются, может возникнуть боль в шее. Хиропрактика может помочь восстановить правильную подвижность суставов.
Более трудно исправить дегенеративные изменения, возникающие в результате пренебрежения. Годы неисправленных проблем с позвоночником могут вызвать костные шпоры, истончение дисков и другие формы разрушения позвоночника. Эти типы проблем реагируют медленнее, и может потребоваться постоянная поддерживающая хиропрактика.
Наша реакция на стресс — еще одна частая причина боли в шее.Сроки. Час пик. За обязательствами. Рабочее давление. Семейные обязанности…
Вы когда-нибудь встречали того, кто был «головной болью»? Каждый из нас восприимчив к бессознательной реакции нашего тела на людей и обстоятельства. Эти ощущения могут проявляться как эпизоды боли в шее.
Если самое слабое звено нашего тела — это шея, стресс проявляется именно там. Хотя хиропрактика не может уменьшить стресс вашей напряженной жизни, она может помочь улучшить вашу способность справляться с этим и терпеть его.Без лекарств и операции!
Почему боль распространяется между лопатками?
Это связано с тем, что пораженные воспаленные суставы и нервы относятся к мышцам и тканям между областью лопатки (лопатки).
Почему мануальный терапевт сделал снимки (рентген) моей поясницы?
Многие пациенты удивляются, когда их хиропрактическое обследование затрагивает другие области их тела, помимо локального участка их симптома (ов). Некоторые случаи боли в шее могут быть компенсацией проблем со стопами, коленями, бедрами и поясницей.Ваш мануальный терапевт видит вас как человека в целом, а не просто как набор «частей».
Придется ли мне регулировать шею?
Если ваша проблема является результатом ненормального движения или положения костей позвоночника в шее, коррекция шейного отдела может быть эффективной. Есть много способов поправить шею, и ваш мануальный терапевт стал опытным мастером. Годы практики делают эту коррекцию позвоночника безопасной и эффективной. Намного безопаснее, чем обычный аспирин или миорелаксанты! Коррекция хиропрактики обычно быстрая, щадящая и безболезненная.
Как долго я буду нуждаться в хиропрактике?
Некоторые пациенты видят быстрое улучшение, а затем немедленно прекращают лечение. У них часто случаются рецидивы, так как мышцы и мягкие ткани не успевают полностью зажить. Другие обнаруживают, что дегенеративные изменения позвоночника делают периодические осмотры стоящим вложением. Мы дадим рекомендации, но как долго вы будете пользоваться услугами хиропрактики, решать вам.
Безопасный и естественный
Хиропрактика — это командный подход к улучшению здоровья.Если вам нравятся результаты, расскажите о них тем, кого любите. Объясните, как миллионы людей получают облегчение и улучшают здоровье, восстанавливая целостность своего позвоночника и нервной системы с помощью безопасных и естественных методов хиропрактики.
Связаться с хиропрактикой для разума и тела
Если вы страдаете от боли в шее, которая распространяется до лопаток, команда хиропрактики для разума и тела может вам помочь. Запишитесь на консультацию к одному из наших специалистов уже сегодня.
Просмотреть ссылки в журналах по боли в шее
Скапулоторакальный бурсит и защелкивание лопатки Часто задаваемые вопросы
Более одной трети движений плеча происходит через лопатку (лопатку) и грудную клетку.Как мы уже упоминали ранее, плечо состоит из множества сложных частей. Между этими компонентами вы найдете бурсу — мешочки, заполненные жидкостью, которые смягчают и защищают ткани тела от чрезмерного трения.
Лопатко-грудная сумка, бурса между лопаткой и грудной стенкой, играет важную роль в плечевом суставе, обеспечивая плавное и безболезненное движение лопатки по отношению к грудной клетке.
Итак, что происходит, когда лопаточно-грудная сумка воспаляется в результате повторяющихся чрезмерных нагрузок или травм?
Доктор.Роберт Рольф, сертифицированный хирург-ортопед в Beacon Orthopaedics and Sports Medicine, собрал ниже сборник часто задаваемых вопросов о лопаточно-грудном бурсите, также известном как синдром защемления лопатки. В этой статье мы рассмотрим его причину, симптомы и методы лечения.
Если ваш вопрос не рассматривается в приведенной ниже подборке, доктор Рольф предлагает бесплатные беседы на плечах в Beacon West. Если вы хотите присоединиться к одному из его выступлений на плече, ответьте здесь и посмотрите, когда состоится следующий разговор.
Что такое скапулоторакальный бурсит?
Скапулоторакальный бурсит — воспаление бурсы под лопаткой.
Также известный как синдром защелкивания лопатки, лопатко-грудной бурсит возникает, когда мышцы под лопаткой ослабевают и приводят к более тесному сближению лопатки и грудной клетки в состоянии покоя и в движении. Когда лопатка не может легко скользить по грудной стенке, кости трутся друг о друга. При повторяющихся движениях бурса воспаляется из-за постоянного трения.
Каковы симптомы скапулоторакального бурсита?
Ниже приводится список симптомов, связанных с разрывом лопатки:
- Боль / ломота в области плеча
- Ощущение скрежета, скрежета и щелчка в лопатке
- Потенциальная опухоль в результате разрастания кости на лопатке
- Ткань в пораженной области часто кажется утолщенной
- Отек в области плеча
- Нестабильность плеча
- Болезненность или жесткость
Что вызывает синдром защемления лопатки?
Щелчок лопатки возникает из-за проблем с мягкими тканями (воспаление из-за повторяющихся движений) или костей лопатки и грудной клетки.В некоторых случаях мышцы под лопаткой сокращаются (атрофируются) из-за слабости или бездействия, в результате чего кость лопатки находится ближе к грудной клетке. Возникающее в результате трение костей при столкновении и трении друг о друга во время движения вызывает развитие синдрома.
Другие возможные причины:
- Изменения выравнивания или контура костей лопаточно-грудного сустава
- Аномальные изгибы, выпуклости или выступы на верхнем крае лопатки (так называемые бугорки Люшки)
- Устойчивая кифотическая (согнутая вперед) поза
- Воспалительные состояния, такие как ревматоидный артрит
- Опухоль кости, например остеохондрома
- Плохая подвижность лопатки
- Травма или травма
Как диагностируется скапулоторакальный бурсит?
Медицинский осмотр (при котором плечо и туловище полностью обнажены для обеспечения полной видимости) проводится на пораженной области, чтобы начать диагностику:
Пациента просят поднять и опустить руку для наблюдения.Врач отмечает диапазон движений и локализацию боли, когда пациент двигает рукой.
Для подтверждения диагноза ваш врач потенциально может вызвать следующие дополнительные диагностические тесты:
- Рентгеновский снимок для детального просмотра костных структур плечевого сустава.
- МРТ для лучшего обзора мягких структур плеча и подтверждения диагноза.
Какие существуют варианты безоперационного лечения скапулоторакального бурсита?
В спортивной медицине лучше всегда начинать с консервативного подхода к лечению:
- Отдохнуть и заморозить пораженную область
- Избегайте прямого давления на пораженный участок
- Примите противовоспалительные средства, чтобы остановить отек
- Поговорите со своим врачом по поводу инъекции кортикостероидов
- Ежедневно выполняйте упражнения на диапазон движений, чтобы предотвратить скованность.
- Поговорите со своим врачом о подробной программе физиотерапии
- Избегайте курения
Какие упражнения я могу делать дома, чтобы облегчить симптомы скапулоторакального бурсита?
Для увеличения диапазона движения
Растяжка плечевого маятника
Используйте 3-5 фунтов.предмет, который вы можете легко удерживать пораженной рукой. Согните талию так, чтобы рука, держащая предмет, свисала прямо вниз. (Возможно, вам захочется держаться за стол, стул или стену или прислониться к ним противоположной рукой для поддержки.) Удерживая свисающую руку свободной, осторожно вращайте ее круговыми движениями, сохраняя при этом руку и плечо расслабленными. Поворачивайте по часовой стрелке в течение 2-3 минут, а затем против часовой стрелки в течение 2-3 минут, повторяя, пока ваше плечо не расслабится.
Растяжка с внутренним вращением плеча
Сверните одно из банных полотенец, чтобы получилась длинная толстая «веревка».В то же время, удерживая полотенце за оба конца — руку вашей лучшей руки за шею, а руку пораженной руки за поясницу — потяните нижнюю руку вверх, медленно подтягивая вверх верхней рукой. Как только вы подтянули нижнюю руку до места, где чувствуете сопротивление, задержите растяжку в течение пяти секунд, а затем медленно вернитесь в исходное положение.
Растяжка при сгибании плеча
Встаньте прямо со штангой без веса (туловище напряжено, грудь поднята, лопатки повернуты назад и вниз), держа штангу на ширине плеч ладонями вниз.Затем, держа руки идеально прямыми, поднимите штангу прямо над головой, удерживайте ее в течение 5 секунд, а затем медленно верните ее в исходное положение.
Усиление
Подъем лопатки стоя
Используя гантели с умеренным весом (3-5 фунтов), встаньте прямо (корпус напряженный, грудь поднята вверх, а лопатки повернуты назад и вниз), свободно удерживая веса. Стабилизируйте захват отягощений и поднимите плечи и трапеции прямо вверх, держа руки прямыми во время подъема.Удерживайте это в течение пяти секунд, а затем медленно опустите плечи обратно в исходное положение.
Вращение внешнего плеча в вертикальном положении
Используя гантели с умеренным весом (3-5 фунтов), встаньте, расположив гантель сбоку от головы, согнутый в локте и на высоте плеч с гантелью прямо над локтем. Медленно опустите гантель вперед, вращая ее в плече, пока гантель не окажется на одной линии с вашим плечом. Медленно верните гантель в исходное положение.
Какие варианты хирургического лечения скапулоторакального бурсита?
Если ваше состояние не улучшилось и вы все еще испытываете симптомы скапулоторакального бурсита, запишитесь на прием к доктору Рольфу в Beacon Orthopaedics, чтобы вернуть плечо в рабочее состояние.
В случае, если доктор Рольф рекомендует хирургическое вмешательство как лучший вариант, процедура, на которую вы можете рассчитывать, обычно выполняется артроскопически — минимально инвазивно, с выделениями в тот же день и более быстрым выздоровлением.
Операция может включать одно или оба из следующих:
- Бурсэктомия : Удаление воспаленной сумки и любых окружающих рубцовых тканей, разрастания кости и других нарушений.
- Частичная резекция лопатки : Удаление любых костных выступов на лопатке, которые могут натирать грудную клетку.
Как будет выглядеть восстановление после операции?
После операции ваша рука, скорее всего, будет иммобилизована в перевязке на срок до четырех недель, чтобы плечо зажило.
Доктор Рольф и команда Beacon Orthopaedics помогут вам составить подробный план физиотерапии, чтобы плечо оставалось подвижным.
Примерно через четыре недели вы перейдете к упражнениям на активный диапазон движений и сможете выполнять большую часть своей обычной повседневной деятельности. Силовые упражнения и упражнения с сопротивлением обычно вводятся примерно через двенадцать недель. Для большинства пациентов полное выздоровление обычно происходит в течение 4 месяцев после операции по поводу скапулоторакального бурсита.
Знайте, когда вам нужна операция: спросите профессионалов в Beacon
Когда дело доходит до хирургии, лучшие врачи порекомендуют процедуры только в том случае, если нехирургические методы лечения не смогли избавить вас от симптомов. Вы заслуживаете большего, чем врач, вы заслуживаете того, кто находится в вашей команде, у кого есть команда профессионалов, которые гарантируют, что ваш диагноз поставлен точно, ваше лечение является тщательным, ваше выздоровление подробно описано, и вам предоставляется необходимая поддержка на каждом этапе. поворот плана лечения.
Wellness — это путешествие. Давайте вместе поправим ваше самочувствие.
Если вы подозреваете, что страдаете от симптомов, связанных с лопаточно-грудным бурситом, или уже пробовали безоперационные методы лечения постоянной боли в плече, которая не принесла облегчения, запишитесь на прием к доктору Рольфу сегодня.
Симптомы плечевого неврита
Симптомы плечевого неврита могут различаться в зависимости от того, какие нервы в плечевом сплетении воспалены и повреждены, а также от тяжести повреждения.
Начальные болевые симптомы
Начальные симптомы плечевого неврита обычно включают боль, которая составляет:
Симптомы плечевого неврита почти всегда ощущаются только на одной стороне тела. Однако были случаи, когда это происходило с обеих сторон (двустороннее). Также были сообщения о пациентах с плечевым невритом, у которых симптомы проявлялись только на одной стороне тела, но электродиагностические исследования показали отклонения показаний с обеих сторон.
объявление
Симптомы, которые могут развиться позже
Через несколько дней после развития плечевого неврита неврологические симптомы также могут стать заметными, например:
- Слабость или паралич. Рука, плечо и / или кисть могут иметь ограниченные возможности передвижения, а в некоторых случаях может присутствовать полный паралич одной или нескольких мышц. В зависимости от степени тяжести может произойти атрофия мышц (потеря мышечной массы из-за отсутствия использования).
- Покалывание или покалывание. Могут возникать измененные кожные ощущения, например ощущение укола маленькими иглами.
- Онемение. Некоторые участки кожи могут терять чувствительность. Онемение может быть опасным, поскольку снижает возможность избежать повреждения кожи, например, ожогов. Онемение руки может повлиять на хватку и координацию.
- Аномальные рефлексы. Врач может обнаружить, что один или несколько рефлексов рук потеряны или изменены.
Хотя эти симптомы обычно развиваются через несколько дней после начала боли, иногда вначале отмечаются слабость и другие неврологические симптомы. Возможно, что в некоторых случаях слабость руки и / или плеча не замечается сразу, потому что сильная боль препятствует движению руки, и, таким образом, слабость не замечается, пока боль в руке не начнет исчезать.
В этой статье:
Поражение общих нервов и мышц
Симптомы плечевого неврита во многом зависят от того, какая часть плечевого сплетения воспаляется или повреждается.Чаще всего поражается один или несколько из следующих нервов в верхнем плечевом сплетении 1 :
- Дорзоскапулярный нерв, , который проходит через большую и малую ромбовидные мышцы в верхней части спины между позвоночником и лопатками. Если этот нерв воспаляется и повреждается, при определенных движениях лопатки может возникнуть слабость.
- Надлопаточный нерв. Проходит через надостной и подостной мышцами от верхней части спины, пересекая лопатку до верхней части руки.Слабость этих мышц может вызвать проблемы с движениями плеч и рук, включая отведение плеча (поднятие руки наружу в сторону, а затем вверх).
- Подмышечный нерв. Проходит через дельтовидную мышцу на краю плеча и верхней части плеча и участвует в разгибании плеча (рука назад), сгибании (вперед) и отведении (в сторону).
- Кожно-мышечный нерв. Проходит через двуглавую и плечевую мышцы плеча, которые участвуют в сгибании локтя и повороте предплечья.
Важно отметить, что перечисленные нервные пути и возможные связанные с ними симптомы являются лишь общим ориентиром. Фактическая иннервация плечевого сплетения намного сложнее и варьируется от человека к человеку.
объявление
Другие нервы и мышцы, которые могут быть поражены
Хотя это и менее вероятно, плечевой неврит может также повредить нервы нижнего плечевого сплетения, такие как лучевой нерв, срединный нерв и / или локтевой нерв. Эти нервы в первую очередь иннервируют предплечье, запястье, кисть и пальцы.
В некоторых случаях плечевой неврит может поражать нервы внутри и вне плечевого сплетения. Например, были случаи плечевого неврита, который также включал воспаление пояснично-крестцового сплетения, которое проходит от нижней части спины к бедру и ноге.
Список литературы
- 1. Миллер Дж. Д., Прюитт С., Макдональд Т. Дж. Я семейный врач. 2000; 62 (9): 2067-72.
Боль между лопатками
Боль в средней части спины (грудном отделе) встречается довольно часто.Об этом не так хорошо пишут в журналах и, к сожалению, не привлекают такого внимания, как боли в шее и спине. Область верхней части спины (позвоночник) между двумя лопатками называется грудным отделом позвоночника. Лопатки называются лопатками, а боль между лопатками называется межлопаточной болью.
Симптомы
Часто люди обращаются к мануальному терапевту для лечения из-за боли между лопатками и позвоночником, от которой они не могут избавиться.
Вот некоторые из симптомов того, на что я могу слышать, как люди жалуются:
- Больно глубоко дышать,
- Мне нужно прижаться плечом к углу стены, чтобы немного облегчить,
- Такое ощущение, что колоть ножом,
- Боль глубокая,
- Больно прикладывать подбородок к груди,
- Больно растягивать мышцы между лопатками,
- Я хочу повернуть плечи, чтобы попытаться щелкнуть в спине для некоторого облегчения,
- У меня болит правая или левая лопатка с внутренней стороны лопатки,
- Такое ощущение, что у меня под лопаткой застрял мышечный узел.
Факторы риска
Интересно, что подростки (подростки) — большая группа людей, страдающих этим типом болей в спине. Хотя взрослые тоже страдают. Некоторые возможные факторы риска this развития этого типа боли включают:
- Боль в других мышцах или суставах где-то в теле
- Движения, связанные со спортом
- Травма
- В периоды роста и физических изменений (стадии детских болей роста)
- Использование рюкзака
- Плохая осанка
- Душевное состояние (мысленный стресс)
- Факторы окружающей среды (эргономика рабочего места)
Дисфункция ребер
Кажется, тебе сломали ребро? У вас есть двенадцать ребер слева и справа от грудного отдела позвоночника.Ребра движутся, как ручка ведра, поднимаясь и опускаясь при вдохе и выдохе. Бывают случаи, когда движение головки ребра на теле позвонка может вызвать боль. Третье и четвертое ребра самые нежные на ощупь.
Триггерная точка мышцы
Триггерная точка — это мышечный узел. Распространенной проблемой в этих триггерных точках грудных мышц является одна из мышц верхней части спины, особенно поднимающая лопатка. Это время, когда вы хотите, чтобы люди потирали ваши плечи, или вы пытаетесь заставить что-то твердое, например мяч для гольфа или теннисный мяч, вонзить вам в спину.Триггерные точки могут вызывать отраженную боль вдали от места нахождения мышечного узла.
Дисфункция грудной клетки
Спинальные суставы (фасетки) могут, как и ребра, ненормально двигаться, вызывая боль в середине позвоночника. Возможно, вы слышали, что ваш мануальный терапевт упоминал о заболевании, которое называется синдромом Т4. Я обнаружил, что у многих людей наблюдается болезненность в области T4-5-6 позвонков. Я думаю, это из-за того, что мы сидим, когда мы склонны опускать плечи в этой области.Это, в свою очередь, со временем вызовет скованность при движении и нежность при прикосновении.
Нервная боль
У вас защемление нерва при боли в шее? Механическая боль в шее также может быть причиной боли в области лопатки и верхней части плеч. Шейный спинномозговой нерв отводит боль от шеи, обычно вниз по внутренней стороне лопатки и внешней стороне руки. Таким образом, ваша боль может исходить от шеи, где есть защемление нерва.
Симптомы опухоли Панкоста | Моффит
Опухоль Панкоста развивается в верхней части легкого, известной как верхушка легкого, и может вызвать несколько неприятных и болезненных симптомов при поражении грудной стенки или позвоночника.Эти симптомы редко включают кашель и одышку, которые характерны для других респираторных заболеваний, хотя опухоль Панкоста является разновидностью немелкоклеточного рака легких. Вместо этого многие пациенты испытывают острую боль в плече, боль в руке и мышечную слабость в результате давления опухоли на близлежащий нерв. Пациенты могут также испытывать другие неврологические симптомы, такие как покалывание, нарушение функции рук и потеря чувствительности.
Боль в плече и симптомы верхней части тела
Острая боль в плече — один из наиболее частых симптомов опухоли Панкоста, особенно на ее ранних стадиях.Боль обычно возникает, когда опухоль поражает одну или несколько близлежащих структур, таких как:
- Ребра
- Лопатка (лопатка)
- Шея
- Локтевой нерв, идущий от руки к запястью
- Жаберное сплетение, нервные волокна, идущие вниз от позвоночника в плечо и руку
- Париетальная плевра, высокочувствительный внешний слой мембраны, выстилающий грудную полость.
- Эндоторакальная фасция, фиброзная ткань, отделяющая грудную стенку от диафрагмы и плевры
По мере того, как опухоль продолжает распространяться, может распространяться и боль.Пациенты с прогрессирующей опухолью Панкоста могут ощущать сильную, постоянную или иррадирующую боль в руках, вокруг грудной стенки, между лопатками или в верхней части спины. Пациенты, у которых опухоль распространилась на лестничные мышцы, также могут ощущать боль в подмышечной впадине.
Помимо разрушительной боли в различных областях верхней части тела, опухоль Панкоста может вызвать развитие следующих симптомов:
- Отек плеча
- Герметичность
- Слабость или потеря координации в мышцах кисти
- Потеря мышечной ткани руки
- Усталость
- Необъяснимая потеря веса
Другие симптомы опухоли Панкоста
Если опухоль Панкоста сжимает или раздражает нерв в симпатической нервной системе, который регулирует многие непроизвольные действия организма, у пациента может наблюдаться покраснение и / или чрезмерное потоотделение лица.Иногда врачи называют эти осложнения синдромом Панкоста. Эти симптомы обычно поражают только одну сторону лица — ту же сторону, где опухоль вызывает сжатие, — и могут развиваться задолго до того, как раковые клетки вторгаются в близлежащие ткани.
Некоторые пациенты также испытывают покалывание или покалывание в руках. Этот симптом, иногда называемый парестезией, также является результатом сдавления нерва. В запущенных случаях это сжатие может привести к необратимой потере чувствительности.
Примерно у 40% пациентов с опухолью Панкоста также развиваются симптомы синдрома Хорнера. Синдром Хорнера характеризуется несколькими собственными осложнениями, включая опущение век, уменьшение размера зрачка и неспособность нормально потеть.
Насколько распространены опухоли Панкоста?
Опухоли Панкоста встречаются редко и составляют менее 3-5 процентов всех случаев рака легких. Это означает, что их может быть сложнее диагностировать и лечить, поскольку не многие врачи имеют с ними опыт.Вот почему вам следует посетить крупный онкологический центр, например онкологический центр Моффитта, для диагностики и лечения опухолей Панкоста. Наши специалисты обладают уникальным опытом в лечении таких необычных злокачественных новообразований легких.
Подход онкологического центра Моффитта к опухолям Панкоста
Многопрофильная команда специалистов по программе торакальной онкологии онкологического центра Моффитта использует передовые технологии и специализированный опыт для эффективного выявления опухолей Панкоста и сотрудничает для создания более точных планов лечения.Как крупномасштабный онкологический центр со специалистами, специализирующимися исключительно на раке легких, наша команда возглавляет амбициозную программу клинических испытаний, чтобы обеспечить прорыв в лечении.
Медицинский осмотр доктора Лэри Робинсона.
Если вы столкнулись с возможными симптомами опухоли Панкоста, Моффит может обратиться к вашему лечащему врачу, чтобы помочь вам найти ответы и получить специализированную помощь. Свяжитесь с нами по телефону 1-888-663-3488 или заполните новую форму регистрации пациента, чтобы проконсультироваться с врачом Моффитта.
Боль в плече на самом деле проблема шеи? — Основы здоровья от клиники Кливленда
Боль в плече может не указывать на проблему с плечом. И боль в шее может не указывать на проблему с шеей.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic.Политика
«Люди могут приходить с болью в плече, когда у них действительно есть проблема с шеей», — говорит хирург-ортопед Эрик Ричкетти, доктор медицины. И наоборот, боль в шее может маскировать проблему с плечом.
Вот как определить разницу и возможные варианты лечения боли в шее или плече.
«Шнековая боль»
«То, как тело сообщает о боли, несколько ненадежно, — поясняет доктор Риккетти. «Боль в шее и плече так часто накладывается друг на друга, что некоторые называют ее болью в шее.”
Почему? Потому что шея и плечо тесно связаны множеством нервных путей. Когда происходит травма, мозг не всегда может проследить пути боли до их источника, и то, что мы чувствуем, может быть не тем, что происходит на самом деле. «Это называется« отраженной болью », — говорит доктор Риккетти.
Когда плечо подозреваемого
Боль в плече чаще всего вызвана травмой вращающей манжеты плеча, группы сухожилий и мышц, которые стабилизируют сустав. Манжета ротатора изнашивается с возрастом, и ее можно легко повредить.Когда это происходит, мы компенсируем это, используя разные мышцы, чтобы подбирать предметы или тянуться к ним. «Это может вызвать боль как в плече, так и в шее», — говорит доктор Риккетти. У вас может быть травма вращательной манжеты плеча или другая проблема с плечом, если боль:
- Развивается в самом плече или на внешней стороне плеча.
- Тупой и ноющий.
- Возникает, когда вы дотягиваетесь до головы, за спиной или при подъеме.
- Излучает в предплечье, но не дальше локтя.
- Сохраняется ночью.
- Улучшается, когда вы отдыхаете рукой.
Когда шея является вероятным виновником
Воспаление любого из 14 нервов или восьми пар суставов шеи может вызвать боль в шее. Суставы — или позвонки — служат шарниром, который позволяет нам кивать или качать головой во время разговора (неудивительно, что они изнашиваются). Фактически, до 70% людей в возрасте 65 лет могут иметь симптоматический артрит в одном или нескольких суставах шеи.
«Поскольку боль в одной области так часто можно спутать с другой, необходимо провести тщательное обследование, включая диапазон движений, проверку силы и провокационные маневры шеи и плеч», — говорит д-р.Риккетти. У вас может быть артрит или нервная боль в шее, если боль:
- Излучает в вашу лопатку, рядом с шеей или сбоку от нее.
- Похоже на электрический, колющий, жгучий или покалывающий.
- Излучает ниже локтя или даже руку.
- Сохраняется в состоянии покоя.
- Излучает вниз по руке, когда вы вытягиваете или поворачиваете шею.
- Облегчение, когда вы поддерживаете шею.
Важно обратиться к специалисту, чтобы он провел тщательное физическое обследование шеи и плеч.Чтобы помочь с диагностикой, они могут вводить лидокаин (местный анестетик) в плечо, суставы или нервы шеи. «Этот диагностический тест помогает направить лечение — если он облегчает боль, он показывает, где находятся проблемы», — объясняет доктор Ричкетти. Вне зависимости от того, кроется ли проблема в шее или плече, обычно сначала пробуют консервативные меры.
5 способов облегчить боль при проблеме плеча
- Отдых от деятельности, усиливающей боль.
- Лечебная физкультура.
- Обледенение плеча, особенно ночью.
- Противовоспалительные препараты.
- Инъекции кортизона для уменьшения воспаления в плече.
Если эти меры не принесут облегчения, вам может потребоваться МРТ плеча. Если это показывает разрыв вращательной манжеты плеча, может потребоваться операция на плече, — говорит доктор Риккетти. Если физикальное обследование и визуализация указывают на артрит или нервную боль в шее, он рекомендует обратиться к специалисту по позвоночнику.

 Боль усиливается при движениях, кашле, глубоком вдохе и распространяется по направлению межреберных промежутков.
Боль усиливается при движениях, кашле, глубоком вдохе и распространяется по направлению межреберных промежутков.

 Подробная информация о наших цетрах и расположение на карте города указаны здесь. Ознакомьтесь с презентацией нашей деятельности на этой странице.
Подробная информация о наших цетрах и расположение на карте города указаны здесь. Ознакомьтесь с презентацией нашей деятельности на этой странице.