Что нужно знать об атеросклерозе, холестерине и правилах здорового образа жизни
Что такое атеросклероз и чем он опасен
Сейчас почти каждый знает, что сердечно-сосудистые заболевания являются наиболее частой причиной инвалидности и смерти в самом продуктивном возрасте человека. В основе сердечно-сосудистых заболеваний лежит повреждение стенок кровеносных сосудов АТЕРОСКЛЕРОЗОМ. Люди с пораженными атеросклерозом кровеносными сосудами сердца страдают от тяжелых болей за грудиной, — стенокардии, которая нередко заканчивается инфарктом миокарда — омертвением сердечной мышцы. Атеросклероз может поражать кровеносные сосуды, несущие кровь к мозгу, — тогда развиваются мозговые нарушения, вплоть до мозгового инсульта — омертвения мозговой ткани.
Бывает, что атеросклероз поражает сосуды, несущие кровь к мышцам ног, тогда от нестерпимых болей человек не может ходить, а в конечном этапе развивается гангрена.
В обиходе существует два неправильных мнения об атеросклерозе. Одно из них — у более молодых людей, что атеросклероз еще не скоро. Другое — у более пожилых, что атеросклероз у меня все равно есть и сопротивляться ему бесполезно.
Что такое факторы риска сердечно-сосудистых заболеваний и самого частого из них — ишемической болезни сердца
В больших научных эпидемиологических программах с обследованием сотен тысяч людей и наблюдением за ними в течение десятилетий было доказано существование факторов, сильно повышающих вероятность развития заболеваний, связанных с атеросклерозомв любом возрасте. Их называют ФАКТОРАМИ РИСКА.
Самые опасные из них: повышенный уровень холестерина в крови, повышенное артериальное давление и курение.За ними следуют сахарный диабет/повышенный уровень глюкозы в крови и избыточная масса тела — ожирение. Действие одного фактора усиливает действие другого, поэтому особенно опасно их сочетание. Если же снизить уровень каждого фактора риска, например, снизить уровень холестерина в крови, снизить артериальное давление, бросить курить, снизить избыточный вес, то общая вероятность заболеть сердечно-сосудистыми заболеваниями реально снизится, а развитие атеросклероза замедлится.
Что такое холестерин
Холестерин — жироподобное вещество, которое жизненно необходимо человеку. Он входит в состав мембран всех клеток организма, много холестерина в нервной ткани, из холестерина образуются желчные кислоты, необходимые для пищеварения, и стероидные гормоны.
На все эти нужды в организме (в печени) образуется холестерина более чем достаточно. Но человек потребляет его еще и с пищей, и часто в избыточном количестве. В основном, источником холестерина служат жирные животные продукты. Если их много в рационе питания, а не содержащих холестерин растительных масел, зерновых, овощей и фруктов — мало, то содержание холестерина в крови увеличивается, и он из необходимого организму друга превращается в смертельного врага.
Что такое липопротеины
Не весь холестерин крови одинаково опасен: иногда говорят о «хорошем» и «плохом» холестерине. Но холестерин как вещество весь одинаков, просто находится в крови в разных сферических частицах — комплексах с другими жировыми и белковыми молекулами — их называют ЛИПОПРОТЕИНАМИ. Одни из них — липопротеины низких плотностей несут холестерин с кровью в периферические ткани из печени, где он синтезируется. Если этих частиц образуется слишком много или нарушен их распад, в крови накапливается много холестерина, он откладывается в стенках кровеносных сосудов, а вокруг его отложений разрастается соединительная (рубцовая) ткань. Так образуется АТЕРОСКЛЕРОТИЧЕСКАЯ БЛЯШКА, сужающая просвет сосуда и затрудняющая ток крови. И вот тогда холестерин в составе липоротеинов низких плотностей можно назвать «плохим».
Атеросклеротические бляшки бывают разные. Самые злокачественные, — с большим холестериновым ядром и тонкой шапочкой из соединительной ткани, — называют нестабильными. Такая бляшка легко разрывается, вскрывается как нарыв в просвет сосуда. В ответ на это организм старается закрыть образовавшееся повреждение тромбом.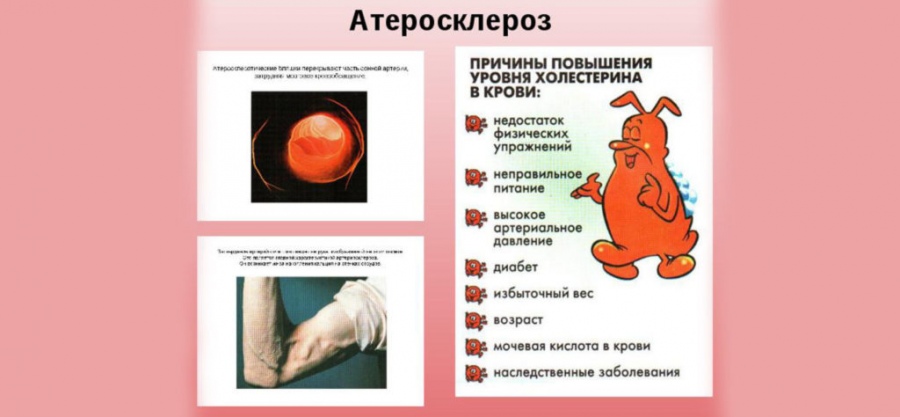 Зачастую тромб не может остановиться в своем росте и закрывает, как пробка, весь просвет сосуда. Ток крови останавливается, а ткань органа без снабжения кислородом и питательными веществами отмирает. Если это происходит в сердце — развивается инфаркт миокарда, если в мозге — мозговой инсульт. Как видно из вышеизложенного, началу таких опасных заболеваний дает повышенный уровень холестерина, который находится в липопротеинах низкой плотности. Именно поэтому он и называется «плохим». В развернутом лабораторном анализе липидов (жиров и жироподобных веществ) крови этот показатель обозначается сокращенно — ХС ЛНП.
Зачастую тромб не может остановиться в своем росте и закрывает, как пробка, весь просвет сосуда. Ток крови останавливается, а ткань органа без снабжения кислородом и питательными веществами отмирает. Если это происходит в сердце — развивается инфаркт миокарда, если в мозге — мозговой инсульт. Как видно из вышеизложенного, началу таких опасных заболеваний дает повышенный уровень холестерина, который находится в липопротеинах низкой плотности. Именно поэтому он и называется «плохим». В развернутом лабораторном анализе липидов (жиров и жироподобных веществ) крови этот показатель обозначается сокращенно — ХС ЛНП.
Но в крови находятся и другие — «хорошие» липидно-белковые комплексы. Их называют липопротеины высокой плотности (ЛВП). ЛВП захватывают и удаляют холестерин из мест его накопления в стенках кровеносных сосудов. «Очищая» сосуды от избытка холестерина, ЛВП не дают образоваться атеросклеротическим бляшкам.
Чем выше содержание в крови ХС ЛНП (холестерина в «плохих» комплексах) и чем ниже уровень ХС ЛВП (холестерина в «хороших» комплексах), тем быстрее разовьется атеросклероз.
Кардиологи всего мира придерживаются мнения, что каждый человек старше 20 лет должен знать свой уровень холестерина. Причем необходимо сделать анализ крови на «хороший» и «плохой» холестерин, т.е. развернутый анализ на липиды. В нашем Центре работает липидная клиника,так что в клинико-диагностической лаборатории Вы можете сделать подробный анализ липидного профиля, а также обратиться к врачу-липидологу, специалисту, который грамотно проконсультирует Вас, исходя из результатов лабораторных исследований. В зависимости от уровня холестерина и его распределения в «плохих» и «хороших» комплексах, а также по данным других обследований врачрешает вопрос о необходимости диетической или лекарственной коррекции и дает соответствующие рекомендации. При этом надо иметь в виду, что цена лекарств — это не только цена снижения холестерина, но ицена продления активной жизни человека.
Итак, если холестерин повышен — он опасен, как фактор, способствующий развитию атеросклероза и тяжелых сердечно-сосудистых заболеваний.
Как снизить уровень «плохого» холестерина
Уровень холестерина крови можно снизить. Для этого постарайтесь изменить свой образ жизни:
- оздоровите питание;
- откажитесь от курения;
- больше двигайтесь.
Диета для снижения холестерина
- Основа всех диет по снижению холестерина — снижение потребления насыщенных (твердых) жиров, особенно жиров животного происхождения (жирное мясо, субпродукты, сливочное масло, жирные молочные продукты, сдобная выпечка и др.) и замена их на растительные масла (подсолнечное, оливковое, кукурузное).
- В умеренном (ограниченном) количестве разрешаются молочные продукты со сниженным содержанием жира, нежирные сыры (не более 30% жирности), нежирное мясо, выпечка на растительных жирах, жареная рыба, жареный только на растительных жирах картофель.
- Яйца разрешается употреблять только в вареном виде или жареном на растительном масле (омлет).
- Чаще используйте в своем рационе продукты со сниженным содержанием жира и холестерина: хлеб из муки грубого помола, цельнозерновой, любые каши, макаронные изделия, обезжиренные молочные продукты, всевозможные овощные блюда и фрукты.
- Из мясных продуктов следует предпочесть курицу, индейку, телятину. Удаляйте жир и кожу с птицы перед приготовлением.
- Употребляйте больше рыбы, особенно морской, можно ввести 2 рыбных дня в неделю или есть по одному рыбному блюду каждый день.
- Предпочитайте десерты без жира, без сливок, без сахара, лучше фруктовые.
- Обратите особое внимание на регулярное потребление продуктов, снижающих уровень холестерина в организме и увеличивающих его выведение. Они содержат растворимую клетчатку (пектин, псиллим, клейковину) и при варке образуют желеобразную массу. Это овсяные хлопья (геркулес), яблоки, сливы, различные ягоды.
- Регулярно употребляйте бобовые продукты (фасоль, горох).
- При приготовлении пищи избегайте жарить на сливочном масле и животном жире, чаще варите, тушите, запекайте.
 Используйте посуду со специальным покрытием, не требующим добавления жира при приготовлении пищи.
Используйте посуду со специальным покрытием, не требующим добавления жира при приготовлении пищи.
Рекомендации к выбору продуктов питания:
Виды продуктов | Рекомендуются | Потреблять в умеренном количестве | Исключить из питания |
Зерновые | Хлеб цельнозерновой, из муки грубого помола, каши, макаронные изделия | Хлеб из муки тонкого помола | Сдобный хлеб |
Супы | Овощные | Рыбные | На мясном бульоне |
Молочные | Молочные продукты и сыры сниженной жирности | Полужирные молочные продукты и жиры | Цельное молоко, сливки, жирные кисло-молочные продукты и сыры |
Яйца | Яичный белок | Яйца | Яичница на животных жирах |
Морепродукты | Морской гребешок, устрицы | Мидии, крабы, лангусты | Кальмары, креветки |
Рыба | Все виды, особенно морская | Жареная на растительных маслах, слабосоленая | Жареная на животных жирах, твердых маргаринах или на неизвестных жирах |
Мясо и птица | Курица, индейка без кожи, телятина, кролик | Постные сорта говядины, баранины, ветчины; печень | Жирное мясо, утка, гусь, жирные колбасы, паштеты |
Жиры | Растительные жидкие масла: подсолнечное, оливковое, соевое | Мягкие растительно-жировые спреды, не содержащие транс-жиры | Сливочное масло, жир мяса, сало, твердые маргарины |
Овощи и фрукты | Любые свежие, мороженные, паровые, отварные, бобовые | Картофель, жареный на растительных маслах | Картофель и др. |
Орехи | Миндаль, грецкие | Арахис, фисташки, фундук | Кокосовые, соленые |
Десерт | НЕ подслащенные соки, морсы, фруктовое мороженое | Кондитерские изделия, выпечка, кремы, мороженое на растительных жирах | Выпечка, сладости, кремы, мороженое, пирожное на животных жирах |
Приправы | Перец, горчица, специи | Соусы несоленые | Майонез, сметанные соленые |
Напитки | Чай, кофе, вода, безалкогольные напитки | Алкогольные напитки — малое/умеренное количество | Кофе или шоколадные напитки со сливками |
Тщательным соблюдением диеты можно добиться снижения холестерина крови на 10-12%.
Такая диета не только понижает уровень «плохого» холестерина, но и повышает уровень «хорошего» холестерина.
Если соблюдение диеты в течение 6-8 недель не приведет к желательному снижению уровня общего холестерина крови (менее 5 ммоль/л) и ХС ЛНП (менее 3 ммоль/л), а риск развития заболеваний, вызванных атеросклерозом, остается высоким, то врачпоставит вопрос о назначении лекарств, снижающих холестерин.
Таких препаратов сейчас много. Главное — не заниматься самолечением, наслушавшись реклам о чудодейственных и безопасных пищевых добавках. Из пищевых добавок могут действовать только те, которые содержат известные компоненты пищи, воздействующие на холестерин, например, препараты растворимой клетчатки. Однако их эффективность не выше хорошо налаженной диеты, они лишь помогают ее действию.
Из медикаментов, используемых для снижения уровня холестерина крови, врачи чаще всего назначают статины. Эти препараты в обычных дозах снижают холестерин на 20-40%. Научные исследования показали, что статины не только снижают холестерин крови, но и облегчают течение заболеваний, вызванных атеросклерозом, уменьшают смертность от сердечно-сосудистых заболеваний и общую смертность. С помощью специальных исследований сосудов сердца было показано, что лечение статинами замедляет рост атеросклеротических бляшек и даже вызывает их уменьшение.
Отказ от курения
Доказано, что как активное курение курильщика, так и пассивное курение окружающих повышают риск развития многих тяжелых заболеваний, прежде всего онкологических и сердечно-сосудистых. Табачный дым содержит целый спектр токсичных для многих органов и тканей веществ (никотин, окись углерода, цианистый водород, канцерогенные вещества). Никотин, например, нарушает тонус сосудистой стенки и способствует ее повреждениям, спазмам, усугубляет образование тромбов в кровеносных сосудах. Окись углерода, соединяясь с гемоглобином, блокирует перенос кислорода к органам и тканям. Компоненты табачного дыма способствуют развитию артериальной гипертонии, нарушению в системе переноса холестерина в стенки сосуда, усугубляя отложение в них холестерина. Создается высокий суммарный риск развития ССЗ.
Достаточная физическая активность
Достаточная физическая нагрузка — неотъемлемая часть здорового стиля жизни. Наиболее доступный и достаточно эффективный вид физической активности — быстрая ходьба на свежем воздухе. Заниматься следует 5 раз в неделю, по 30-45 минут (до 2-х часов). Частота пульса должна достигать 65-70% от той, которая достигается при максимальной нагрузке для данного возраста. Максимальную частоту пульса для конкретного человека можно рассчитать по формуле: 220-возраст в годах. Например, для практически здорового человека 50 лет максимальная частота пульса составляет 220-50=170 ударов в минуту, а частота пульса, которую рекомендуется достичь при тренировке, составляет 110-120 ударов в минуту.
Многим не хватает времени для тренировок, тогда необходимо использовать любые возможности для движения во время рабочего дня и после. Например, для людей «сидячих» профессий рекомендуется вставать, чтобы позвонить по телефону или выбросить мусор в корзину, пройти по лестнице вместо того, чтобы воспользоваться лифтом, провести короткое совещание стоя и т.п.
Полученные результаты больших исследований показали, что сочетание регулярных физических нагрузок с уменьшением периодов длительной сидячей работы за счет коротких перерывов вносят взаимодополняющий существенный вклад в профилактику болезней сердца и сосудов.
При наличии заболеваний сердца и сосудов режим физических нагрузок подбирает врач индивидуально, строго в соответствие с результатами электрокардиографического теста с физической нагрузкой.
Текст подготовлен по материалам профессора Перовой Н.В.,
отдел биохимических маркеров хронических
неинфекционных заболеваний ГНИЦПМ
Как понизить холестерин — Дибикор
Большинству современных людей, благодаря средствам массовой информации известно, что повышение уровня холестерина в крови выше нормы может стать причиной возникновения сердечно-сосудистых заболеваний. Поражение сосудов с образованием на их стенках холестериновых бляшек носит название «атеросклероз».
Согласно статистическим данным, почти 200 миллионов человек во всем мире страдают от гиперхолестеринемии (повышенного уровня холестерина). Наиболее часто это состояние встречается при избыточном весе, у лиц старшего возраста и больных сахарным диабетом 2 типа.
В норме холестерин приносит организму огромную пользу. Он помогает расщеплять жиры, участвует в выработке витамина D, является материалом для построения клеточных мембран, участвует в выработке женских и мужских половых гормонов.
Основную долю холестерина (около 80%) вырабатывает сам организм, оставшиеся примерно 20% попадают в организм с пищей. В организме человека холестерин присутствует в виде соединений с высокомолекулярными белками («хороший» холестерин) и в виде низкомолекулярных соединений («плохой» холестерин).
В организме человека холестерин присутствует в виде соединений с высокомолекулярными белками («хороший» холестерин) и в виде низкомолекулярных соединений («плохой» холестерин).
Когда говорят о вреде холестерина для здоровья, то речь идет как раз о «плохом» холестерине, из которого формируются те самые злополучные атеросклеротические (холестериновые) бляшки на стенках кровеносных сосудов. Они сужают просвет сосудов, кровь с трудом проходит по ним, а ткани недополучают кислород и важные питательные вещества. Наиболее часто встречается атеросклероз сосудов сердца и головного мозга. В этом случае атеросклероз может стать причиной возникновения болей в сердце, инфаркта миокарда, нарушения мозгового кровоснабжения.
В первое время опасный уровень холестерина в крови никак не отражается на самочувствии. Проблемы со здоровьем возникают только после формирования на сосудах холестериновых бляшек. Больные сахарным диабетом, артериальной гипертензией при повышенном уровне холестерина в крови должны отнестись к своему здоровью особенно внимательно, т.к. высокий холестерин увеличивает у них риск развития инфаркта миокарда и инсульта.
Но, как говорится: кто осведомлён – тот вооружён!
Если при обследовании в крови выявлен повышенный уровень холестерина, то это повод обратиться к врачу и пересмотреть режим питания. В данной ситуации врачи рекомендуют препараты, снижающие холестерин и специальную гипохолестериновую диету, которая предписывает прежде всего ограничить употребление в пищу жирных и жареных продуктов. Лидерами по содержанию холестерина являются блюда из печени, желтки яиц, икра.
Не так давно ученые установили, что повышенный уровень холестерина может наблюдаться на фоне недостатка таурина в организме. В каких случаях и почему может развиться дефицит этого вещества? Дело в том, что наш организм не способен вырабатывать таурин в необходимом количестве, поэтому мы ежедневно должны получать его с пищей, при этом традиционная диета россиян бедна таурином. С возрастом синтез этого вещества в организме снижается, а при сахарном диабете, заболеваниях сердца и ряде других тяжёлых заболеваний повышается потребность в нём. Всё это может привести к недостатку таурина в организме и увеличению проблем со здоровьем.
С возрастом синтез этого вещества в организме снижается, а при сахарном диабете, заболеваниях сердца и ряде других тяжёлых заболеваний повышается потребность в нём. Всё это может привести к недостатку таурина в организме и увеличению проблем со здоровьем.
Поэтому больным, страдающим хроническими заболеваниями и людям старшего возраста необходим дополнительный источник поступления таурина.
Таким источником является Дибикор – безрецептурный лекарственный препарат, разработанный отечественными учеными на основе таурина. Дибикор помогает нормализовать уровень холестерина и сахара в крови, улучшает работу сердца. Дибикор практически не имеет побочных эффектов, хорошо совместим с другими лекарственными средствами, а его эффективность доказана в клинических исследованиях в России.
Таурин (Дибикор) включен в Национальные рекомендации ВНОК «Кардиоваскулярная профилактика» в качестве средства, рекомендованного для гиполипидемической терапии при сахарном диабете 2-го типа (глава 12.3)
Питание при повышенном уровне холестерина
Чрезмерное употребление животных жиров, рафинированных углеводов, избыточная калорийность рациона отрицательно влияют на обмен веществ: способствуют увеличению уровня холестерина и триглицеридов в крови, повышают свертываемость крови. Напротив, растительные жиры, богатые полиненасыщенными жирными кислотами (ПНЖК), благоприятно влияют на липидный обмен.
Принципы питания
- Общее содержание жира должно составлять около 70-80 г/сут. (20-30 г из этого количества приходится на растительные масла).
- Ограничить продукты, содержащие большое количество холестерина (субпродукты, икру рыб, яичный желток, жирные сорта мяса, птицы, молочные продукты с высокой жирностью и др.)
- Использовать источники ПНЖК семейства w3 — морскую рыбу (скумбрия, сардина, сельдь Иваси, палтус и др.) и растительные масла (льняное, соевое, рапсовое, горчичное, кунжутное, ореховое и др.
 ), которые снижают повышенный уровень липидов в сыворотке крови (особенно триглицеридов).
), которые снижают повышенный уровень липидов в сыворотке крови (особенно триглицеридов). - Употреблять больше продуктов растительного происхождения, таких как зерновые, бобовые, овощи, фрукты, орехи, которые являются источником растительного белка (в основном, бобовые).
- Использовать продукты, содержащие витамины В6 (соя, хлеб отрубный, морепродукты и др.), С (шиповник, чёрная смородина, клубника, крыжовник, апельсины, яблоки, капуста, сладкий красный перец, петрушка, укроп, зелёный лук и др.).
- Необходимо ограничение в диете поваренной соли до 3-5 г в день.
- Употреблять продукты, богатые калием (курага, изюм, чернослив, персики, бананы, абрикосы, ананасы, шиповник, картофель, капуста, баклажаны), магнием (соя, овсяная, гречневая, пшённая крупы; грецкие орехи, миндаль; отруби), йодом, особенно при повышенной свертываемости крови (морская капуста, кальмары, морской гребешок, креветки, мидии и др.).
- Общий объем свободной жидкости должен составлять 1,5 литра в день.
- Распределение рациона в течение дня должно быть равномерным, количество приемов пищи — 5-6 раз в день. Последний прием пищи не позднее, чем за 2-3 часа до сна.
- Обеспечение правильной технологической обработки продуктов и лечебных блюд (удаление экстрактивных веществ, исключение жареных, консервированных блюд, острых специй, поваренной соли для кулинарных целей).
В зависимости от степени повышения уровня холестерина крови (умеренная или выраженная) рекомендации по употреблению продуктов имеют разную степень ограничения некоторых из них (1 и 2 ступени).
Набор продуктов при гиперлипидемии 1 ступени:
| Продукты | Рекомендуется | Ограничить | Не рекомендуется |
|---|---|---|---|
| Жиры | Снизить потребление на 1/3 | Растительное масло или мягкий маргарин до 30-40 г в день | Все животные жиры, сливочное масло твердый маргарин |
| Мясо и птица | Курица без кожи не более 180 г в день | Все сорта мяса без жира не более 1-3 раз в неделю | Мозги, печень, язык, почки, колбаса, сосиски, ветчина, гусь, утка |
| Яйца | Яичный белок | Не более 2 целых яиц в неделю | |
| Рыба | Любых сортов минимум 2-3 раза в неделю | Крабы и креветки | Икра рыб |
| Молочные продукты | В день до 2 стаканов нежирного молока или кефира, или 0,5 стакана творога | Цельное молоко, сыр 1-2 раза в неделю | Жирное молоко, сметана, сливки, жирные творог, сыры, сливочное мороженое |
| Фрукты и овощи | Все фрукты и овощи до 2-3 стаканов в день, бобовые 0,5-1 стакан в день | Картофель с растительным маслом 1 раз в неделю | Овощи и корнеплоды, приготовленные на жире, варенье, джемы, повидло |
| Зерновые | Ржаной, отрубный хлеб, овсяная и гречневая каша на воде, без жира | Белый хлеб, сдоба, макаронные изделия 1-2 раза в месяц | Выпечка, сдоба |
| Напитки, десерт | Минеральная вода, чай, кофейный напиток, фруктовые соки без сахара | Алкоголь не более 20 г (в пересчете на спирт), сахар не более 2-3 чайных ложек в день; зефир, пастила, мармелад — 1 раз в месяц | Шоколад, конфеты |
Набор продуктов при гиперлипидемии 2 ступени:
| Продукты | Рекомендуется | Ограничить | Не рекомендуется |
|---|---|---|---|
| Жиры | Снизить потребление на 1/2 | Растительное масло или мягкий маргарин до 10-20 г в день | Все животные жиры, сливочное масло твердый маргарин |
| Мясо и птица | Курица без кожи не более 90 г 2 раза в неделю | Все сорта мяса без жира не более 90 г 2 раза в неделю | Мозги, печень, язык, почки, колбаса, сосиски, ветчина, гусь, утка |
| Яйца | Яичный белок | Не более 2 целых яиц в неделю | |
| Рыба | Любых сортов минимум 2-3 раза в неделю | Крабы и креветки | Икра рыб |
| Молочные продукты | В день до 2 стаканов нежирного молока или кефира, или 0,5 стакана творога | Цельное молоко, сыр 1-2 раза в месяц | Жирное молоко, сметана, сливки, жирные творог, сыры, сливочное мороженое |
| Фрукты и овощи | Все фрукты и овощи до 2-3 стаканов в день, бобовые 0,5-1 стакан в день | Картофель с растительным маслом 1 раз в неделю | Овощи и корнеплоды, приготовленные на жире, варенье, джемы, повидло |
| Зерновые | Ржаной, отрубный хлеб, овсяная и гречневая каша на воде, без жира | Белый хлеб, сдоба, макаронные изделия 1-2 раза в месяц | Выпечка, сдоба |
| Напитки, десерт | Минеральная вода, чай, кофейный напиток, фруктовые соки без сахара | Алкоголь не более 20 г (в пересчете на спирт), сахар не более 2-3 чайных ложек в день; зефир, пастила, мармелад — 1 раз в месяц | Шоколад, конфеты |
Лицам с повышенным уровнем холестерина крови и избыточной массой тела следует ограничить или исключить из питания хлеб, сахар, блюда из круп, макаронных изделий и картофеля. По согласованию с врачом 1-2 раза в неделю применяются различные контрастные (разгрузочные) дни (рыбный, творожный, яблочный, овощной и др.).
По согласованию с врачом 1-2 раза в неделю применяются различные контрастные (разгрузочные) дни (рыбный, творожный, яблочный, овощной и др.).
По материалам Екатеринбургского городского
центра медицинской профилактики
Диета с холестерином или без
Массовая компания против высокого содержания холестерина в продуктах питания началась с тех пор, как ВОЗ (Всемирная организация здравоохранения) объявила его одной из главных причин атеросклероза. Если сегодня пройтись по продуктовым магазинам, то практически на любой упаковке пищевых продуктов можно прочесть, что содержание холестерина в них равно нулю. Об этом пишут даже на упаковках тех продуктов, где холестерина изначально быть не может, например, в растительном масле. Холестерин содержится только в жирах животного происхождения — сале, мясе, желтках яиц, молоке сливочном масле, рыбе. Особенно популярны бесхолестериновые продукты на Западе, где в их производство вложены огромные средства.
Холестерин относится к животным жирам (липидам), это один из необходимейших компонентов нашего организма. Холестерин входит в состав всех клеток нашего организма (в том числе нервных клеток головного и спинного мозга), участвует в таких важных процессах, как синтез гормонов и витаминов, в образовании желчных кислот, без которых невозможно пищеварение. Вырабатывается холестерин главным образом печенью – 85% потребности организма; остальные 15% поступают в организм с пищей.
Таким образом, опасность представляет не сам холестерин, а его избыточное количество. Считается, что повышенное содержание холестерина в крови (норма – 3,8-6,7 ммоль/л) ведет к развитию атеросклероза. Откладываясь на внутренней поверхности сосуда, холестерин образует атеросклеротические бляшки, на которых оседают сгустки крови (тромбы). В результате нарушается проводимость артерий вплоть до закупорки, что влечет кислородное голодание тканей и их омертвение. Так возникают инфаркт миокарда, инсульт, расстройства кровообращения в нижних конечностях. Избыток холестерина накапливается в печени, что ведет к ожирению печени, нарушению образования желчи и процессов пищеварения.
Так возникают инфаркт миокарда, инсульт, расстройства кровообращения в нижних конечностях. Избыток холестерина накапливается в печени, что ведет к ожирению печени, нарушению образования желчи и процессов пищеварения.
Уровень холестерина в крови в большой степени зависит от пристрастия людей к пище, содержащей большое количество животного жира. В здоровом организме предусмотрен природный механизм удаления излишков холестерина. С возрастом увеличивается риск развития атеросклероза, так как эти механизмы дают сбой. Однако заболевание можно предотвратить, изменив стиль питания.
Для этого необходимо:
- Снизить потребление животных жиров: выбирать постные сорта мяса, рыбы, заменять животные жиры растительными, употреблять меньше ветчины, бекона, сливок, майонеза, масляных приправ, выбирать молоко, йогурты и сыры с низким содержанием жира, отказаться от пирожных, бисквитов, картофельных чипсов, шоколада.
- Готовить пищу на пару, запекать, варить вместо жаренья с добавлением жира.
- Отдавать предпочтение растительной пище. Установлено, что белки растительного происхождения (сои, фасоли, гороха, кукурузы, пшеницы) способствуют снижению холестерина в крови, в то время как белки животного происхождения могут повышать уровень холестерина.
- Есть больше овощей и фруктов (не менее 400 г в сутки) и зерновых, т.к. клетчатка существенно влияет на обмен жиров, способствует выведению “лишнего” холестерина.
- Ограничить потребление соли до 6 г в день. Снизить потребление сахара, варенья, меда и других простых углеводов до 30-40 г в день.
Однако в настоящее время холестериновая теория атеросклероза вызывает у врачей всё больше и больше сомнений. Дело в том, что более чем за 20 лет ограничения холестерина в пище так и не удалось снизить ни уровень заболеваемости атеросклерозом, ни уровень смертности от сердечно-сосудистых заболеваний. К тому же не удается пока объяснить так называемый “французский парадокс”. У французов весьма низкий уровень сердечно-сосудистых заболеваний, несмотря на то, что они традиционно потребляют пищу богатую холестерином. И напротив, США, где стремление к бесхолестериновому питанию стало, чуть ли не национальным видом спорта, продолжают занимать первое место по уровню заболеваемости атеросклерозом, и по числу болезненно тучных людей.
У французов весьма низкий уровень сердечно-сосудистых заболеваний, несмотря на то, что они традиционно потребляют пищу богатую холестерином. И напротив, США, где стремление к бесхолестериновому питанию стало, чуть ли не национальным видом спорта, продолжают занимать первое место по уровню заболеваемости атеросклерозом, и по числу болезненно тучных людей.
Переизбыток холестерина в организме опасен – никто не спорит. Но доказано, что недостаток холестерина не менее опасен, чем его избыток. Ученые установили, что те люди, которым удавалось всеми мыслимыми способами снизить холестерин, чаще других попадали в аварии, кончали жизнь самоубийством. Пожилые люди с низким содержанием холестерина впадают в меланхолию в три раза чаще, чем их ровесники, у которых холестерин в норме.
Нежелательно бесхолестериновое питание и детям. И вот почему. Холестерин входит в состав клеточных мембран, таким образом, обеспечивает деление клеток, что необходимо растущему организму. Недостаточное питание в раннем детстве ведет к задержке умственного развития, к снижению иммунитета.
Холестерин является своеобразным сырьем для производства многих гормонов, включая половые. То есть, проще говоря, половые гормоны представляют собой не что иное, как видоизмененный холестерин. Частично он синтезируется в организме, частично должен поступать с жирной пищей. Вот и получается, что сторонники бесхолестериновой диеты как-то начинают забывать про половое влечение. Любопытно, что половые гормоны препятствуют отложению холестерина на стенках сосудов. Поэтому женщины детородного возраста, если они здоровы и не имеют вредных привычек, защищены от атеросклероза независимо от того, как много они едят продуктов с высоким содержанием холестерина. А вот бесхолестериновая диета может привести к нарушению синтеза половых гормонов и, как следствие, к раннему климаксу у женщин и, увы, импотенции у мужчин.
Практика показала, что когда мы начинаем потреблять пищу с низким содержанием жиров, аппетит у нас становится “волчьим”. В этом случае в нашем рационе больше крахмала и углеводов, а это ничто иное, как избыточные калории, которые быстро превращаются в насыщенный жир. А последний приводит к повышению уровня холестерина в крови. Поэтому не стоит отказывать себе в небольшом количестве жирной пищи.
В этом случае в нашем рационе больше крахмала и углеводов, а это ничто иное, как избыточные калории, которые быстро превращаются в насыщенный жир. А последний приводит к повышению уровня холестерина в крови. Поэтому не стоит отказывать себе в небольшом количестве жирной пищи.
Л.П. Потапова
врач Областного центра медицинской профилактики
Атеросклероз / Заболевания / Клиника ЭКСПЕРТ
Что такое атеросклероз и в чем его опасность для здоровья человека?
В начале XXI века сердечно-сосудистые заболевания являются лидирующей причиной смертности населения в мире. В России более 50% смертей происходит из-за заболевания сердца и сосудов.
Конечно, большинство сердечно-сосудистых заболеваний, как у мужчин, так и у женщин, наблюдается в возрасте старше 65 лет. Однако в последние годы болезни сердца неуклонно «молодеют». И уже не редкость тридцатилетний «гипертоник» или пациент, перенесший инфаркт в 40-45 лет.
В чем же причина?
Ответ достаточно прост: атеросклероз.
Атеросклероз — это хроническое, системное, длительно развивающееся заболевание, поражающее артерии эластического (аорта) и мышечно-эластического (артерии сердца, головного мозга) типа. Имеет волнообразное течение с фазами прогрессирования, стабилизации и дгиаже обратного развития заболевания.
Но за последние 50 лет человек столкнулся со значительным ускорением темпов развития атеросклероза. Если в первой половине ХХ века такие осложнения атеросклероза как инфаркт и стенокардия не являлись социально значимыми, то сегодня атеросклероз рассматривают как эпидемию.
Основным элементом, определяющим опасность атеросклероза, является атеросклеротическая бляшка, которая, выступая в просвет сосуда, вызывает его сужение и затрудняет кровоток. Атеросклеротическая бляшка — это сложное по своей структуре образование, состоящее из скопления липидов (жиров), гладкомышечных клеток, соединительной ткани. Атеросклеротические бляшки способны увеличиваться в размерах, разрываться, на их поверхности могут образовываться язвочки и тромбы. Итогом развития атеросклеротической бляшки будет нарушение свободного тока крови по сосуду, вплоть до полного его прекращения.
Атеросклеротические бляшки способны увеличиваться в размерах, разрываться, на их поверхности могут образовываться язвочки и тромбы. Итогом развития атеросклеротической бляшки будет нарушение свободного тока крови по сосуду, вплоть до полного его прекращения.
Степени атеросклероза
I степень – доклинический период заболевания
II степень – слабо выраженный атеросклероз
III степень – значительно выраженный атеросклероз
IV степень – резко выраженный атеросклероз
Клиническая картина варьируется в зависимости от преимущественной локализации и распространенности процесса и определяется последствиями ишемии ткани или органа.
В ХХ веке было предложено несколько десятков теорий, объясняющих происхождение и прогрессирование атеросклероза. Но на сегодняшний день, ни одна из них не является окончательно доказанной.
Давайте попробуем разобраться, что же приводит к образованию в сосудах атеросклеротических бляшек, и какие причины заставляют их расти, разрываться и приводить человека к гибели.
Одной из первых теорий развития атеросклероза была теория избыточного потребления холестерина, которую выдвинул известный российский ученый Н.Н. Аничков. «Без холестерина нет атеросклероза». Этот постулат долгие годы определял тактику лечения больных, и сегодня не потерял своей актуальности. Однако теперь мы прекрасно знаем: атеросклероз — сложное заболевание, в основе которого лежат различные нарушения в биохимических, генетических и иммунных процессах организма. И сейчас стало понятно, почему у человека с нормальным уровнем холестерина может развиться серьезный атеросклероз.
Информация для тех, кто считает себя совершенно здоровым
Сам по себе атеросклероз, особенно на начальных стадиях, может никак не проявляться.
Этот период называют доклинической стадией. Очень важно выявить заболевание именно на этой стадии, так как появление симптомов говорит, как правило, о необратимости процесса. Атеросклероз является главной причиной развития ишемической болезни сердца, которая характеризуется появлением болей за грудиной при физических нагрузках, развитием инфаркта и сердечной недостаточности, серьезными нарушениями ритма сердца. Иногда первым клиническим проявлением атеросклероза является инсульт или внезапная смерть. Даже этой информации достаточно, чтобы задуматься: «А нет ли у меня атеросклероза или риска его развития?»
Иногда первым клиническим проявлением атеросклероза является инсульт или внезапная смерть. Даже этой информации достаточно, чтобы задуматься: «А нет ли у меня атеросклероза или риска его развития?»
В настоящее время насчитывают более 200 факторов риска развития атеросклероза, однако основными из них являются артериальная гипертензия, курение и нарушения липидного (холестеринового) обмена. При этом курение увеличивает риск развития инфаркта или инсульта в 1,6 раз, повышенное артериальное давление (АД) в 3 раза, нарушения липидного обмена в 4 раза, а сочетание трех этих факторов повышает риск сосудистых катастроф в 16 раз. К другим значимым факторам риска развития атеросклероза относятся: мужской пол, ожирение, нарушения углеводного обмена (сахарный диабет), возраст (старше 60 лет), наступление менопаузы у женщин, неблагоприятная наследственность по ранней сердечно-сосудистой патологии (родственники заболели до 50-55 лет), хронический стресс. Кроме того, в последнее время, в свете изменившихся представлений о причинах атеросклероза, большое внимание уделяют наличию хронического воспалительного процесса в организме, заболеваниям печени и желудка (особенно при наличии Helicobacter pylori), избыточному содержанию в крови гомоцистеина.
Доказано, что практически все факторы риска атеросклероза оказывают свое неблагоприятное воздействие на клетки эндотелия, которые образуют внутреннюю поверхность сосудистой стенки. Повреждение этих клеток и нарушение их функции является ключевым моментом в развитии атеросклероза.
Итак, риск заболеть атеросклерозом повышается если:
- вы курите
- имеется артериальная гипертензия
- выявлено повышение уровня холестерина
- имеется избыточный вес
- поставлен диагноз сахарный диабет
- у вас имеется неблагоприятная наследственность (близкие родственники страдали сердечно-сосудистыми заболеваниями в возрасте до 50 лет)
- имеется патология желудочно-кишечного тракта (жировой гепатоз, хронический гастрит или язвенная болезнь)
- наступил период менопаузы.

Атеросклероз опасен своими осложнениями. Необходимо выявить его как можно раньше, чтобы предотвратить развитие осложнений и начать своевременное лечение.
Диагностика
Основными исследованиями для диагностики атеросклероза являются:
- липидограмма
- ангиография
- допплерография (ультразвуковой скрининг на атеросклероз).
Самый первый шаг, который нужно сделать на пути выявления атеросклероза — это сдать простой анализ крови на липидный спектр. При этом необходима именно развернутая липидограмма, а не просто анализ крови на холестерин. Ведь известно, что атеросклероз может развиваться и при нормальном уровне общего холестерина, а виновен в этом низкий уровень так называемого «хорошего холестерина».
Анализ крови на липидный спектр сдается из вены, натощак (после 12-14 часового голодания).
Какие показатели липидного обмена в настоящее время приняты за норму?
В липидограмме будут указаны следующие показатели:
- уровень общего холестерина – должен составлять менее 5,2 ммоль/л
- уровень липопротеидов низкой плотности (ЛПНП, бета-липопротеиды, «плохой холестерин») – должен быть меньше чем 3,0 ммоль/л
- уровень липопротеидов высокой плотности (ЛПВП, альфа-липопротеиды, «хороший холестерин») – должен быть более 1,2 ммоль/л
- уровень триглицеридов (ТГ) – менее 1,7 ммоль/л
- коэффициент атерогенности (КА) – не должен превышать 4,0 у.е.
- в ряде случаев будут указаны хиломикроны (ХМ) и липопротеиды очень низкой плотности (ЛПОНП)
Если данные липидограммы отличаются от приведенных нормативов, даже по одному из параметров, – это повод обратиться за консультацией к врачу кардиологу.
Какими методами можно подтвердить наличие атеросклероза или выявить нарушенную функцию сосудистой стенки, которая является начальным этапом развития атеросклероза?
В Клинике ЭКСПЕРТ проводится ультразвуковой скрининг на атеросклероз. С помощью аппарата УЗИ обследуются сонные (иногда бедренные) артерии для выявления изменения сосудистой стенки или выявления бессимптомных атеросклеротических бляшек. Поскольку атеросклероз – заболевание, поражающее все сосуды, то по состоянию сонных артерий можно косвенным образом судить о состоянии всех сосудистых бассейнов организма.
С помощью аппарата УЗИ обследуются сонные (иногда бедренные) артерии для выявления изменения сосудистой стенки или выявления бессимптомных атеросклеротических бляшек. Поскольку атеросклероз – заболевание, поражающее все сосуды, то по состоянию сонных артерий можно косвенным образом судить о состоянии всех сосудистых бассейнов организма.
Для выявления нарушенной функции эндотелия проводится специальная проба под контролем ультразвука, так называемая «Проба с Реактивной Гиперемией». Это высоко чувствительный метод, позволяющий выявить нарушения на очень ранних этапах и спрогнозировать риски развития сердечно-сосудистой патологии у людей без каких-либо жалоб, а также контролировать процесс лечения у пациентов с доказанной патологией. Клиника ЭКСПЕРТ — одно из немногих учреждений города, где выполняют это исследование.
Что же будет, если не обращать внимания на свое здоровье, игнорировать «первые звоночки»? Атеросклероз будет развиваться, прогрессировать и неминуемо приведет к серьезным осложнениям, связанным с нарушением кровотока в жизненно важных органах.
Атеросклероз — серьезное заболевание, которое легче предупредить, чем лечить.
Атеросклеротическая бляшка – это своего рода заплатка на сосудистой стенке. Ее уже невозможно «спороть», можно только препятствовать ее дальнейшему росту.
Сейчас существует много научно популярной литературы, посвященной атеросклерозу, и многие пациенты говорят, мы знаем, что холестерин не причем. В самом начале статьи мы тоже упоминали об этом: не только холестерин виноват в развитии атеросклероза. Существует еще около 200 других факторов!
Чуть более подробно остановимся на одном из них: гомоцистеин.
Гомоцистеин — это аминокислота, которая не содержится в продуктах питания, а образуется в организме из другой аминокислоты – метионина. Метионином богаты продукты животного происхождения (мясо, молочные продукты, яйца). Избыточное накопление гомоцистеина внутри клеток может нанести им непоправимый вред, вплоть до гибели клетки. Гомоцистеин оказывает прямое токсическое действие на клетки эндотелия, повреждает их (в местах повреждения образуются «заплатки»-бляшки), способствует повышению в крови уровня холестерина, усиливает свертываемость крови и ускоряет рост уже имеющихся атеросклеротических бляшек.
Гомоцистеин оказывает прямое токсическое действие на клетки эндотелия, повреждает их (в местах повреждения образуются «заплатки»-бляшки), способствует повышению в крови уровня холестерина, усиливает свертываемость крови и ускоряет рост уже имеющихся атеросклеротических бляшек.
Метаболизм (разрушение) гомоцистеина в организме происходит при участии витаминов В6, В12 и фолиевой кислоты. Выводится из организма гомоцистеин почками.
Причины развития повышенного уровня гомоцистеина:
- возраст и пол (старше 55 лет, мужчины, состояние менопаузы у женщин)
- питание и образ жизни (курение, недостаток в пище фолиевой кислоты и витаминов В6, В 12, избыточное употребление мясных продуктов и продуктов богатых метионином, употребление кофе более 6 чашек в день, избыточное употребление алкоголя, богатая холестерином диета)
- заболевания (сахарный диабет, почечная недостаточность, гипотиреоз, различные опухоли)
- лекарства (противосудорожные препараты, длительный прием гормональных контрацептивов и т.п.)
Сегодня стало ясно, что без контроля уровня гомоцистеина невозможно эффективно проводить профилактику и лечение заболеваний сердечно-сосудистой системы.
Как можно снизить негативное влияние гомоцистениа?
Путь только один – восполнить в организме дефицит в первую очередь фолиевой кислоты, а также витаминов В6 и В12. Прием витаминов в необходимых дозировках (определить которые может только врач) способствует снижению уровня гомоцистеина в крови.
Какой же уровень гомоцистеина опасен?
Нормальным показателем считается уровень гомоцистенина 10 мкмоль/л и ниже.
Повышение более 20 мкмоль/л приводит к увеличению смертности от сердечно-сосудистых осложений в 4 раза.
В Клинике ЭКСПЕРТ можно проверить уровень гомоцистенина, наряду с липидным спектром крови, особенно при попадании в группу риска.
Что делать, если атеросклероз выявлен поздно, уже имеются его осложнения?
Не паниковать!
В любом случае необходимо лечение для предотвращения дальнейшего прогрессирования болезни. Но уже потребуется более агрессивная терапия с применением различных групп препаратов.
Но уже потребуется более агрессивная терапия с применением различных групп препаратов.
Каковы осложнения атеросклероза?
При поражении сосудов сердца развивается нарушение питания сердечной мышцы, это, как правило, приводит к появлению болей за грудиной во время физических нагрузок, но иногда может протекать бессимптомно и проявить себя только развитием инфаркта миокарда, который, к сожалению, может закончиться смертью пациента.
При поражении сосудов, питающих головной мозг очень велик риск развития ишемического инсульта. Заболевания, которое, как правило, приводит к глубокой инвалидизации больного и навсегда меняет его жизнь и жизнь его близких.
У мужчин, особенно курильщиков, одним из первых проявлений атеросклероза является поражение сосудов ног, которое появляется вначале как легкая усталость в ногах при быстрой ходьбе, затем появляются боли в ногах и вот уже невозможно пройти без остановки более 100 метров. Закончиться это может гангреной и ампутацией! Но скажите, как много из современных мужчин ежедневно ходят хотя бы 2 километра в день? Многие из них за рулем, и поэтому обнаружить первые симптомы заболевания просто не могут. А ведь уже упоминалось, что мужской пол — это отдельный фактор риска развития сердечно-сосудистых заболеваний.
На этой стадии развития атеросклероза требуется расширенное инструментальное обследование, объем которого должен определить врач кардиолог.
Суммируя все вышеизложенное, предлагаем задуматься о своем будущем и будущем своих близких. Обратитесь к специалистам Клиники ЭКСПЕРТ, пройдите минимальное или развернутое обследование и живите долго и счастливо.
Если обнаружены нарушения в липидном спектре крови, или какие либо факторы риска атеросклероза, необходимо записаться на прием к врачу кардиологу.
В результате Вы получите:
- индивидуальную консультацию по наличию у вас заболевания или предрасположенности к нему
- врач составит план необходимого инструментального или лабораторного обследования для уточнения диагноза
- даст рекомендации по изменению питания и образа жизни, а также оценит необходимость лекарственной терапии
- научит правильному контролю таких параметров, как артериальное давление, сахар крови, колебания веса
- порекомендует необходимые физические нагрузки с учетом вашего состояния
Совместная работа врача и пациента – это залог успеха лечения любого заболевания, особенно такого коварного как атеросклероз.
При установленном диагнозе «атеросклероз» пациент должен находиться под наблюдением врача кардиолога не реже 1 раза в 6 месяцев, а при коррекции нарушений, выявленных осложнений заболевания частота встреч, объем дополнительных обследований устанавливаются индивидуально.
Истории лечения
Случай №1
Алексей, 27 лет. Молодой специалист, выпускник медицинского университета. Жалоб на здоровье не предъявляет. Имеет избыточный вес (ожирение 1 степени). Артериальное давление не контролировал, уровень липидов крови неизвестен. Курит около 10 лет. По просьбе коллег принял участие в одном из медицинских исследований и провел «Пробу с Реактивной Гиперемией». В результате проведенной пробы были выявлены выраженные нарушения функции эндотелия. С учетом полученных данных стал контролировать цифры артериального давления (АД) и с удивлением обнаружил пограничные значения: АД в среднем составляло 130/90 мм рт. ст. В липидном спектре все показатели были в норме кроме незначительно сниженного уровня «хорошего холестерина», он составлял 1,0 ммоль/л. При расспросе выяснилось, что в семье есть склонность к развитию гипертонической болезни, сахарного диабета, а отец перенес инфаркт в возрасте 57 лет. Все это заставило молодого человека очень ответственно подойти к своему будущему. Он бросил курить, начал контролировать свой вес, увеличил физические нагрузки. Через 6 месяцев контрольные тесты показали нормализацию функции эндотелия. Цифры АД, оцененные с помощью суточного холтеровского мониторирования, также были в пределах нормы. Повторное исследование липидного спектра выявило уровень «хорошего холестерина», сохраняющийся умеренно сниженным, что указывало на его наследственный характер. Однако с учетом отсутствия других факторов риска развития атеросклероза, это отклонение является несущественным.
Случай №2
Маргарита, 62 года. 10 лет назад был выявлен значительно повышенный уровень холестерина (более 8,0 ммоль/л). После наступления менопаузы в 52 года стало повышаться артериальное давление. При этом у пациентки не было избыточного веса, и она никогда не курила. Пациентка не стала пускать все на самотек, а своевременно обратилась к кардиологу Клиники ЭКСПЕРТ 4 года назад. Было проведено обследование: ультразвуковой скрининг на атеросклероз, который выявил диффузное утолщение сосудистой стенки сонных артерий (комплекс «интима-медиа»), и единственную атеросклеротическую бляшку высотой 2,5 мм. С учетом последних международных рекомендаций утолщение комплекса «интима-медиа» сосудистой стенки является показанием для назначения медикаментозной терапии для снижения холестерина. Пациентка стала соблюдать строгую диету, с ограничением животных жиров. Были назначены препараты для контроля артериального давления, и начата терапия лекарствами, направленными на снижение уровня холестерина. Пациентка наблюдается в клинике уже 4 года. Повторный ультразвуковой скрининг на атеросклероз не выявляет нарушений сосудистой стенки, а атеросклеротическая бляшка уменьшилась по высоте до 1,8 мм, ее структура стала плотной (такие бляшки не опасны в плане развития осложнений). Цифры артериального давления в нормальных пределах, показатели липидного обмена в норме.
При этом у пациентки не было избыточного веса, и она никогда не курила. Пациентка не стала пускать все на самотек, а своевременно обратилась к кардиологу Клиники ЭКСПЕРТ 4 года назад. Было проведено обследование: ультразвуковой скрининг на атеросклероз, который выявил диффузное утолщение сосудистой стенки сонных артерий (комплекс «интима-медиа»), и единственную атеросклеротическую бляшку высотой 2,5 мм. С учетом последних международных рекомендаций утолщение комплекса «интима-медиа» сосудистой стенки является показанием для назначения медикаментозной терапии для снижения холестерина. Пациентка стала соблюдать строгую диету, с ограничением животных жиров. Были назначены препараты для контроля артериального давления, и начата терапия лекарствами, направленными на снижение уровня холестерина. Пациентка наблюдается в клинике уже 4 года. Повторный ультразвуковой скрининг на атеросклероз не выявляет нарушений сосудистой стенки, а атеросклеротическая бляшка уменьшилась по высоте до 1,8 мм, ее структура стала плотной (такие бляшки не опасны в плане развития осложнений). Цифры артериального давления в нормальных пределах, показатели липидного обмена в норме.
Случай №3
Константин, 60 лет. Обратился в Клинику ЭКСПЕРТ. На приеме утверждал, что абсолютно здоров и пришел только потому, что «жена всю плешь проела». Тщательный расспрос действительно не выявил серьезных жалоб, однако пациент сказал, что любить поесть, курил более 20 лет, но бросил год назад, не занимается физкультурой и вообще ходит мало, зато на работе всегда «в тонусе» и «весело». Давление на осмотре было повышенным, что очень его удивило, так как дома при редких измерениях («за компанию») цифры, по его словам, были нормальными. Уровень холестерина он не проверял. Пациенту с учетом всех данных было назначено расширенное лабораторное и инструментальное обследование, которое включало в себя исследование липидного спектра и углеводного обмена, суточное мониторирование ЭКГ и артериального давления, эхокардиографию и ультразвуковой скрининг на атеросклероз.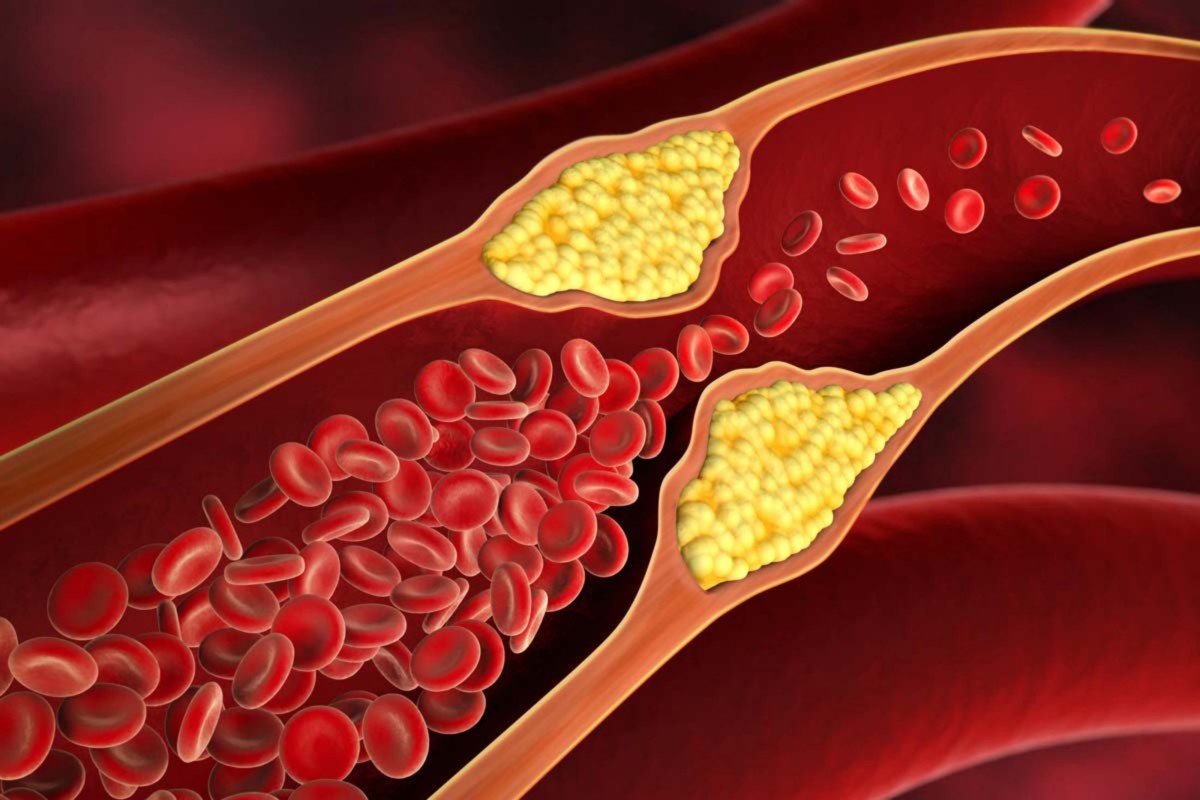 Данные комплексного обследования выявили наличие стойкой артериальной гипертензии, осложненной развитием гипертрофии левого желудочка сердца, эпизоды безболевой ишемии сердечной мышцы во время физических нагрузок, выраженные изменения в липидном спектре в виде повышенного уровня холестерина и триглицеридов, а также низкого уровня «хорошего холестерина». Были пограничные цифры содержания в крови глюкозы. Самым же драматичным оказалось выявление в сонных артериях атеросклеторических бляшек, причем одна из них закупоривала сосуд более чем на 80%, что повышает риск развития инсульта в разы. Пациенту была назначена серьезная многокомпонентная лекарственная терапия, даны рекомендации по изменению образа жизни. Так же пациент был на консультации сосудистого хирурга, который настоял на проведении коронароангиографии. Во время этого исследования у пациента был выявлен критический стеноз одной из коронарных артерий, что потребовало проведения стентирования, так как риск развития инфаркта миокарды был очень велик. Пациент продолжает наблюдаться в Клинике ЭКСПЕРТ и очень ответственно выполняет все рекомендации специалистов.
Данные комплексного обследования выявили наличие стойкой артериальной гипертензии, осложненной развитием гипертрофии левого желудочка сердца, эпизоды безболевой ишемии сердечной мышцы во время физических нагрузок, выраженные изменения в липидном спектре в виде повышенного уровня холестерина и триглицеридов, а также низкого уровня «хорошего холестерина». Были пограничные цифры содержания в крови глюкозы. Самым же драматичным оказалось выявление в сонных артериях атеросклеторических бляшек, причем одна из них закупоривала сосуд более чем на 80%, что повышает риск развития инсульта в разы. Пациенту была назначена серьезная многокомпонентная лекарственная терапия, даны рекомендации по изменению образа жизни. Так же пациент был на консультации сосудистого хирурга, который настоял на проведении коронароангиографии. Во время этого исследования у пациента был выявлен критический стеноз одной из коронарных артерий, что потребовало проведения стентирования, так как риск развития инфаркта миокарды был очень велик. Пациент продолжает наблюдаться в Клинике ЭКСПЕРТ и очень ответственно выполняет все рекомендации специалистов.
Лечение и профилактика атеросклероза | Лечебно-оздоровительный центр «Бобер» Домодедово
Как предупредить атеросклероз
- Для предупреждения развития атеросклероза, нужно увеличить физическую активность. Физические нагрузки способствуют сжиганию жира и нормализуют уровень холестерина в крови.
- Нужно отказаться от употребления избыточного количества животного жира и сладостей. Мясо жирных сортов и субпродукты способствуют повышению уровня холестерина в крови и увеличивают риск развития атеросклероза. Сладости содержат углеводы, которые легко усваиваются, тем самым вызывая ожирение и нарушая обмен веществ. Липиды откладываются в печени и меняют состав крови, вызывая повышение холестерина.
Никотин также способствует развитию атеросклероза. Вредные вещества и смолы, содержащиеся в сигарете, при вдыхании дыма откладываются на внутренней оболочке сосудов, чем вызывают отложение атеросклеротических бляшек.
Отказ от курения является очень хорошей профилактикой атеросклероза.
Важным фактором профилактики атеросклероза является своевременное лечение гипертонической болезни. При
повышенном артериальном давлении кровь движется по сосудам вихреобразно, тем самым способствуя их повреждению и отложению атеросклеротических бляшек.
Существует лишь два фактора, при которых профилактика атеросклероза невозможна – это наследственная предрасположенность и возраст. Однако, учитывая это, пациент старше 50 лет, в роду у которого был атеросклероз, особенно тщательно должен соблюдать меры по профилактике атеросклероза.
В помощь вам диетотерапия. Предпочтение – средиземноморской диете. Она является и мерой профилактики, и корректирует уже имеющиеся проблемы.
Диета включает в себя большое употребление овощей, фруктов и ягод, не менее 400 г в сутки. Исключаются свинина, субпродукты, сливочное масло, жирные сливки и сметана. Ограничивают употребление куриных желтков. Из мяса можно употреблять птицу (кроме гуся и утки), мясо кролика, а также постную говядину. Используются растительные масла, в частности, оливковое, и белки растительного происхождения.
Из медикаментов в настоящее время используют препараты преимущественно группы статинов. Они тормозят образование холестерина в клетках организма человека и снижают уровень повышенного холестерина в крови.
Статины стабилизируют состояние атеросклеротической бляшки, чем предотвращают её разрушение и развитие осложнений атеросклероза.
Самостоятельно назначать себе статины нельзя. Только врач после изучения анализов индивидуально поможет подобрать нужный препарат в необходимой дозировке.
«Холестерин, к сожалению, не болит» – журнал Vademecum
– Как, на ваш взгляд, сегодня обстоят дела с профилактикой сосудистых патологий?
– К сожалению, в современной России, в отличие от советского здравоохранения, которое имело серьезную профилактическую направленность, упускается тема первичной профилактики. Есть перекос – у нас значительно больше занимаются вторичной профилактикой. На слуху: «Инфаркт, инсульт – стентирование, АКШ». Теперь, оказывается, по всей стране, чуть ли не в каждой деревне надо открывать отделение сердечной недостаточности. А что же с первичной профилактикой? Заболеваемость ССЗ не перестанет расти, если мы будем все время только (пусть даже очень эффективно) лечить, а не предупреждать эти заболевания.
Есть перекос – у нас значительно больше занимаются вторичной профилактикой. На слуху: «Инфаркт, инсульт – стентирование, АКШ». Теперь, оказывается, по всей стране, чуть ли не в каждой деревне надо открывать отделение сердечной недостаточности. А что же с первичной профилактикой? Заболеваемость ССЗ не перестанет расти, если мы будем все время только (пусть даже очень эффективно) лечить, а не предупреждать эти заболевания.
– Чем же вызван этот перекос?
– Больше занимаются лечением осложнений ишемической болезни сердца (ИБС) и вторичной профилактикой, потому что эффект «я спас человека» виден сразу. Ему было плохо, были боли, полечили – и боли прошли, стало хорошо. Ну и, кроме того, за высокотехнологичные операции клиникам хорошо платят. На лечение выделяется несоизмеримо больше денег, чем на профилактику. А что такое первичная профилактика в тех условиях, когда врачам дается мало времени на осмотр, на сбор анамнеза и досаждает бумажная бюрократия? Да, ты устранил факторы риска, добился целевых уровней липопротеидов и артериального давления, и у человека никогда не будет ни инфаркта, ни инсульта, но пациент этого никак не ощущает и не чувствует, что его реально спасли. Ведь, к сожалению, холестерин не болит! Кроме того, конечно же, перекос происходит от недостатка знания – не только у населения, но, к большому сожалению, и у врачебного сообщества.
– О каком знании идет речь?
– Атеросклероз, одна из основных причин сердечно‑сосудистых заболеваний, – это прежде всего отложение холестерина. Без холестерина не бывает атеросклероза. Именно он откладывается в бляшки и закупоривает сосуды. Атеросклероз может поражать сосуды сердца, а это опасность инфаркта, сосуды мозга – инсульт, сосуды нижних конечностей – тут вплоть до ампутации. К атеросклерозу приводит нарушение липидного обмена, высокий уровень липопротеидов низкой плотности (ЛНП) и липопротеида Лп(а).
По последней статистике НМИЦ терапии и профилактической медицины, четверть подростков в возрасте 15–20 лет имеют нарушения липидного обмена. А ведь это как раз те люди, которые в работоспособном возрасте – в 30, 40, 50 лет – будут иметь сосудистые проблемы, если мы вовремя не диагностируем и не устраним причину нарушения. Чаще всего это пациенты с наследственной гиперхолестеринемией, при которой традиционное лечение бывает малоэффективным. Это как раз те люди, которые пополнят ряды оперируемых и стентируемых пациентов с инфарктами и инсультами, а также больных с запущенным атеросклерозом.
– Почему в случае с атеросклерозом важна именно первичная профилактика, а не вторичная?
– В США ранее провели исследование, в котором проанализировали десятки тысяч историй болезней пациентов, умерших от сердечно‑сосудистых патологий, и оказалось, что большая часть – 35% – умерших от сердечной недостаточности, инфаркта, инсульта не знали, что у них есть атеросклероз.
Казалось бы, это очевидные вещи, но не все о них знают. Например, о том, что не только общий холестерин надо смотреть, но и ЛНП и Лп(а) – самый тромбогенный липопротеид. А ведь это прописано и в российских, и в европейских рекомендациях. Дело в системе образования, которая не дает достаточного объема знаний по диагностике и первичной профилактике. Возможно, сейчас образование сосредоточено больше на том, как правильно ставить стент, спасать людей от инфаркта вовремя. Но опять же вовремя поставленный диагноз – это вовремя начатое лечение. Вторичная профилактика также нужна, но в перспективе ее необходимость станет меньше.
– Нужна специальная национальная программа скрининга?
– Обязательно.
– А диспансеризацию и профосмотры можно как‑то трансформировать?
– Я пытался, у нас даже были на этот счет дебаты на телевидении, звали разных специалистов, и они говорили: «Мы будем создавать профилактическую программу. Мы возьмем только общий холестерин, мы возьмем глюкозу, померим давление – и все». Но тогда мы упустим 50% профильных больных, потому что надо брать не только холестерин, но и липопротеиды низкой плотности и Лп(а). Мало того, еще надо взять общий анализ крови. Меня подняли на смех – это ведь дорого. А по факту большая часть больных с очень высоким риском ИБС вовремя не диагностируется.
Другой вопрос – адекватное лечение. Например, врачи назначают статины. Это замечательно, но какой целевой уровень холестерина?
Есть ведь доказанный уровень «плохого» холестерина, при котором уже не развивается атеросклероз, – его и нужно достигать. А если вы формально статин назначили в маленькой дозе, не назначили второй препарат, то есть вы не довели до цели, тогда у вас и результата не будет.
– Включить в программы дополнительное обследование, тот же анализ крови, – это ведь не так дорого?
– При обследовании, чтобы поставить диагноз наследственной гиперхолестеринемии, действительно не требуется дорогостоящих исследований – гормонов, иммунологии, а есть самые простые анализы, тщательный осмотр с выявлением ксантом (отложения холестерина), ксантелазм век и липоидной дуги роговицы, а также повышенное внимание к семейному анамнезу.
Сейчас знаете, что делают в США и Европе? Они искусственный интеллект подключают для диагностики таких пациентов. Из электронных историй болезни ИИ выявляет, у кого высокий холестерин и насколько он повышен, у кого в анамнезе родственники умирали от инфарктов, инсультов, имели высокий холестерин, и с достоверностью 80% и даже выше выявляет наследственные формы болезни, передает этих пациентов докторам с предварительным диагнозом.
История знает примеры, когда работали отдельные программы скрининга, та же Check‑up America, которая действовала более двадцати лет назад. По ней всему населению в 20 лет измеряли артериальное давление, липидный профиль, уровень сахара – и нормализовали эти параметры. Через пять лет было зафиксировано в два раза меньшее количество инфарктов, вдвое меньше инсультов. Простые меры, казалось бы, но они работают.
Если мы устраняем три причины – снижаем холестерин, нормализуем артериальное давление, в том числе лекарственными препаратами, и человек отказывается от курения, то почти в два раза уменьшим количество инфарктов и инсультов. Есть одна фраза древнекитайского философа, который точно этот принцип описал: «Превосходные врачи предотвращают болезни, обычные врачи лечат заболевания, а посредственные – осложнения болезни». И я искренне желаю всем нам быть превосходными врачами.
– То же самое можно сказать и о хирургическом лечении брахиоцефальных артерий – эндартерэктомии и стентировании сонной артерии?
– Что касается брахиоцефальных артерий, то есть работы – и у нас, и за рубежом, – которые доказывают, что в долгосрочной перспективе намного эффективнее лекарственная терапия. Если ситуация запущенная, экстремальная, то, конечно, эффективнее операция.
– Если начать внедрять первичную профилактику повсеместно, за какой период можно будет изменить эпидемиологическую ситуацию в стране?
– По аналогии с другими проектами, по нашим данным, будет в два раза меньше больных с инсультами и инфарктами уже через пять лет, если мы будем устранять первопричины – повышенный холестерин, повышенное артериальное давление. По нашему многолетнему опыту, если эффективно устранять факторы риска развития ИБС и достигать целевых уровней атерогенных фракций холестерина, то инфарктов и инсультов практически не бывает, даже у пациентов с гомозиготной формой гиперхолестеринемии.
– На какое нарушение липидного обмена вы в первую очередь обратили бы внимание?
– В начале января 2020 года прозвучал глобальный призыв к действию в отношении семейной гиперхолестеринемии. К миру обратились Европейское общество атеросклероза, Европейское общество семейной медицины, Всемирная федерация сердца, Всемирное атеросклеротическое сообщество и другие. Было объявлено, что надо особо заниматься наследственными, семейными формами гиперхолестеринемии – своевременно их диагностировать и лечить. Это наследственное заболевание, обусловленное нарушением холестеринового обмена и характеризующееся генетической причиной повышения уровня ЛНП в крови пациента. То есть в печени нет или недостаточно функционирующих рецепторов, которые выводят из организма холестерин.
В России гомозиготная форма (передают оба родителя) встречается у одного‑двух человек на 1 млн населения, когда показатели ЛНП превышают 13 ммоль/л. Значительно чаще встречается гетерозиготная форма заболевания (передает один из родителей) – у одного на 160–200 человек населения. Оценить риск возникновения ССЗ поможет скрининг на липидный спектр, рекомендованный всем достигшим 40 лет. Но начинать надо уже с подросткового возраста. А вы знаете, какой в нашей стране процент своевременной диагностики семейной гиперлипидемии?
– Наверное, невысокий.
– Меньше 5% от должного – девять из десяти людей, родившихся с семейной формой гиперхолестеринемии, остаются без диагноза до того, пока у них не случился инфаркт, инсульт. А при отсутствии лечения смертность у них в 20 раз выше.
– Семейную гиперхолестеринемию труднее выявлять?
– Если атеросклероз развивается не от наследственных причин, то ИБС начинается в среднем в 55 лет, и у пациента есть типичные признаки – это может быть ожирение, диабет, высокое давление, курение, прочие факторы. Имеющие наследственные нарушения липидного обмена пациенты, с виду здоровые, стройные, занимаются спортом, и вдруг – раз, и в 35–40 лет инфаркт. В случае гетерозиготной формы наследственной гиперхолестеринемии ИБС начинается в среднем в 35 лет, при гомозиготной форме – в 12 лет, но может проявляться уже с рождения.
– Как это заболевание диагностировать?
– Диагностировать наследственную гиперхолестеринемию надо с детства. Диагноз ставится легко, если имеются следующие симптомы: гиперхолестеринемия у пациента, гиперхолестеринемия у его родственников в первой степени родства, а также если есть родственники, умершие от инфаркта, инсульта, и холестериновые отложения на коже или стенках желудка. Мы совместно с российским Национальным обществом атеросклероза еженедельно проводим школы и занятия с врачами, во всех клиниках «Медси» открываем кабинеты липидологии.
– Таким пациентам нужен особый лекарственный подход?
– Несмотря на доказанную эффективность статинов, ими часто невозможно достичь целевых значений концентрации ЛНП у пациентов с семейной гиперхолестеринемией, особенно при непереносимости статинов. И здесь на первый план выходит новый класс препаратов – ингибиторов PCSK9. Это один из первых препаратов, который продемонстрировал возможность снижать уровень холестерина не только ЛНП, но и Лп(а), и уменьшать частоту сердечно‑сосудистых событий. В августе 2017‑го он был внесен в перечень ЖНВЛП.
Да, государство частично занимается профилактикой атеросклероза, но, например, во время диспансеризации определяют только общий холестерин, а этого недостаточно. Надо смотреть ЛНП, Лп(а), липопротеиды высокой плотности и триглицериды.
В европейских рекомендациях 2020 года предписывается у каждого жителя страны, у каждого человека однократно определить этот Лп(а), потому что если он высокий, то это наверняка наследственная патология. Ни статины, ни фибраты, ни эзетимиб их не снижают, а выявляется повышение его у каждого пятого пациента. Первая группа препаратов, которая на 30% стала снижать этот показатель, важный для профилактики атеросклероза, – ингибиторы PCSK9. И сейчас у нас в «Медси» уже больше тысячи пациентов, которые длительно лечатся этим препаратом, и отрадно, что у 60% – в качестве первичной профилактики до случившихся осложнений ИБС.
– В чем вы видите преимущество PCSK9 перед другими препаратами?
– В конце 2019 года был крупный европейский конгресс, который изменил тактику лечения атеросклероза. Если раньше надо было снизить целевой уровень холестерина до менее чем 1,8 ммоль/л, то теперь при высоком риске – меньше 1,4 ммоль/л, а если атеросклероз все равно прогрессирует, то меньше 1 ммоль/л. После объявления новой тактики была сделана аналитика: если при старых нормах холестерина применялись статины и эзетимиб и мы достигали целевого уровня холестерина у 50% больных, когда атеросклероз переставал прогрессировать, то сейчас – только 20%, потому что цели изменили. А при применении ингибиторов PCSK9 – у 56%, то есть их эффективность выше почти в три раза. Иногда из поликлиник, где есть препарат, к нам в «Медси» обращаются с просьбой рассказать подробнее, как он применяется. С опаской относятся.
– Плюс PCSK9 наверняка пока доступен далеко не всем?
– В этом смысле я разделяю некоторый пессимизм – действительно, с бесплатным доступом пока тяжело. Была в «Медси» пациентка с наследственной гиперлипидемией, тяжелейшим атеросклерозом, в анамнезе две клинические смерти. Мы обратились в соответствующие московские инстанции, чтобы PCSK9 ей предоставили бесплатно. Там, однако, отказали, сослались на то, что у нас частный центр (несмотря на то что мы занимаемся проблемой уже почти 40 лет и у нас работают более 30 известных профессоров), и посоветовали обратиться в федеральный. Однако и после обращения в федеральный центр Департамент здравоохранения Москвы прислал отказ, сказав, что если бы у пациентки еще и был диабет, тогда можно было бы получить препарат бесплатно, а так – увы. Сейчас ситуация в Москве улучшилась, но по‑прежнему не для частной медицины, хотя дипломы у нас одинаковые и квалификация высокая.
– То есть за счет ОМС эти препараты получить трудно?
– Если случай тяжелый и PCSK9 крайне необходим бесплатно, то мы обращаемся в федеральные центры, а они пишут в обычные городские поликлиники, и некоторые пациенты начали получать по ОМС эти препараты. Конечно же, должна быть поддержка от государства. Две трети моих пациентов получают эти препараты в качестве первичной профилактики.
– В «Медси» первыми начали использовать PCSK9. Результативность увидели сразу?
– Сначала мы начали использовать ингибиторы для самых тяжелых больных – и на 60% снизился «плохой» холестерин, на 31% – Лп(а), и даже, неожиданно для нас, повысился хороший холестерин – почти на 11%. А если мы возьмем только статины, у большинства пациентов они дадут недостаточный эффект. Если даже взять больного с острым коронарным синдромом, то статины начнут действовать у него через месяц, а эффект ингибиторов можно увидеть уже через сутки. Если острая ситуация и статины уже назначены, можно добавить к лечению ингибиторы. Либо если ничего не назначено, можно сразу давать ингибиторы. Это очень важно и при COVID‑19, так как повышенный Лп(а), самый тромбогенный липопротеин, увеличивает риск тромбозов.
– Как долго наблюдается действие PCSK9?
– Пять лет. Я веду пациентов, которые принимают PCSK9 в течение трех – пяти лет. Эффект ингибитора за это время не теряется, осложнений, которые бы заставили прервать лечение, нет. Были два осложнения только в самом начале, но это были небольшие аллергические реакции на препарат. Я сам уже три года применяю его, потому что у меня есть фактор риска – повышенный холестерин. Слежу за сосудами, и пока все нормально.
– Всегда ли следует назначать PCSK9 при атеросклерозе или нарушении липидного обмена?
– Последовательность снижения «плохого» холестерина такова: первое – устранение факторов риска и ведение здорового образа жизни, отказ от курения, двигательная активность. Это база, с которой все начинается. Если этого недостаточно, следующее – применение статинов. Если их использовали, а эффект недостаточен, добавляется второй препарат – эзетимиб. Если этого достаточно, то на этом этапе можно остановиться. Но если нет, а это большой процент больных, то надо добавлять ингибиторы PCSK9, как более эффективные.
Но есть больные, которым лекарственной терапии для получения целевых значений холестерина не хватает. Тогда применяется самый эффективный, но инвазивный метод – аферез липопротеидов низкой плотности, или аферез Лп(а). В этой области у России есть мировые приоритеты. Мы первыми разработали технологию лечения пациентов с гипер‑Лп(а) – холестеринемией – методом иммуносорбции на отечественных сорбентах и показали возможность регрессии бляшек, или обратного развития атеросклероза. И эта схема везде одинаковая – и в России, и во Франции, и в Германии, и в Америке, и в Японии.
– Врачи, с которыми мы беседовали, отмечают низкую приверженность пациентов лекарственной терапии, особенно если речь идет о дорогих препаратах. Как быть с этой проблемой?
– Эта проблема существует, но существует и другая. Конечно, поддержка государства должна быть, но представьте себе, что человек курит и тратит сколько‑то в месяц на сигареты. И если он откажется от курения, то ему этих денег хватит на адекватное лечение. Кроме того, лечить инфаркт в десятки раз дороже, чем покупать эффективные лекарства. Не говоря уже о том, что человек может умереть, стать инвалидом, перестать зарабатывать. Важность приема лекарств надо объяснять не только пациенту, но и его семье – так будет эффективнее.
– Вам удается объяснить это своим пациентам?
– Каждому пациенту мы выдаем подробную методичку, какого уровня «плохого» холестерина надо достичь, как правильно питаться и так далее. Кроме того, у нас на приеме кардиолог 40 минут принимает пациента, а не как это бывает в государственных поликлиниках, когда не хватает времени полноценно поговорить, все объяснить.
Профилактика и лечение повышенного холестерина (гиперлипидемии)
Знай свои числа. И что с ними делать.
Когда дело доходит до холестерина, важно знать свои цифры. Гиперлипидемия означает, что в вашей крови слишком много липидов (или жиров), таких как холестерин и триглицериды. Один тип гиперлипидемии, гиперхолестеринемия, означает, что у вас в крови слишком много холестерина не-ЛПВП и холестерина ЛПНП (плохого). Это состояние увеличивает жировые отложения в артериях и риск их закупорки.
Еще одна причина нарушения баланса вашего холестерина — это слишком низкий уровень ЛПВП (хорошего) холестерина. При меньшем количестве ЛПВП для удаления холестерина из артерий увеличивается риск образования атеросклеротических бляшек и закупорки.
Если вам поставили диагноз гиперлипидемия, ваше общее состояние здоровья и другие риски, такие как курение или высокое кровяное давление, помогут направить лечение. Эти факторы могут в сочетании с высоким уровнем холестерина ЛПНП или низким уровнем холестерина ЛПВП влиять на здоровье сердечно-сосудистой системы.Ваш врач может использовать Калькулятор риска ASCVD, чтобы оценить ваш риск коронарного события в ближайшие 10 лет.
Хорошая новость в том, что можно снизить высокий уровень холестерина, что снижает риск сердечных заболеваний и инсульта. Если вам 20 лет и старше, пройдите тест на холестерин и проконсультируйтесь с врачом, чтобы при необходимости скорректировать его.
Часто изменение поведения может помочь привести ваши цифры в соответствие. Если изменения в образе жизни сами по себе не улучшают уровень холестерина, могут быть назначены лекарства.Изменения в образе жизни включают:
Соблюдайте здоровую диету
С точки зрения диеты лучший способ снизить уровень холестерина — это уменьшить потребление насыщенных жиров и транс-жиров. Американская кардиологическая ассоциация рекомендует ограничивать насыщенные жиры до менее 6% дневных калорий и минимизировать количество потребляемых трансжиров.
Уменьшение количества этих жиров означает ограничение употребления красного мяса и молочных продуктов, приготовленных из цельного молока. Вместо этого выбирайте обезжиренное молоко, нежирные или обезжиренные молочные продукты.Это также означает ограничение жареной пищи и приготовление пищи с использованием полезных масел, таких как растительное масло.
В здоровой для сердца диете упор делается на фрукты, овощи, цельнозерновые продукты, птицу, рыбу, орехи и нетропические растительные масла, при этом ограничиваясь красным и обработанным мясом, натрием и сахаросодержащими продуктами и напитками.
Многие диеты подходят под это общее описание. Например, план питания DASH (диетические подходы к борьбе с гипертонией), продвигаемый Национальным институтом сердца, легких и крови, а также диеты, предложенные U.S. Департамент сельского хозяйства и Американская кардиологическая ассоциация — это подходы, полезные для сердца. Такие диеты можно адаптировать с учетом ваших культурных и пищевых предпочтений.
Чтобы лучше понимать, что вы едите, обращайте больше внимания на этикетки продуктов питания. В качестве отправной точки:
- Знайте свои жиры. Знание, какие жиры повышают уровень холестерина ЛПНП, а какие нет, является ключом к снижению риска сердечных заболеваний.
- Готовьте для снижения уровня холестерина. План питания, полезный для сердца, может помочь вам контролировать уровень холестерина в крови.
Повышение физической активности
Сидячий образ жизни снижает уровень холестерина ЛПВП. Меньше ЛПВП означает, что меньше хорошего холестерина для удаления плохого холестерина из ваших артерий.
Физическая активность важна. Как минимум 150 минут аэробных упражнений средней интенсивности в неделю достаточно, чтобы снизить как холестерин, так и высокое кровяное давление. И у вас есть множество вариантов: быстрая ходьба, плавание, езда на велосипеде или даже работа во дворе могут удовлетворить все ваши требования.
Узнайте больше о том, как стать активным.
Бросить курить
Курение и вейпинг понижают уровень холестерина ЛПВП.
Что еще хуже, когда человек с нездоровым уровнем холестерина также курит, риск ишемической болезни сердца увеличивается больше, чем в противном случае. Курение также увеличивает риск других факторов риска сердечных заболеваний, таких как высокое кровяное давление и диабет.
Бросив курить, курильщики могут снизить уровень холестерина ЛПНП и повысить уровень холестерина ЛПВП. Это также может помочь защитить их артерии.Некурящим следует избегать воздействия пассивного курения.
Узнайте больше о том, как бросить курить.
Похудение
Избыточный вес или ожирение ведет к повышению уровня плохого холестерина и снижению хорошего холестерина. Но снижение веса всего на 5-10% может помочь улучшить уровень холестерина.
Узнайте больше о похудении.
Высокий холестерин: профилактика, лечение и исследования
Холестерин является естественным компонентом крови каждого человека и поддерживает нормальное функционирование клеточных мембран, уровень гормонов и многое другое.Однако переизбыток считается гиперлипидемией, гиперхолестеринемией или высоким уровнем холестерина в крови — основным фактором риска сердечного приступа, сердечных заболеваний и инсульта. Около 71 миллиона американцев имеют высокий уровень холестерина.
Вот что происходит в вашем теле, когда у вас высокий уровень холестерина: восковидный холестерин накапливается в стенках артерий и способствует образованию зубного налета, твердого отложения, которое сужает и закупоривает артерии. (Вы можете услышать, что это называется атеросклерозом или «затвердением артерий».”)
Когда бляшка накапливается, сердцу становится труднее циркулировать кровь и кислород, что может вызвать боль в груди или одышку при повышенной нагрузке (стенокардия). Если на месте разорванной бляшки в суженной артерии образуется сгусток крови, он может блокировать приток крови к мозгу (инсульт) или к сердцу (сердечный приступ).
На самом деле существует несколько различных типов холестерина, одним из которых является холестерин липопротеинов высокой плотности (ЛПВП). Высокий уровень некоторых видов холестерина, включая холестерин липопротеинов низкой плотности (ЛПНП), может быть вредным для вашего сердца и кровеносных сосудов.
Профилактика
Чтобы поддерживать уровень холестерина в крови в желаемом диапазоне, полезно придерживаться следующих правил:
- Знай свои числа. Взрослые старше 20 лет должны измерять уровень холестерина не реже одного раза в пять лет. Это дает вам и вашему врачу возможность вмешаться раньше, если ваши цифры начнут расти.
- Придерживайтесь здорового питания. Насыщенные жиры, трансжиры и пищевой холестерин могут повышать уровень холестерина.Продукты, которые, как считается, поддерживают низкий уровень холестерина, включают мононенасыщенные жиры (например, орехи и оливковое масло), полиненасыщенные жиры (такие как рыба и масло канолы) и водорастворимые волокна (например, овес, бобы и чечевица). Получите практические советы по питанию для здоровья сердечно-сосудистой системы.
- Делайте упражнения и контролируйте свой вес. Наряду со здоровым питанием поддержание формы и нормального веса для вашего роста снижает риск сердечно-сосудистых заболеваний, сводя к минимуму вероятность возникновения других проблем со здоровьем, таких как ожирение и диабет.Если у вас избыточный вес, потеря всего лишь 5–10 процентов веса может значительно снизить риск сердечно-сосудистых заболеваний. Узнайте, как выполнение упражнений помогает вашему сердцу, из книги «Азбука движения для здоровья сердца».
Уход
Только у каждого третьего человека с высоким уровнем холестерина ЛПНП заболевание находится под контролем. Основная цель лечения — снизить или контролировать уровень ЛПНП, чтобы свести к минимуму ваш личный риск сердечного приступа или сердечно-сосудистых заболеваний на основе вашего количества холестерина и других факторов риска, таких как наличие в анамнезе сердечно-сосудистых заболеваний.
Изменение образа жизни рекомендуется всем с высоким уровнем холестерина. К ним относятся:
Улучшения диеты . Первым делом в лечебном меню стоит диета, полезная для сердца. «Я считаю, что мои пациенты в целом любят средиземноморскую диету», — говорит кардиолог Центра Чиккароне Джона Хопкинса Майкл Блаха, доктор медицины, магистр медицины. «У него прекрасный вкус, он насыщает, и есть отличные доказательства того, что он снижает уровень холестерина и риск сердечно-сосудистых заболеваний».
Основные элементы средиземноморской диеты включают сокращение насыщенных жиров (содержащихся в продуктах животного происхождения, сливочном масле, цельных и 2% -ных молочных продуктах, кокосовом масле и пальмовом масле) и трансжиров (содержащихся в жареной пище и выпечке).Ешьте в основном полиненасыщенные или мононенасыщенные жиры (содержатся в рыбе, авокадо, оливковом масле, орехах, каноле и соевом масле). Алкоголь может повышать уровень триглицеридов, поэтому вам могут посоветовать сократить его.
Регулярные упражнения . Старайтесь заниматься физическими упражнениями не менее 30 минут в день в большинстве дней. Американская кардиологическая ассоциация рекомендует выполнять 40 минут умеренных и интенсивных упражнений три-четыре раза в неделю.
Управление весом . Этот шаг особенно важен для людей с избыточным весом и высоким уровнем триглицеридов или слишком большой талией (более 40 дюймов для мужчин или 35 дюймов для женщин).
Лекарства . Помимо изменения образа жизни, некоторым людям назначают препараты, снижающие уровень холестерина. Вот некоторые из этих лекарств:
- Статины замедляют выработку холестерина в печени и могут помочь удалить холестерин, циркулирующий в крови.
- Селективные ингибиторы абсорбции холестерина (например, эзетимиб) предотвращают абсорбцию холестерина из кишечника и способствуют его удалению в печени.
- Ингибиторы PCSK9 могут быть доступны для пациентов с высоким уровнем холестерина при определенных обстоятельствах.
- Смолы (секвестранты желчных кислот) связываются с желчью, пищеварительной кислотой, которая заставляет печень производить больше желчи и, таким образом, потреблять больше холестерина.
- Фибраты снижают уровень триглицеридов (а не уровни ЛПНП).
- Ниацин (никотиновая кислота) — витамин B, влияющий на производство жиров в печени.
- Препараты на основе жирных кислот омега-3, полученные из рыбьего жира, также снижают высокий уровень триглицеридов.
Снижение уровня холестерина
Работа над снижением уровня холестерина может быть долгой задачей, и изменение привычек в отношении здоровья является ключевым моментом, говорит Блаха.Чтобы увеличить ваши шансы на успех:
- Не рассчитывайте только на лекарства . По словам Блаха, вы также должны изменить свой образ жизни.
- Начать с малого . Небольшие изменения в диете и образе жизни упростят внесение этих изменений в вашу жизнь в долгосрочной перспективе. Например, вместо того, чтобы сесть на диету с радикальным сокращением калорий, начните с замены продуктов с высоким содержанием холестерина и жиров, которые вы любите, на более здоровые продукты.Например, купите обезжиренное молоко вместо цельного. При готовке заменяйте сливочное масло оливковым маслом. Покупайте продукты, на этикетках которых нет трансжиров.
- Знайте свои препараты, снижающие уровень холестерина . Некоторые из этих лекарств взаимодействуют с грейпфрутом и гранатом (и их соками). Обращайте пристальное внимание на рекомендации вашего врача относительно лекарств от холестерина и никогда не прекращайте их прием, не посоветовавшись с врачом. Обязательно сообщайте врачу о побочных эффектах лекарств.
Исследования
Новые рекомендации по уровням ЛПНП и снижению риска сердечно-сосудистых заболеваний
Новые рекомендации по оценке сердечного заболевания дают вам и вашему врачу мощные инструменты для оценки риска сердечно-сосудистых заболеваний и снижения уровня холестерина ЛПНП.Работая со своей медицинской бригадой, вы можете составить план с индивидуальным сочетанием изменений образа жизни, лекарств и постоянного наблюдения.
Экономичный тест для выявления факторов риска сердечных заболеваний на ранней стадии
С помощью компьютерной томографии (КТ) сканирование кальция в коронарной артерии может обнаружить кальций и бляшки в стенках артерий вашего сердца. Тест относительно недорогой и может выявить ранние признаки сердечных заболеваний, чтобы вы могли принять меры для снижения риска.
Ингибиторы PSCK9 могут снизить уровень холестерина ЛПНП: много
Ингибиторы PSCK9 могут быть хорошим выбором для людей с наследственной формой высокого холестерина. Эти новые препараты могут снизить опасный уровень ЛПНП наполовину или более. Стоимость лекарств высока, но отрасль здравоохранения работает с производителями и фармацевтами, чтобы снизить цены и сделать ингибиторы PSCK9 доступными для большего числа людей.
Высокий уровень холестерина в крови
Обзор
Нужно снизить уровень холестерина? Мы можем помочь
Холестерин действительно имеет значение.Сколько вы просите? На каждый процент снижения уровня холестерина риск развития сердечных заболеваний снижается на два процента.
Вот почему для вас важно снизить высокий уровень холестерина, независимо от того, хотите ли вы предотвратить сердечные заболевания или пытаетесь предотвратить дальнейшие повреждения после сердечного приступа.
Возможно понижение холестерина
Хотя снижение уровня холестерина может показаться сложной задачей, это возможно. В программе профилактической кардиологии и реабилитации Кливлендской клиники долгосрочное исследование пациентов показало значительные улучшения в лечении ЛПНП — даже уже на втором контрольном визите — как у пациентов, принимающих статины, так и у пациентов с непереносимостью статинов.У пациентов, которые не переносят статины, мы обычно можем добиться в среднем дополнительного снижения холестерина ЛПНП на 30 пунктов в клинике профилактической кардиологии, используя комбинацию альтернативных лекарств и подходов.
Если у вас высокий уровень холестерина или другие факторы риска развития сердечных заболеваний, вам может помочь программа профилактической кардиологии и реабилитации Cleveland Clinic. Мы оцениваем здоровье наших пациентов, уделяя особое внимание изменяемым факторам риска, особенно гиперлипидемии, таким как высокий уровень холестерина ЛПНП, повышение уровня триглицеридов, низкий уровень холестерина ЛПВП, высокое кровяное давление, гомоцистеин, а также малоподвижный образ жизни, ожирение и диабет.
Наша команда знакома с новейшими и наиболее эффективными лекарствами для снижения холестерина, а также от гипертонии и диабета. Помимо назначения лекарств для управления сердечным риском, мы также можем назначить индивидуализированные корректировки образа жизни, которые могут улучшить ваши усилия, чтобы оставаться здоровым и не иметь симптомов. Хотя многие люди знают о важности здорового образа жизни, немногие уверены в том, как реализовать более здоровый образ жизни в своей повседневной жизни.
Как начать
Если вы недавно не проходили скрининг на холестерин, обязательно включите его в свой календарь.Специалисты рекомендуют сдавать холестериновую панель в 20 лет, а затем каждые пять лет. Если у вас есть факторы высокого риска сердечных заболеваний, ваш врач может порекомендовать ежегодный осмотр.
Лучше всего пройти тест, который называется «липопротеидный профиль». Этот анализ крови проводится после голодания в течение 9–12 часов и дает представление об общем холестерине, холестерине ЛПНП (плохом), холестерине ЛПВП (хорошем) и триглицеридах (тип жира в крови).
Ваша цель должна быть:
- Общий холестерин (показатель ЛПВП, ЛПНП и других липопротеинов)
- Триглицериды
- ЛПНП (липопротеины низкой плотности)
- Менее 130 мг / дл
- Менее 100 мг / дл для пациентов с заболеваниями сердца или кровеносных сосудов, а также для пациентов с диабетом или высоким общим холестерином
- ЛПВП (липопротеины высокой плотности)
- Более 55 мг / дл (женщины)
- Более 45 мг / дл (мужчины)
Уменьшаем ваши числа
Первая линия атаки для снижения уровня холестерина — это сочетание изменений в образе жизни: диеты, физических упражнений и похудания.
Диета
Здоровая для сердца диета из Национальной образовательной программы по холестерину, называемая диетой TLC (терапевтическое изменение образа жизни), может помочь снизить уровень холестерина. Это план питания с низким содержанием насыщенных жиров и холестерина, который требует менее 7 процентов калорий из насыщенных жиров и менее 200 мг пищевого холестерина в день. Диета TLC рекомендует калорий, достаточных только для поддержания желаемого веса и предотвращения набора веса. Если ваш уровень ЛПНП недостаточно снижен за счет снижения потребления насыщенных жиров и холестерина, вы можете увеличить количество растворимой клетчатки (например, овса, апельсинов, бобов) в своем рационе.Вы также можете добавить определенные пищевые продукты, содержащие растительные станолы или растительные стерины (например, маргарины, снижающие уровень холестерина), чтобы повысить способность вашей диеты снижать уровень ЛПНП.
Упражнение
Старайтесь заниматься физической активностью по 30 минут в течение большинства, если не всех дней. Это может помочь повысить ЛПВП и снизить ЛПНП и особенно важно для людей с высоким уровнем триглицеридов и / или низким уровнем ЛПВП, с избыточным весом и большой талией (более 40 дюймов для мужчин и более 35 дюймов для женщин).Ваша активность должна быть умеренной, что означает, что вы можете продолжать предложения из двух-трех слов. Попробуйте бегать, быстро ходить, плавать или танцевать.
Потеря веса
Похудание при избыточном весе может помочь снизить уровень ЛПНП и особенно важно для людей с кластером факторов риска, который включает высокий уровень триглицеридов и / или низкий уровень ЛПВП, а также избыточный вес при большом размере талии. Исследования показывают, что женщины с талией более 35 дюймов и мужчины более 40 дюймов подвержены большему риску развития сердечных заболеваний.Более того, отношение этого измерения талии к размеру вашего бедра, по-видимому, является одним из самых надежных предикторов вероятности сердечного приступа.
Если недостаточно
Если вы не можете достаточно снизить уровень холестерина путем изменения образа жизни, врач может порекомендовать вам начать медикаментозное лечение. (Вам все равно придется продолжать изменять свой образ жизни, чтобы снизить дозу лекарства и снизить риск другими способами!) Существует несколько типов препаратов для снижения уровня холестерина, включая статины, секвестранты желчных кислот, никотиновую кислоту и т. Д. фиброевые кислоты и ингибиторы абсорбции холестерина.Ваш врач может помочь решить, какой препарат лучше всего подходит для вас.
Чтобы записаться на прием к любому из наших специалистов по профилактической кардиологии, позвоните по телефону 216.444.9353. Для получения дополнительной информации о соблюдении диеты с низким содержанием холестерина, обратитесь в отдел профилактической кардиологии по телефону 216.444.9353 или по бесплатному телефону 800.223.2273, доб. 49353.
Липиды: что нужно знать
Холестерин и триглицериды — это два основных типа молекул жира или липидов в организме. Без них тело не могло бы функционировать.Например, холестерин является важным компонентом клеточных мембран и используется организмом для производства витамина D и таких гормонов, как эстроген. Он также используется для производства веществ, способствующих пищеварению. Триглицериды — главный источник энергии.
В организме есть два основных источника холестерина и триглицеридов: печень и ваша диета. Холестерин содержится только в продуктах животного происхождения (мясе, молоке, сыре, масле и сливках). У некоторых людей чрезмерное употребление в пищу продуктов, богатых холестерином, повышает уровень холестерина в крови.У нормальных, здоровых людей печень производит весь холестерин, необходимый организму, поэтому вам действительно не нужен дополнительный холестерин из своего рациона.
Уровни триглицеридов могут быть повышены по ряду причин: избыток сахара, алкоголя, жира или калорий или неконтролируемый диабет. Кроме того, повышенный уровень триглицеридов может быть вызван некоторыми заболеваниями и лекарствами или вашей генетической структурой.
Холестерин и триглицериды перемещаются по телу через кровоток, но только с помощью липопротеинов — ЛПНП и ЛПВП, которые доставляют эти молекулы жира в различные места назначения.ЛПНП, или липопротеин низкой плотности, известен как плохой холестерин, потому что он проникает через стенки артерий и разгружает там холестерин. Так начинается и прогрессирует ишемическая болезнь сердца, наиболее распространенный тип атеросклероза. ЛПВП, или липопротеин высокой плотности, выводит холестерин из кровотока и доставляет его обратно в печень для удаления из организма. ЛПВП также может помочь очистить холестерин, который ЛПНП оставляет за стенками артерий. Вот почему его называют хорошим холестерином.
Итак, в целом оптимальные уровни липидов характеризуются низким уровнем ЛПНП и высоким уровнем ЛПВП.
Управление холестерином | Фонд «Сердце и инсульт»
Диагностика
Осознайте свой риск
Единственный способ узнать, повышен ли у вас уровень холестерина, — это сделать простой анализ крови.
Канадские руководящие принципы рекомендуют сдавать анализ на холестерин, если вы:
- Мужчина старше 40 лет
- Женщины старше 50 лет и / или в постменопаузе
- Страдаете сердечным заболеванием, диабетом или высоким кровяным давлением
- Имеют окружность талии более 94 см (37 дюймов) для мужчин и 80 см (31.5 дюймов) для женщин
- Курили или курили в течение последнего года
- Есть эректильная дисфункция
- Имеют в семейном анамнезе болезни сердца или инсульт
Ознакомьтесь с результатами тестирования
Результаты вашего теста будут включать:
- Холестерин ЛПВП (хороший холестерин) — хорошо иметь высокое число
- Холестерин ЛПНП (плохой холестерин) — хорошо иметь низкое число
- Холестерин не ЛПВП (общий холестерин — холестерин ЛПВП) — хорошо, чтобы иметь низкое число
- Триглицериды — высокое значение можно отслеживать с течением времени
Ваш врач рассмотрит результаты ваших анализов вместе с факторами риска, историей болезни и текущим состоянием здоровья
Семейная гиперхолестеринемия или унаследованный высокий холестерин
Люди с семейным или унаследованным высоким уровнем холестерина имеют гораздо более высокий риск сердечных заболеваний в раннем возрасте.
Если в личном или семейном анамнезе у вас есть преждевременные сердечные заболевания и / или очень высокий уровень холестерина в молодом возрасте, вам следует поговорить со своим врачом, чтобы узнать, подходите ли вы для генетического тестирования. Если у вас или у кого-либо из членов вашей семьи есть семейная гиперхолестеринемия, очень важно начать лечение на ранней стадии.
Профилактика и лечение
Внесение некоторых изменений в образ жизни — положительный способ контролировать уровень холестерина в крови.
То, что вы едите, оказывает огромное влияние на ваше здоровье.Продукты с высокой степенью обработки являются основным источником насыщенных жиров и обычно содержат много калорий, соли (натрия) и сахара. Насыщенные жиры повышают уровень ЛПНП или плохого холестерина в крови.
Фонд «Сердце и инсульт» рекомендует вам:
1. Соблюдайте здоровую сбалансированную диету.- Выбирайте разновидностей цельных продуктов и продуктов с минимальной обработкой при каждом приеме пищи. Это означает, что продукты либо не упакованы, либо содержат мало ингредиентов.
- Заполняйте половину тарелки овощами и фруктами при каждом приеме пищи.Выбирайте для перекуса овощи и фрукты. Выбирайте свежие, замороженные или консервированные овощи и фрукты. Вы хотите, чтобы они были простыми, без соуса, сахара или соли.
- Выберите цельнозерновые. Ищите цельнозерновой хлеб, ячмень, овес (включая овсянку), киноа, коричневый рис, булгур, фарро и т. Д.
- Перемешайте центр тарелки. Выбирайте больше вегетарианских блюд, таких как бобы, чечевица, тофу и орехи. Как можно чаще включайте вегетарианские блюда в свой недельный план питания. Убедитесь, что ваше мясо нежирное, птицу без кожицы и пару раз в неделю включайте рыбу.Ограничьте размеры порций.
- Выбирайте молочные продукты с низким содержанием жира или альтернативы без добавления сахара. Выберите 1% -ное или обезжиренное молоко, простой йогурт и сыры с низким содержанием жира.
- Запланируйте здоровые перекусы, как минимум, из 2-х различных видов пищи. Например, попробуйте: хумус и морковь; дольки яблока и нежирный сыр или простой йогурт с ягодами.
- Пейте воду или простое молоко с низким содержанием жира, чтобы утолить жажду.
- Избегайте сладких напитков, включая безалкогольные напитки, спортивные напитки, подслащенное молоко или его заменители, морсы, 100% фруктовые соки и готовые к употреблению подслащенные кофе и чай.
- Примечание : Если у вас высокий уровень холестерина в крови, ваш врач или диетолог может порекомендовать ограничить потребление продуктов с высоким содержанием холестерина, таких как яичные желтки, мясные субстраты, жирные молочные продукты и обработанное мясо.
- Приготовление пищи в домашних условиях позволяет выбирать цельные и минимально обработанные продукты.
- Развивайте навыки приготовления пищи и делитесь ими со своей семьей.
- Купите полезную кулинарную книгу или попробуйте некоторые из наших полезных рецептов.
- Выберите десять рецептов, которые нравятся вашей семье, и вовлеките всех в приготовление еды.
- Уменьшите количество сахара, соли и твердых жиров в ваших любимых рецептах.
3. Сделайте ужин вне дома особенным событием
Питание вне дома обычно приводит к потреблению большого количества пищи, большего количества жира, соли и сахара.
- Постарайтесь ограничить количество обедов в ресторане в месяц.
- Когда вы все-таки едите вне дома, выбирайте рестораны, в которых подают свежеприготовленные блюда из цельных продуктов и продуктов с минимальной обработкой, и предоставляйте информацию о питании.
- Поделитесь едой, закажите размер закуски или попросите упаковать половину еды, чтобы съесть ее на следующий день.
4. Как поддерживать нормальный вес
Избыточный вес или ожирение увеличивает уровень ЛПНП или плохого холестерина, снижает уровень ЛПВП или хорошего холестерина и повышает уровень триглицеридов.Снижение веса — положительный способ снизить уровень холестерина в крови.
5. Физическая активностьФизическая активность помогает улучшить уровень холестерина и общее состояние здоровья сердца. Старайтесь уделять 150 минут в неделю. Это меньше 25 минут в день!
Выберите занятия, которые вам нравятся. Езда на велосипеде, плавание, садоводство, прогулки — отличные способы поддерживать активный образ жизни.
6. Не курите
Курение — фактор риска сердечных заболеваний.Это снижает уровень «хорошего» холестерина ЛПВП. После того, как вы бросите курить, в течение нескольких недель ваш уровень ЛПВП начнет расти.
Маркировка пищевой ценностиПочти каждый упакованный продукт имеет список ингредиентов, который перечисляется в порядке убывания, начиная с ингредиента в наибольшем количестве.
Пакет также будет содержать таблицу фактов о питании, в которой представлена информация о размере одной порции, а также о калориях и питательных веществах, которые она содержит.
Вся информация о питательных веществах основана на одной порции. Вы найдете информацию о количестве жира, холестерина, натрия, углеводов, клетчатки, сахаров, белков и некоторых витаминов и минералов.
При просмотре Таблицы пищевой ценности на упаковке всегда обращайте внимание на содержание натрия и трансжиров. Если у вас высокий уровень холестерина, вам также может потребоваться проверить его значение. % Дневной нормы на этикетке скажет вам, много или мало питательного вещества в одной порции.15% и более — это много, а 5% и менее — мало.
Растительные стериныИсследования показывают, что растительные стеролы могут помочь снизить уровень «плохого» холестерина ЛПНП.
Натуральные стерины в небольших количествах содержатся в растительных маслах, орехах, цельнозерновых, овощах и фруктах.
Рекомендуется употреблять 2 г растительных стеролов в день, чтобы снизить уровень холестерина ЛПНП.
Невозможно получить достаточное количество растительных стеролов естественным путем из пищевых продуктов.
Foods в Канаде теперь разрешено содержать до 1 г растительных стеролов на порцию. Ищите продукты, обогащенные растительными стеролами, такие как майонез, маргарин и заправка для салатов
Жиры пищевые
Пищевые жиры и масла обеспечивают наш организм энергией, содержат незаменимые жиры и помогают усваивать жирорастворимые витамины, такие как A, D, E и K.
Жиры бывают разных видов:
- полиненасыщенные жиры (Омега-3 и 6)
- мононенасыщенные жиры
- транс-жиры
- насыщенные жиры
Качество и количество потребляемых жиров имеют значение.Важно не сосредотачиваться только на одном питательном веществе — это ваша общая диета, которая будет иметь наибольшее значение для вашего здоровья. Например, продукты, продаваемые как «с низким содержанием жира», могут подвергаться высокой переработке и содержать много рафинированных углеводов, калорий, сахара и натрия.
Выбирайте чаще: полиненасыщенные жиры (омега-3)
Источники питания:
- жирная рыба: лосось, форель, скумбрия, сардины, сельдь
- масла: рапсовое, соевое, подсолнечное, льняное
- орехи и семена: грецкие орехи, семена льна (молотые), семена чиа
- бобовые культуры: соя и тофу
- обогащенные омега-3 продукты: соевый напиток омега-3, йогурт омега-3, яйца омега-3
Выбирайте чаще: мононенасыщенные жиры
Источники питания:
- жиры и масла: оливковое, каноловое, арахисовое, сафлоровое, кунжутное, негидрогенизированные маргарины из этих масел, заправки для салатов из этих масел
- орехи, ореховое масло и семена: миндаль, пекан, фундук, арахис, кедровые орехи, семена подсолнечника
- авокадо
Ешьте умеренно: полиненасыщенные жиры (омега-6)
Источники питания:
- жиры и масла: сафлоровые, подсолнечные, кукурузные
- бобовые: соя
- орехи и семена
Выбирайте реже: насыщенные жиры
Источники питания:
- жирное мясо
- Полножирные молочные продукты
- жиры и масла: сливочное масло, твердый маргарин, сало, кокосовое масло, топленое масло, пальмовое масло
- продуктов с высокой степенью обработки являются основным источником насыщенных жиров, а также обычно содержат много калорий, натрия, сахара и иногда трансжиров:
o переработанное мясо, такое как колбасы, болонья, салями, хот-доги, печень, мясной паштет
o готовые продукты
o закуски
o шоколадных конфет и сладких напитков.
Потребление насыщенных жиров не должно быть проблемой, если вы едите здоровую, сбалансированную диету и мало или совсем не употребляете продукты с высокой степенью переработки, а также подходящие размеры порций.
Лекарство для снижения холестерина
Иногда диеты и физических упражнений недостаточно для снижения уровня холестерина в крови. Существует несколько лекарств, снижающих уровень холестерина в крови. Ваш врач может назначить лекарства, в том числе статины и другие лекарства, снижающие уровень холестерина.
Эти лекарства не лечат повышенный уровень холестерина в крови и не заменяют здоровый образ жизни.
Связанная информация
Как контролировать уровень холестерина (PDF)
Здесь вы найдете советы по здоровому питанию
Узнайте больше о других факторах риска сердечных заболеваний
Симптомы, методы лечения и причины высокого холестерина
Содержание
Обзор | Причины | Симптомы | Диагностика | Лечение | Осложнения | Профилактика
Что такое высокий холестерин?
Холестерин часто получает плохую репутацию, но его присутствие не так уж плохо — нашему организму нужна эта молекула, чтобы строить клетки и вырабатывать гормоны.[1] «Холестерин — это содержащееся в крови жирное вещество, которое в основном вырабатывается печенью, хотя некоторая его часть поступает с пищей», — объясняет Демилад Адединсево, доктор медицины, кардиолог из Джексонвилля, Флорида. [2] Если уровень холестерина становится слишком высоким, на стенках артерий могут скапливаться отложения, образуя бляшки, которые накапливаются в кровеносных сосудах. Это увеличивает риск проблем с сердцем. [3]
У нас есть три типа холестерина: липопротеины низкой плотности (ЛПНП), которые иногда называют «плохим» холестерином, липопротеины высокой плотности (ЛПВП), называемые «хорошим» холестерином, и триглицериды, еще один тип жира. в твоей крови.Ваш общий холестерин — это комбинация всего вышеперечисленного.
По мере того, как мы становимся старше, наша печень становится менее эффективной в удалении холестерина ЛПНП (тип холестерина, который чаще всего ассоциируется с болезнью) из нашей крови, поэтому риск высокого холестерина обычно увеличивается с возрастом. [3] [4] Высокий уровень холестерина также более распространен среди людей определенных рас. Однако эксперты не уверены, почему. [3] Это состояние — немалая проблема: 95 миллионов взрослых американцев, или примерно двое из пяти, имеют высокий уровень общего холестерина.[5]
Наиболее тревожным фактом о высоком холестерине является то, что его наличие не всегда приводит к обнаруживаемым симптомам. «Если вы не проверите его, будет сложно определить, есть ли у вас повышенный уровень холестерина в крови», — говорит доктор Адединсево.
Каковы факторы риска повышенного холестерина?
Факторы образа жизни могут увеличить риск высокого холестерина. Эти поведения включают:
Диета с высоким содержанием транс- и насыщенных жиров
Оба типа жиров повышают «плохой» холестерин ЛПНП, а трансжиры также снижают холестерин ЛПВП.
Недостаток физической активности
Упражнения помогают повысить уровень ЛПВП, а также снизить уровень ЛПНП.
Курение
Курение не только снижает уровень ЛПВП, но и повреждает кровеносные сосуды. Это увеличивает вероятность накопления жировых отложений.
Избыточный вес
«Исследования показали, что ожирение может влиять на то, как организм метаболизирует холестерин и глюкозу, что приводит к увеличению выработки и снижению распада холестериновых частиц», — сказал д-р.Адединсево объясняет.
Возраст также может быть фактором риска. Поскольку наша печень становится менее эффективной в удалении холестерина ЛПНП из крови по мере того, как мы становимся старше, у большинства людей высокий уровень холестерина диагностируется в возрасте от 40 до 50 лет (однако 7 процентов детей в возрасте от 6 до 19 лет имеют высокий уровень холестерина). [3] [4]
В то время как молодые женщины могут иметь меньший риск развития высокого холестерина по сравнению с мужчинами, после менопаузы снижение уровня эстрогена у женщин вызывает повышение общего уровня холестерина и холестерина ЛПНП.Это может увеличить риск повышенного холестерина. [3]
Мы также знаем, что уровни холестерина различаются в зависимости от расы и типа холестерина, хотя необходимы дополнительные исследования, чтобы объяснить, почему. В группе белые неиспаноязычные люди чаще других имеют высокий уровень общего холестерина. Но рискуют все. При сравнении рас, латиноамериканцы с большей вероятностью будут иметь низкий «хороший» холестерин ЛПВП; Американцы азиатского происхождения чаще имеют высокий «плохой» холестерин ЛПНП; а у чернокожих людей больше шансов иметь другие факторы риска сердечных заболеваний (например, ожирение и диабет), даже если у них более высокий уровень ЛПВП.[3] [6]
Наконец, генетика может сыграть свою роль, поэтому важно знать историю своей семьи. Если у ваших родителей или бабушек и дедушек был высокий уровень холестерина, вы подвергаетесь большему риску.
[3] [7] [8] [9]
В ГЛУБИНЕ: ВЫСОКИЙ РИСК ХОЛЕСТЕРИНА
Каковы симптомы повышенного холестерина?
Некоторые люди считают высокий уровень холестерина «тихим» состоянием, потому что у него нет никаких симптомов. [3] «Вы можете заниматься спортом, придерживаться здоровой диеты, делать все правильно, но при этом иметь повышенный уровень холестерина», — сказал доктор.Адединсево объясняет. «А если мы не проверим вашу кровь, мы не узнаем». Вот почему так важно регулярно проверять уровень холестерина в крови, особенно если у вас есть связанные заболевания, такие как сердечные заболевания или диабет, или если у вас в семье был высокий уровень холестерина.
Как диагностируется высокий уровень холестерина?
Анализ крови, называемый липидной панелью, позволяет измерить уровни общего холестерина, «плохого» холестерина ЛПНП, «хорошего» холестерина ЛПВП и часто триглицеридов (типа жира) в крови.Эти уровни считаются здоровыми для взрослых:
Общий холестерин: ниже 200 миллиграммов на децилитр (мг / дл)
Холестерин ЛПНП: ниже 100 мг / дл
Холестерин ЛПВП: выше 40 мг / дл (для мужчин) и выше 50 мг / дл (для женщин)
Триглицериды: ниже 150 мг / дл
Хотя все ваши уровни важны, ваш врач, скорее всего, сосредоточит внимание на уровне холестерина ЛПНП. Если он повышен, врач расскажет вам о лекарствах и изменении образа жизни.
Анализ липидной панели аналогичен любому анализу крови: вы обычно голодаете всю ночь, говорит доктор Адединсево, и приходите к врачу, чтобы взять кровь из артерии руки. По словам доктора Адединсево, единственными осложнениями могут быть боль от укола иглы, головокружение сразу после этого (если это типично для вас) и, возможно, небольшое беспокойство по поводу теста. Перед тестом ваш врач может также спросить о вашем семейном анамнезе сердечных заболеваний (таких как высокий уровень холестерина, атеросклероз, сердечный приступ и инсульт) и вашем образе жизни, например о вашем питании и о том, насколько вы активны.[3]
Центры по контролю и профилактике заболеваний рекомендуют взрослым проверять уровень холестерина каждые четыре-шесть лет или чаще, если у вас есть сердечные заболевания, диабет или высокий уровень холестерина в семейном анамнезе.
[3] [10] [11] [12]
Лечение повышенного холестерина
Высокий холестерин можно лечить с помощью лекарств и / или изменением образа жизни. «Лечение зависит от пациента», — объясняет доктор Адединсево. «Мы учитываем ваш возраст и историю болезни, особенно сердечно-сосудистую.«В то время как более молодой пациент, не имеющий факторов риска, может начать лечение только с помощью средств, связанных с образом жизни, пожилому пациенту с сердечно-сосудистым заболеванием, перенесшему операцию шунтирования, вероятно, также потребуются статины, — объясняет она.
Статины — наиболее распространенные лекарства от повышенного холестерина. Они работают, блокируя фермент, который необходим вашей печени для выработки холестерина. [13] Статины также улучшают способность печени выводить холестерин из крови. [14]
В дополнение к лекарствам или вместо них, следующие изменения образа жизни также могут помочь в лечении высокого холестерина:
- Бросить курить: Если вам нужна поддержка, поговорите со своим врачом о программе отказа от курения.
- Увеличьте физическую активность: Американская кардиологическая ассоциация рекомендует 150 минут умеренной активности (подумайте: быстрая ходьба) или 75 минут активной активности, такой как бег трусцой или езда на велосипеде (или их комбинация) каждую неделю. Вы можете разделить время на семь дней и, если вы были неактивны, знайте, что вам не нужно выходить из этой квоты в одночасье. Поговорите со своим врачом, который поможет вам определить, сколько и какой вид упражнений вам лучше всего подходит.
- Соблюдайте здоровую диету: При высоком уровне холестерина лучше выбирать продукты с низким содержанием транс- и насыщенных жиров.Варианты на растительной основе идеально подходят, потому что они также содержат клетчатку, которая может помочь повысить уровень ЛПВП. [17] Хотя ни одна диета не подходит для всех, доктор Адединсево предлагает попробовать средиземноморскую диету; многочисленные научные данные подтверждают его пользу для сердца и его способность снижать уровень холестерина. [18] [19]
- Поддерживайте здоровый вес: Поговорите со своим врачом, чтобы узнать, не беспокоит ли ваш вес. Некоторым людям похудание может помочь снизить ЛПНП и повысить ЛПВП. Однако даже люди, которые считаются здоровыми или имеют недостаточный вес на основе индекса массы тела (ИМТ), могут подвергаться риску высокого холестерина.[20]
- Будьте активны: Физическая активность помогает повысить уровень ЛПВП, типа холестерина, который помогает удалить «плохой» холестерин из крови. Американская кардиологическая ассоциация рекомендует 150 минут умеренной активности или 75 минут интенсивной активности (или их комбинацию) каждую неделю.[27] Тем не менее, поговорите со своим врачом, чтобы определить, какие виды упражнений и в каком количестве лучше всего подходят для вас. Главное — постепенно двигаться больше, чем вы делаете сейчас.
- Соблюдайте здоровую диету: Постройте свой рацион на основе продуктов растительного происхождения, включая овощи, фрукты, цельнозерновые, фасоль, бобовые, орехи и семена. Это поможет вам потреблять больше клетчатки, что может помочь снизить уровень ЛПНП при одновременном повышении уровня ЛПВП. Если вы едите мясо, отдавайте предпочтение нежирным блюдам, таким как птица, рыба, или нежирным кускам говядины, таким как верхняя вырезка и верхнее жаркое, все из которых содержат меньше насыщенных жиров.Ограничьте потребление насыщенных и трансжиров, поскольку они могут повысить уровень холестерина ЛПНП. Вместо этого выбирайте источники полезных жиров, такие как оливковое масло и авокадо.
- Бросить курить: Менее чем через три недели после отказа от сигарет, согласно обзору 45 исследований, опубликованному в Biomarker Research , уровень ЛПВП быстро увеличивается. [28]
- Поддерживайте здоровый вес: Если ваш ИМТ считается избыточным весом или ожирением, потеря от 5 до 10 процентов веса вашего тела может помочь снизить уровень общего холестерина, ЛПНП и триглицеридов.[29] Поговорите со своим врачом о том, каким был бы для вас здоровый вес, и как его поддерживать и поддерживать.
[3] [15] [16]
В ГЛУБИНЕ: ЛЕЧЕНИЕ ВЫСОКОГО ХОЛЕСТЕРИНА
Осложнения высокого холестерина
Наибольшую озабоченность вызывают потенциальные сердечные заболевания. «Что нас больше всего беспокоит с точки зрения сердечно-сосудистой системы, так это жировые отложения, попадающие в артерии», — объясняет доктор Адединсево. Это может привести к атеросклерозу или образованию бляшек на стенках артерий. По мере сужения артерий кровоток замедляется, а это означает, что части вашего тела могут не получать кислород и питательные вещества, необходимые для оптимального здоровья.[21] Это может увеличить риск ряда других серьезных заболеваний, в том числе:
Заболевание периферических артерий
Бляшки накапливаются в артериях конечностей, головы и органов, что может вызвать боль и онемение.
Сердечно-сосудистые заболевания
Сердечная болезнь, основная причина смерти в США, — это универсальная фраза для обозначения состояний, которые влияют на структуру и функцию сердца.Иногда это может вызвать боль в груди, называемую стенокардией.
Сердечный приступ
Это происходит, когда поток крови к участку сердца блокируется, перекрывая поток кислорода.
Ход
Это происходит, когда кровеносный сосуд, питающий мозг, блокируется, обычно из-за тромба.
[3] [22] [23] [24]
В ГЛУБИНЕ: ОСЛОЖНЕНИЯ ВЫСОКОГО ХОЛЕСТЕРИНА
Как предотвратить высокий уровень холестерина
Даже если у вас есть генетическая предрасположенность, тот же разумный образ жизни, который помогает лечить высокий уровень холестерина, также может помочь снизить вероятность заболевания.«Многие люди думают, что профилактика — это все о диете, но это может быть нечто большее, — говорит доктор Адединсево.
Доказано, что следующие здоровые привычки помогают снизить риск — постарайтесь принять как можно больше.
В ГЛУБИНЕ: ПРЕДОТВРАЩЕНИЕ ВЫСОКОГО ХОЛЕСТЕРИНА
[15] [23] [25] [26]
Источники
[1] https://www.cdc.gov/features/cholesterol-myths-facts/index.html
[2] https://health.usnews.com/doctors/demilade-adedinsewo-1206051
[3] https://www.nhlbi.nih.gov/health-topics/blood-cholesterol
[4] https: // www.cdc.gov/cholesterol/facts.htm https://www.heart.org/-/media/data-import/downloadables/a/d/5/chol-summit-preso-2-state-of-chol-ucm_493873 .pdf
[5] https://www.heart.org/-/media/data-import/downloadables/a/d/5/chol-summit-preso-2-state-of-chol-ucm_493873.pdf
[6] https://www.heart.org/en/health-topics/consumer-healthcare/what-is-cardiovascular-disease/african-americans-and-heart-disease-stroke
[7] https : //www.heart.org/en/healthy-living/healthy-eating/eat-smart/fats/trans-fat
[8] https: // www.cdc.gov/cholesterol/risk_factors.htm
[9] https://www.heart.org/en/health-topics/cholesterol/causes-of-high-cholesterol
[10] https://www.heart.org/en/health-topics/cholesterol/causes-of-high-cholesterol
[10] https: // www. cdc.gov/cholesterol/cholesterol_screening.htm
[11] https://www.heart.org/en/health-topics/cholesterol/how-to-get-your-cholesterol-tested
[12] https: //medlineplus.gov/lab-tests/cholesterol-levels
[13] https://www.fda.gov/drugs/drug-safety-and-availability/cholesterol-and-statins-infographic
[14] https: // www.cdc.gov/cholesterol/treating_cholesterol.htm
[15] https://www.cdc.gov/cholesterol/prevention.htm
[16] https://www.mayoclinic.org/diseases-conditions/high- холестерин в крови / диагностика-лечение / drc-20350806
[17] https://medlineplus.gov/hdlthegoodcholesterol.html
[18] https://www.ahajournals.org/doi/10.1161/CIRCRESAHA.118.313348 9000
[19] https://www.heart.org/en/healthy-living/healthy-eating/eat-smart/nutrition-basics/med Mediterranean-diet
[20] https: // www.heart.org/en/health-topics/cholesterol/about-cholesterol/common-misconceptions-about-cholesterol
[21] https://www.heart.org/en/health-topics/cholesterol/about-cholesterol/ атеросклероз
[22] https://www.nhlbi.nih.gov/health-topics/peripheral-artery-disease
[23] https://www.mayoclinic.org/diseases-conditions/high-blood- холестерин / симптомы-причины / syc-20350800
[24] https://my.clevelandclinic.org/health/articles/11918-cholesterol-high-cholesterol-diseases
[25] https: // www.nhlbi.nih.gov/health-topics/heart-healthy-living
[26] https://www.heart.org/en/health-topics/cholesterol/prevention-and-treatment-of-high-cholesterol- гиперлипидемия
[27] https://www.heart.org/en/healthy-living/fitness/fitness-basics/aha-recs-for-physical-activity-in-adults
[28] https: // www.ncbi.nlm.nih.gov/pmc/articles/PMC4177613/
[29] https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4987606/
Первичная профилактика высоких концентраций холестерина в крови в США | Кардиология | JAMA Internal Medicine
Фон Средние концентрации общего холестерина (ОХ) среди взрослых в США десятилетиями снижались.Неизвестно, произошло ли снижение из-за предотвращения высоких уровней ОХ или лечения уже имеющихся высоких уровней ОХ.
Объектив Определить, действуют ли общепопуляционные влияния и / или подход высокого риска, приводящий к хорошо известному снижению средней концентрации ОХ в популяции США.
Методы Мы изучили изменения в распределении уровней ОХ в когортах новорожденных в США по выборке в Национальном обследовании состояния здоровья и Национальных обследованиях здоровья и питания I, II и III.Мы проверили гипотезу о том, что 10-й, 25-й, 50-й, 75-й и 90-й процентили уровней ОХ с поправкой на возраст были ниже в когортах недавних рождений в США, чем в более ранних когортах.
Результаты Данные были проанализированы для 49 536 участников, родившихся между 1887 и 1975 годами, и обследованы в возрасте от 18 до 74 лет в период с 1959 по 1994 год. 10-й, 25-й, 50-й, 75-й и 90-й процентили уровней TC (с поправкой на возраст, расу и пол) оценивались ниже на 3,4, 3,9, 4,7, 5,7 и 7.1 мг / дл (0,09, 0,10, 0,12, 0,15 и 0,18 ммоль / л) соответственно на каждые последующие 10 лет в дату рождения ( P <0,001 для каждой оценки).
Выводы Снижение уровней ОХ, связанное с последовательными когортами рождения, было больше в верхнем аспекте распределения, вероятно, из-за сочетания популяционных влияний и эффектов лечения. Различия, наблюдаемые в нижних процентилях, подтверждают утверждение о том, что сильный профилактический эффект наблюдался у населения США с 1959 по 1994 год.Лучшее понимание этого резкого сдвига в распределении уровней ТС может поддержать будущие усилия по профилактике.
СРЕДНИЙ СРОК Концентрация общего холестерина (ОС) в сыворотке крови снизилась в Соединенных Штатах за последние несколько десятилетий. 1 Неизвестно, был ли этот сдвиг в средней концентрации ОХ из-за снижения концентраций ОХ в крови из-за широко происходящих поведенческих или экологических изменений в популяции, лечения клинически признанных высоких концентраций холестерина в крови или сочетания этих факторов. .Роуз 2 противопоставил ожидаемые изменения в популяционном распределении фактора риска в ответ на (1) влияние в масштабах всей популяции, такое как эффективные меры профилактики, или (2) лечение подгруппы населения с присутствующим фактором риска. . Согласно этой парадигме, влияние в масштабах всего населения могло бы сдвинуть все распределение холестерина на более низкие уровни за счет снижения одновременных концентраций холестерина и / или за счет уменьшения скорости увеличения концентрации холестерина с возрастом.Подход к лечению лиц, подвергающихся наибольшему риску, с избирательным вниманием к людям с высоким уровнем холестерина в крови, может повлиять только на верхний аспект распределения холестерина (за счет снижения концентрации холестерина только у лиц, выбранных для лечения).
Средний уровень холестерина в популяции будет ниже либо (или и того, и другого) в результате сдвига вниз всего распределения или уменьшения верхнего предела распределения холестерина. Однако можно ожидать, что снижение средней концентрации холестерина из-за сдвига в распределении всего населения будет иметь гораздо большее влияние на смертность населения, чем снижение среднего холестерина в результате лечения только людей с высоким уровнем холестерина в крови. 3 Таким образом, чтобы понять наблюдаемые временные изменения смертности от сердечно-сосудистых заболеваний, важно определить природу сдвигов, которые произошли в распределении холестерина в популяции США, помимо исключительного акцента либо на среднем арифметическом, либо на верхнем пределе распространение. С точки зрения общественного здравоохранения, использование препаратов, снижающих уровень холестерина, не может быть долгосрочным решением для контроля эпидемического высокого уровня холестерина в крови, от которого страдают миллионы взрослых в США.В принципе, предпочтительны общепопуляционные превентивные стратегии, способствующие соответствующему изменению поведения, если их эффективность может быть доказана. 2 Следовательно, понимание сил, которые определяют наблюдаемое распределение концентраций ТС в сыворотке в человеческих популяциях, необходимо для надежной разработки долгосрочных подходов общественного здравоохранения к профилактике высокого уровня холестерина в крови. Цель настоящего эпидемиологического исследования состоит в том, чтобы определить, действуют ли общепопуляционные влияния и / или подход высокого риска, приводящий к хорошо известному снижению средней концентрации ОХ в популяции США.
Данные для этого отчета взяты из Национального обследования состояния здоровья (NHES) и Национального обследования здоровья и питания (NHANES) I, II и III. Проекты серий NHES и NHANES публиковались ранее. 4 -7 Вкратце, эти опросы представляют собой повторяющиеся независимые перекрестные опросы репрезентативных выборок гражданского, неинституционализированного населения США в возрасте от 18 до 74 лет. 4 -7 В NHANES III не было верхнего предельного возраста; однако, поскольку люди старше 74 лет были исключены из более ранних обследований, эти участники были исключены из настоящего анализа. Были включены все расовые и этнические группы и оба пола. Эти данные были собраны для представления серийных поперечных срезов населения Соединенных Штатов. Мы построили серию когорт рождения примерно с 1887 по 1975 год, годы рождения, которые соответствовали бы возрастным критериям отбора по крайней мере для одного из серии опросов.
Серии NHES и NHANES включали данные, описывающие дату рождения участника, дату обследования, возраст, пол, расу и концентрацию ОК. Концентрации липопротеинов холестерина были доступны только в двух последних исследованиях; следовательно, эти данные не рассматривались в настоящем анализе. Дата рождения и возраст на момент обследования были использованы в качестве двух основных факторов, прогнозирующих концентрацию ОХ. Учитывая эти две переменные, распределение уровней холестерина в фиксированном возрасте можно было бы описать как функцию года рождения (или «когорты рождения») участников.Для NHES и NHANES III не было данных ни года рождения, ни точной даты обследования. Таким образом, для этих двух опросов мы оценили год рождения путем вычитания возраста участника из середины периода экзамена (1961 г. для NHES, 1989 г. для фазы 1 NHANES III и 1993 г. для фазы 2 NHANES III). Данные относительно латиноамериканской этнической принадлежности не собирались до NHANES III; следовательно, анализ для дифференциации лиц латиноамериканской национальности не может быть проведен.
Во всех исследованиях планировалось измерить концентрацию ОХ в сыворотке у всех обследованных взрослых, независимо от статуса натощак.Описание процедур, используемых для взятия проб крови и измерения TC, было опубликовано ранее. 1
Измерения холестерина в каждом из 4 исследований были стандартизированы в соответствии с критериями Центров по контролю и профилактике заболеваний (CDC) или CDC – Национальной программы стандартизации липидов сердца, легких и крови. 8 Измерения NHES I были выполнены Лабораторией стандартизации липидов CDC 9 с использованием модифицированного эталонного метода хлорида железа, и значения были скорректированы на принятый впоследствии метод эталонного холестерина CDC, основанный на методе Abell et al. 10 Обоснование и факторы, использованные для внесения корректировок, обсуждались ранее. 11 Измерения NHANES I были выполнены в лаборатории стандартизации липидов CDC, но с использованием более нового эталонного метода. 11 В NHANES II образцы сыворотки были проанализированы в лаборатории лаборатории липидных исследований Университета Джорджа Вашингтона с использованием метода реакции Либерманна-Бурчарда. 12 , 13 В этом методе использовались калибровочные пулы сыворотки для приведения измеренных значений к эквивалентным эталонным значениям CDC. 12 , 14 В NHANES III уровни холестерина измеряли ферментативно в лаборатории липидной исследовательской лаборатории Университета Джонса Хопкинса с использованием коммерчески доступной смеси реагентов (холестерин / HP, каталожный № 816302; Boehringer Mannheim Diagnostics, Индианаполис, штат Индиана). по методу Allain et al. 15
Мы изучили связанные с возрастом изменения в распределении концентрации ОХ в когортах, отобранных в серии опросов, чтобы определить, достигли ли когорты недавних рождений более низкие распределения холестерина в крови, чем когорты более ранних рождений.Мы проверили гипотезу о том, что 10-й, 25-й, 50-й, 75-й и 90-й процентили концентрации ОХ с поправкой на возраст были ниже в когортах, недавно рожденных в США, по сравнению с более ранними когортами. Мы утверждаем, что изменения на 10-м, 25-м и 50-м процентилях отражают только влияния в масштабах всего населения, тогда как изменения в 75 и 90 процентилях могут отражать комбинированные эффекты влияний в масштабах всей популяции и подходов с высоким риском. Для использования в графических презентациях было построено 8 когорт рождения (1887-1899, 1900-1909, 1910-1919, 1920-1929, 1930-1939, 1940-1949, 1950-1959 и 1960-1969).Лица, родившиеся в период с 1970 по 1975 год, были исключены из графических представлений, потому что эта когорта по рождению могла бы дать один балл. 5 указанных процентилей распределения TC были определены для 8 когорт по рождению в 6 возрастных группах (18–24, 25–34, 35–44, 45–54, 55–64 и 65–74 года). Построение этих значений процентилей в пределах каждой страты, определенной возрастом и когортой рождения, показывает нескорректированные модели когортных связей между возрастом и процентилем для TC.
Основная цель этих анализов состояла в том, чтобы определить, существуют ли различия в выбранных процентилях ОК между когортами рождения в фиксированном возрасте. Был использован подход ковариационного анализа, в котором ожидаемое значение для процентиля распределения TC моделировалось как функция года рождения, возраста, а также нелинейных условий и условий взаимодействия, а именно: TC x = β 0 + β 1 (Возраст) + β 2 (Возраст 2 ) + β 3 (BY) + β 4 (Возраст × BY) + β 5 (Возраст 2 × BY), где TC x — это x-й процентиль (10-й, 25-й, 50-й, 75-й или 90-й) распределения TC, Age — возраст участника на момент опроса, BY — год рождения участника, и β k — параметры регрессии.Целью этого анализа было оценить, существуют ли различия в возрастной структуре ОК по годам рождения. Эти различия были оценены в полной модели, описанной здесь, и в упрощенной модели, исключая условия взаимодействия возраст – год рождения. Член Возраст 2 был включен в модель, чтобы учесть криволинейный характер возрастной структуры концентрации ОХ. Условия взаимодействия Возраст × BY и Возраст 2 × BY были включены в модели, чтобы проверить, различается ли возрастной паттерн ОК в разных когортах рождения, то есть был ли наклон возрастного «изменения» ОК. более или менее крутой по когортам рождения.Эти модели были подобраны с использованием подхода с асимметричными квадратичными потерями ошибок, использованного Efron. 16 В обычной регрессии (или методом наименьших квадратов) взаимосвязь между переменными-предикторами и средним значением переменной результата оценивается путем придания равного веса остаткам выше и ниже предполагаемой линии регрессии. Efron 16 предположил, что взаимосвязь между переменными-предикторами и процентилями распределения можно оценить путем «сдвига» линии регрессии путем присвоения дифференциального веса остаткам выше линии регрессии по сравнению с остатками ниже линии регрессии.При более сильном взвешивании остатков над линией регрессии (по сравнению с нижней) линия, которая минимизирует взвешенную сумму квадратов, сдвинет линию регрессии вверх. Для любого конкретного веса наклон и пересечение, определяющие уникальную линию регрессии, могут быть найдены методами Ньютона-Рафсона. 17 Процентиль, связанный с линией регрессии, может быть определен путем табулирования количества наблюдений выше и ниже оценочной линии. Конкретные процентили, представляющие интерес для этих анализов (10-й, 25-й, 50-й, 75-й и 90-й), были найдены с помощью дополнительного поиска Ньютона-Рафсона.Дисперсия оцененных параметров была предоставлена бутстрап-методами с 100 повторениями. 18 , 19 Анализы были скорректированы по полу и этнической принадлежности. Для оценки 1-го, 5-го, 15-го, 20-го, 30-го, 35-го, 40-го, 45-го, 55-го, 60-го, 65-го, 70-го, 80-го, 85-го, 95-го и 99-го процентилей были выполнены дополнительные перцентильные регрессионные анализы. Эти процентили использовались при разработке графического отображения расчетных распределений ОС 50-летних людей, родившихся в 1910 г. (измерено в 1960 г.) и 1940 г. (измерено в 1990 г.).
Сложные стратегии выборки использовались в индивидуальных опросах, чтобы дать возможность оценить характеристики населения, такие как распространенность высокого уровня холестерина в крови, которые были применимы к неинституционализированному взрослому населению Соединенных Штатов. Включение этих весов выборки в текущий анализ было невозможно, поскольку не были разработаны соответствующие статистические методы для взвешенной процентильной регрессии. Эти веса выборки будут иметь большое влияние на оценку распространенности высокого уровня холестерина в крови среди населения США, но в целом имеют меньшее влияние на оценку связи между TC и другими переменными, такими как год рождения.Все анализы проводились с использованием статистического программного обеспечения STATA 5.0 (Stata Corp, College Station, Tex).
Характеристики населения
В ходе 4 опросов 52 646 мужчин и женщин соответствовали критериям отбора по году рождения и возрасту для включения в этот анализ, в том числе 6530 участников из NHES, 16 704 из NHANES I, 12 504 из NHANES II и 16 908 из NHANES III. .Этот составной файл данных включал 29 145 женщин и 23 501 мужчина, 41 430 белых участников, 10 053 чернокожих и 1163 человека другой или неизвестной расы или этнической принадлежности. Данные о концентрации TC отсутствовали для 3110 человек (5,9%), оставив 49 536 участников для анализа. Распределение этих участников по годам рождения (по данным или оценкам) и возрасту показано в таблице 1. Поскольку те, кто родился в когортах самого раннего рождения, были старыми на момент первого обследования, данные для когорт самого раннего рождения были обязательно ограничивается старшими возрастными группами.Точно так же участники из когорт самых недавних рождений не могли достичь преклонного возраста к моменту заключительного экзамена, и поэтому данные по когортам последних рождений обязательно были ограничены младшими возрастными группами.
Наблюдаемые и расчетные процентильные кривые для концентраций ОС у лиц в возрасте от 18 до 74 лет показаны когортами рождения на Рисунке 1. На каждом показанном процентиле концентрация ОС была выше в последовательно более старшем возрасте, за исключением плато или снижения для лиц старше 60 лет. .В регрессионном анализе процентилей TC, которые включали возраст, возраст 2 , расу, пол и год рождения, коэффициенты для линейных возрастных терминов были положительными (более высокие уровни TC в более старшем возрасте) и значительными ( P <. 001). И наоборот, коэффициенты для возраста 2 (квадратичный) были отрицательными (из-за снижающейся скорости увеличения во всем возрастном диапазоне и снижения концентрации ОХ в старшем возрасте) и значительными ( P <0,001). .
Концентрация Tc и год рождения
В каждом показанном процентиле когорты более недавних рождений достигли более низких концентраций ОХ, чем когорты более ранних рождений (рис. 1).Различия между когортами рождения были тем больше, чем выше рассматриваемый процентиль; тем не менее, наблюдаемая закономерность снижения для когорт более недавних рождений была значительной ( P, <0,001) для всех рассматриваемых процентилей. С поправкой на возраст, пол и этническую принадлежность 10-й, 25-й, 50-й, 75-й и 90-й процентили концентраций ОХ были оценены как 3,4, 3,9, 4,7, 5,7 и 7,1 мг / дл (0,09, 0,10, 0,12, 0,15, и 0,18 ммоль / л) ниже, соответственно, через каждые 10 лет после рождения.Дополнительные модели (результаты не показаны) были исследованы для оценки различий в эффекте этой когорты рождения между полом и этническими группами. Снижение концентраций ОХ наблюдалось во всех 5 процентилях как у мужчин, так и у женщин, причем большее снижение наблюдалось у женщин, чем у мужчин (для термина взаимосвязи между полом и годом рождения: P <0,001 во всех 5 моделях). Аналогичным образом, снижение концентраций ОХ наблюдалось во всех 5 процентилях для белых и чернокожих участников, с более значительным снижением для белых, чем для чернокожих участников на более низких 3 процентилях (для периода взаимодействия этническая принадлежность – год рождения P <.01 во всех 3 моделях). Этнических различий не наблюдалось в 75-м и 90-м перцентилях.
Скорость предполагаемого снижения перцентилей ОС также варьировалась в зависимости от возраста, как показано на Рисунке 1. Концентрации ОС были не только ниже для когорт более недавних рождений, чем для когорт более ранних рождений, но и очевидное увеличение концентрации ОС с возрастом было меньше. быстрый (для условий взаимодействия P <0,001 во всех 5 моделях). То есть очевидная скорость увеличения концентраций ОС, связанная со старением, была медленнее в более поздних когортах, чем в более ранних когортах.На этот вывод указывает расхождение расчетных кривых, показанных на рисунке 1, по крайней мере, до конца среднего возраста. (Эти закономерности изменения концентрации ОХ в зависимости от возраста основаны на наблюдениях, сделанных в независимых выборках лиц, принадлежащих к какой-либо конкретной когорте рождения, в ходе последовательных обследований.)
Изменения когорт рожденных, показанные на Рисунке 1, влияют на расчетное распределение концентрации ОХ в любом данном возрасте для 2 или более контрастирующих когорт рожденных.Таким образом, оценочные распределения концентрации ОС для 50-летних людей, родившихся в 1910 и 1940 годах, показаны на рисунке 2. Полное распределение концентраций ОС было смещено на более низкие уровни в когорте рожденных 1940 года по сравнению с когортой рожденных 1910 года, при этом больший сдвиг в верхний диапазон распределения TC. Этот вид изменяющегося распределения ясно иллюстрирует эффекты, описанные Rose 2 и рассматриваемые здесь.
Эти анализы показывают, что все распределение концентраций ОС в США сместилось к более низким уровням.Этот нисходящий сдвиг, ранее описанный в основном для среднего, 1 , 20 , 21 присутствует даже в нижних процентилях (10-м и 25-м) артериального давления, где можно предположить, что фармакологическое лечение практически не имело влияния. . Таким образом, этот сдвиг в общем распределении не может быть отнесен исключительно к эффектам лечения, но должен быть в значительной степени результатом влияния поведения населения и окружающей среды на концентрации TC в масштабах всего населения. Вывод о том, что сдвиг наблюдался среди женщин и мужчин, а также среди чернокожего и белого населения, подтверждает утверждение о том, что влияние поведения и окружающей среды в масштабах всего населения вызывает этот эффект когорты рождения.
Ранее было показано, что популяции различаются по наклону увеличения холестерина с возрастом. 22 В этом отчете крутизна повышения холестерина с возрастом была менее крутой для когорт недавних рождений, чем для когорт более ранних поколений. Это открытие указывает на то, что силы, влияющие на наклон повышения холестерина с возрастом, могут быть динамичными и, следовательно, могут быть изменены с помощью запланированных стратегий профилактики. Если бы эта закономерность продолжилась, мы могли бы ожидать, что в когортах более недавних рождений в будущем будут развиваться клинически определенные высокие концентрации холестерина реже, чем в когортах более ранних рождений.Такое открытие убедительно подтверждает эффект первичной профилактики высокого уровня холестерина в крови у населения США.
Влияния населения, ответственные за это существенное изменение в выработке холестерина, еще не известны. Сообщалось о неблагоприятных тенденциях в области физической активности и ожирения; однако, возможно, произошли важные полезные изменения в питании, например, увеличилось потребление фруктов и овощей и уменьшилось потребление продуктов, содержащих насыщенные жирные кислоты.В недавнем отчете CARDIA Study 20 документально подтверждено связанное с рождением когортное снижение ОХ и концентрации холестерина липопротеинов низкой плотности в сочетании со снижением потребления насыщенных жирных кислот и холестерина с пищей. Также поучительно отметить, что пеллагра была эндемической на большей части территории Соединенных Штатов в начале 1900-х годов, и это наблюдение подчеркивает масштабы изменений в питании, произошедших за последнее столетие.
Переход к более низким концентрациям холестерина в крови был более выражен в верхнем диапазоне распределения.Теоретически большее снижение верхнего диапазона может отражать комбинированные эффекты профилактики и лечения, при этом профилактический эффект, наблюдаемый в нижних процентилях, дополняется специфическим лечебным эффектом для лиц с выявленным и пролеченным высоким уровнем холестерина в крови. Однако использование эффективных препаратов, снижающих уровень холестерина, не было широко распространено в период, охватываемый этими исследованиями. 21 В качестве альтернативы, большее снижение в верхнем аспекте распределения холестерина может отражать больший эффект снижения уровня холестерина в результате социальных и поведенческих изменений среди людей с высокими концентрациями холестерина, либо из-за генетических различий в ответ на изменение поведения, либо из-за более экстремального начального поведения. шаблоны с соответственно большей свободой для улучшения.
Смертность от ишемической болезни сердца в США увеличивалась в течение этого столетия до середины 1960-х годов и с тех пор снижается. 23 Можно предположить, что, поскольку высокий уровень холестерина в крови является одним из наиболее важных факторов риска ишемической болезни сердца, 23 нисходящий сдвиг в распределении холестерина с середины 20 века может играть центральную роль. в снижении смертности от ишемической болезни сердца более чем на 50% за тот же период.Ранее продемонстрированное снижение артериального давления могло также способствовать снижению смертности от ишемической болезни сердца. 24 Ишемическая болезнь сердца имеет сложную структуру факторов риска, которая в значительной степени включает другие факторы риска, включая курение сигарет, сахарный диабет, нарушение питания и отсутствие физической активности. 23 Модель увеличения смертности от ишемической болезни сердца до середины 1960-х годов может отражать изменения в этих других факторах риска, в первую очередь рост числа курящих в начале этого века до середины 1960-х годов.Поскольку уровни этих других факторов риска, включая уровень курения, стабилизировались или снизились, вполне вероятно, что тенденция к снижению общего распределения холестерина сыграла важную роль в снижении смертности от ишемической болезни сердца, наблюдавшейся в США в прошлом. 40 лет.
Ограничением, присущим данным, полученным в результате этих обследований, является отсутствие повторных измерений концентрации холестерина с возрастом для конкретных лиц.Скорее, эти данные представляют собой повторяющиеся независимые выборки из этих когорт рождения. Таким образом, использование этих данных для описания возрастных изменений концентрации холестерина аналогично использованию перекрестных данных для построения диаграмм роста детей. В аналогичном сценарии, включающем построение диаграмм роста, темп роста типичного ребенка заметно притупляется в данных поперечного сечения. Таким образом, графики роста, построенные на основе данных поперечного сечения, не могут адекватно раскрыть типичную модель роста человека.Тем не менее, если бы графики роста, построенные на основе перекрестных данных для разных возрастных когорт детей, существенно различались, можно было бы определить тот факт, что некоторые прирожденные когорты детей росли быстрее (или медленнее) или выше (или короче), чем другие. когорты рождения. Точно так же, хотя темп изменения холестерина с возрастом для типичного человека не может быть точно описан с использованием этих данных, существенные различия в изменении холестерина с возрастом между когортами рождения одинаково убедительны, поскольку представляют эффект когорты, как аналогичный пример, касающийся роста детей. .
Альтернативный (и в принципе более сильный) дизайн исследования, серия популяционных когортных исследований с участием лиц, родившихся между 1887 и 1974 годами в возрасте от 18 до 74 лет, больше не может быть проведен. Создание и отслеживание текущих когорт будет представлять большой интерес, но позволит решить вопрос о будущих изменениях в распределении холестерина, а не о предыдущих изменениях. Таким образом, нынешний эпидемиологический подход был единственным доступным для заявленных целей средством получения более глубокого понимания, относящегося к изменениям в распределении холестерина на уровне населения в течение последних нескольких десятилетий.
Методы измерения концентрации холестерина в разных опросах различаются. 1 Наиболее вероятным влиянием этого изменения на анализ, представленный в данном документе, будет введение случайной ошибки или «шума» и, таким образом, снижение вероятности наблюдения последовательного изменения в когортах рождения. Более того, если качество измерений холестерина улучшится с помощью последовательных обследований, ожидаемым эффектом этого изменения в методе будет сокращение количества экстремальных измерений, вызванных ошибкой измерения.По мере уменьшения доли экстремальных измерений, вызванных ошибкой, произойдет соответствующее увеличение нижних процентилей (10-го и 25-го) холестерина при отсутствии других влияний. Следовательно, если бы временные изменения в ошибке измерения оказали важное влияние, мы в худшем случае недооценили бы истинное снижение этих нижних процентилей.
Характер сдвига в распределении холестерина, продемонстрированный здесь, подтверждает утверждение о том, что изменения в поведении населения и условиях окружающей среды внесли свой вклад в снижение средних концентраций холестерина, наблюдаемое в Соединенных Штатах.В результате эти результаты подтверждают потенциальную полезность запланированных популяционных подходов к снижению факторов риска и профилактике хронических заболеваний.
Усилия, направленные на предотвращение развития высокого уровня холестерина в крови (т. Е. Первичная профилактика гиперлипидемии) путем изменения поведения в отношении здоровья на уровне населения, должны осуществляться одновременно с постоянными и активными усилиями по улучшению контроля высокого уровня холестерина в крови с помощью фармакологических средств. .Необходимо приложить дополнительные усилия для развития понимания изменений в масштабах всего населения, которые способствовали такому снижению концентрации холестерина. Эти знания могут значительно улучшить наши перспективы профилактики сердечно-сосудистых заболеваний.
Принята к печати 29 августа 2001 г.
Эта работа была поддержана грантом 1 RO3 HL58697 Национального института сердца, легких и крови Национального института здоровья, Бетесда, штат Мэриленд.
Автор, ответственный за перепечатку, и оттиски: Дэвид С. Гофф, младший, доктор медицинских наук, доктор медицинских наук, медицинский факультет Университета Уэйк Форест, Бульвар Медицинского центра, Уинстон-Салем, Северная Каролина 27157-1063.
1.Джонсон CLRifkind BMSempos CT и другие. Снижение уровня общего холестерина в сыворотке среди взрослого населения США: Национальные обследования здоровья и питания. JAMA. 1993; 2693002-3008Google ScholarCrossref 2.Роза G Стратегия профилактики: уроки сердечно-сосудистых заболеваний. Br Med J (Clin Res Ed). 1981; 2821847-1851Google ScholarCrossref 3.Kottke TEGatewood LCWu SCPark HA Профилактика сердечно-сосудистых заболеваний: достаточно ли лечения группы высокого риска? J Clin Epidemiol. 1988; 411083-1093Google ScholarCrossref 4.Национальный центр статистики здравоохранения, план и начальная программа обследования состояния здоровья. Вашингтон, округ Колумбия, Департамент здравоохранения, образования и социального обеспечения США, Национальный центр статистики здравоохранения, 1965 г .; предварительные данные статистики естественного движения населения и здоровья, No.4.
5.Национальный центр статистики здравоохранения, план и проведение обследования состояния здоровья и питания, США, 1971-73 гг. Вашингтон, округ Колумбия, Департамент здравоохранения, образования и социального обеспечения США, Национальный центр статистики здравоохранения, 1973; предварительные данные из статистики естественного движения населения и здоровья, № 10.
6.McDowell AEngle AMassey J и другие. План и порядок проведения второго национального обследования здоровья и питания, 1976-80 гг. Хяттсвилл, Департамент здравоохранения и социальных служб США, Национальный центр статистики здравоохранения, 1981; предварительные данные статистики естественного движения населения и здоровья, No.15.
7.Ezzati TMMassey JTWaksberg JChu AMaurer Дизайн выборки КР: Третье национальное обследование здоровья и питания. Хяттсвилл, Мэриленд, Департамент здравоохранения и социальных служб США, Национальный центр статистики здравоохранения, 1992 год; предварительные данные из статистики естественного движения населения и здоровья, № 113.
8. Майерс GLCooper GRWinn CLSmith SJ Центры по контролю за заболеваниями — Программа стандартизации липидов Национального института сердца, легких и крови. Clin Lab Med. 1989; 9105-135Google Scholar 9.Мур FeGordon Уровни холестерина в сыворотке у взрослых, США, 1960-62. Вашингтон, округ Колумбия, Департамент здравоохранения, образования и социального обеспечения США, Национальный центр статистики здравоохранения, 1967; предварительные данные статистики естественного движения населения и здоровья, № 22.
10. Абелл LLevy GBBrodie BBKendall FE Упрощенный метод оценки общего холестерина в сыворотке крови и демонстрации его специфичности. J. Biol Chem. 1952; 195357-366 Google Scholar 11.Авраам С.Джонсон CLCarroll MD Уровень общего холестерина в сыворотке взрослых 18-74 лет: США, 1971-74. Вашингтон, округ Колумбия, Департамент здравоохранения, образования и социального обеспечения США, Национальный центр статистики здравоохранения, 1978; предварительные данные статистики естественного движения населения и здоровья, № 205.
12.Программа исследований липидов, Руководство по лабораторным операциям: анализ липидов и липопротеинов. Бетесда, Мэриленд, Национальные институты здравоохранения 2974; 1 Пересмотрено в 1982 г.Публикация DHEW NIH 75-628.
13.Кэрролл MSempos CBriefel RGray С.Джонсон C Липиды сыворотки взрослых 20-74 лет, США, 1976-80 гг. Хяттсвилл, Мэриленд, Департамент здравоохранения и социальных служб США, Национальный центр статистики здравоохранения, 1993 год; предварительные данные из статистики естественного движения населения и здоровья, № 242.
14. Бачорик PSWood PDWilliams Ю.Кучмак Махмед SLippel KAlbers J Автоматическое определение общего холестерина в плазме: метод калибровки сыворотки. Clin Chim Acta. 1979; 96145-153Google ScholarCrossref 15. Allain CCPoon LSChan CSGRichmond WFu ПК Ферментативное определение общего холестерина сыворотки. Clin Chem. 1974; 20470-475Google Scholar 16.Efron B Процентили регрессии с использованием асимметричных квадратов ошибок потерь. Stat Sinica. , 1991; 193–125. GW Методы Ньютона-Рафсона. Энциклопедия статистических наук. Vol 6 New York, NY John Wiley & Sons 1985; Google Scholar 18.Эфрон BTibshirani R Введение в Bootstrap. Нью-Йорк, штат Нью-Йорк, Чепмен и Холл, 1993;
19.Смит MHoward GEvans GW Bootstrap оценка дисперсии параметров процентильной регрессии. Материалы 17-й ежегодной международной конференции SAS Users Group Кэри, Северная Каролина, Институт SAS, 1992; 1283-1991
20. Bild DEJacobs DR JrLiu K и другие. Семилетние тенденции в плазме холестерина липопротеинов низкой плотности у молодых людей: исследование CARDIA. Ann Epidemiol. 1996; 6235-245Google ScholarCrossref 21.Burke GLSprafka JMFolsom ARHahn LPLuepker RVBlackburn H Тенденции изменения уровня холестерина в сыворотке крови с 1980 по 1987 год: исследование сердца Миннесоты. N Engl J Med. 1991; 324941-946Google ScholarCrossref 22.Keys А холестерин сыворотки и вопрос «нормальный». Бенсон ESStrandjord PEeds. Многократное лабораторное обследование. New York, NY Academic Press, 1969; 147-170Google Scholar 23.Лабарта DR Ишемическая болезнь сердца. Лабарта DRed. Эпидемиология и профилактика сердечно-сосудистых заболеваний — глобальная проблема. Gaithersburg, Md Aspen Publishers Inc 1998; 43–72 Google Scholar24.Goff ОКРУГ КОЛУМБИЯ JrHoward GRussell GBLabarthe DR Свидетельства когорты рождения о влиянии населения на кровяное давление в Соединенных Штатах, 1887–1994 гг. Ann Epidemiol. 2001; 11271-279 Google ScholarCrossrefХолестерин | Программа профилактики сердечных заболеваний и инсульта | Отдел общественного здравоохранения
Холестерин — это восковое жироподобное вещество внутри тела, которое используется для выработки определенных гормонов, помогающих печени вырабатывать желчь, которая играет роль в переваривании пищи, которую мы едим.Это также структурный компонент каждой клетки нашего тела.
При рутинном скрининге холестерина обычно сообщается о двух типах холестерина; 1) липопротеины высокой плотности (ЛПВП), также называемые «хорошим холестерином», и 2) липопротеины низкой плотности (ЛПНП), также называемые «плохим холестерином».
Холестерин, особенно ЛПНП, может накапливаться внутри стенок кровеносных сосудов, называемых артериями, и, таким образом, увеличивать риск развития сердечных заболеваний.

 Используйте посуду со специальным покрытием, не требующим добавления жира при приготовлении пищи.
Используйте посуду со специальным покрытием, не требующим добавления жира при приготовлении пищи. овощи, жареные на животных или неизвестных жирах
овощи, жареные на животных или неизвестных жирах
 При установленном диагнозе «атеросклероз» пациент должен находиться под наблюдением врача кардиолога не реже 1 раза в 6 месяцев, а при коррекции нарушений, выявленных осложнений заболевания частота встреч, объем дополнительных обследований устанавливаются индивидуально.
При установленном диагнозе «атеросклероз» пациент должен находиться под наблюдением врача кардиолога не реже 1 раза в 6 месяцев, а при коррекции нарушений, выявленных осложнений заболевания частота встреч, объем дополнительных обследований устанавливаются индивидуально.