что делать в домашних условиях, как вылечить
Каждый человек, который занимается тяжелым физическим трудом, очень хорошо знаком с состоянием, которое называется «сорвал спину в пояснице». Это определение означает повреждение мышц и других тканей спины, которые расположены около позвоночника, что приводит к сильной боли и даже к невозможности продолжать работу.
Как можно сорвать спину
«Сорвала спину, болит поясница, что делать?» – часто сокрушаются женщины, да и мужчины нередко оказываются в подобной ситуации. Самым распространенным случаем, при котором очень легко надорвать спину, является поднятие тяжестей. Снизить вероятность такого неприятного события помогает обычная разминка, когда мышцы спины разогреваются и начинают лучше работать.
Признаки и симптомы
К сожалению, далеко не каждая женщина сразу после случившегося озадачивается вопросом, что делать если сорвала спину и болит поясница; что уж говорить о мужчинах, которые нередко терпят боли неделями. Однако это состояние опасное и требует своевременного вмешательства врача. Симптомами разрыва или растяжения мышц и связок считаются следующие проявления:
- постоянно напоминающая о себе боль – тянет, режет, ноет, стреляет и пр.;
- не удается полностью распрямиться;
- ноги колет, вы чувствуете, что они немеют или слабеют;
- появились проблемы с ЖКТ, мочевым пузырем или в половой сфере;
- боль из поясницы отдает в ноги.
Диагностика
- при каких условиях вы сорвали спину;
- каков характер боли;
- чувствуете ли вы онемение;
- есть ли другие признаки и пр.

Что делать, если сорвал поясницу
Важно понимать, что делать в домашних условиях, если сорвал поясницу, а также какими должны быть первые действия после происшествия. Это поможет облегчить состояние и ускорит выздоровление.
Первая помощь
Если вдруг с вашим близким или с вами произошла такая неприятность, как надрыв спины, вне зависимости от причин нужно следовать строгому алгоритму. А именно:
- пострадавший должен лечь на спину на ровную твердую поверхность;
- на больное место стоит наложить мазь с эффектом обезболивания: хорошо подойдет «Диклофенак», «Кетонал», «Найз» и тому подобные;
- ни в коем случае не грейте спину, поскольку это может привести к распространению воспаления вширь;
- вызовите скорую помощь.
Медикаментозное лечение
Существует много вариантов медикаментов, применение которых показано, если болит поясница, когда сорвал спину. В целом, доктора назначают по итогам обследования противовоспалительные мази на спину в поясничной области типа «Диклофенака» и подобных. В некоторых случаях может понадобиться принимать препарат «Мелоксикам» или «Омепразол» в таблетках, а чтобы снять мышечный спазм – «Мидокалм». Однако стоит понимать, что лечение в каждом случае будет индивидуальным.
Массаж
Если вы не знаете, как лечиться, если сорвал поясницу, вам могут назначить и массаж. Это полезно, поскольку массаж улучшает циркуляцию крови в области поясницы и спины в целом. Однако массаж должен делать квалифицированный специалист с медицинским образованием, поскольку именно он знает, какие движения должны совершаться при массаже, чтобы процесс не доставлял боли и дискомфорта и оказывал нужное воздействие.
К какому врачу обращаться
Иногда невозможно в домашних условиях вылечить сорванную поясницу, и нужно обращаться в больницу. К примеру, если вы чувствуете онемение или слабость в ногах, вам может помочь
Профилактика (как предотвратить срыв спины)
Чтобы не срывать спину и не испытывать неприятную боль в пояснице, важно исключить вероятность травм. Не поднимайте слишком тяжелые вещи в одиночку, а если возникла необходимость перенести груз, сначала обязательно делайте разминку. Прогретые мышцы будут намного лучше работать, и риск потянуть спину существенно снизится. Также рекомендуется вести здоровый образ жизни и не пренебрегать умеренными физическими упражнениями – это позволит мышцам вашего организма находиться в тонусе, а вам не получать травмы даже при существенных нагрузках.
От чего болит спина? Как её правильно лечить и чем можно навредить
На боль в спине жалуются 85% людей. Как её правильно лечить и можно ли избавиться от боли раз и навсегда?
Рассказывает руководитель нейрохирургического отделения ФГБНУ «Научный центр неврологии», доктор медицинских наук, профессор Российской академии наук, президент национальной Ассоциации хирургов‑вертебрологов Артём Гуща.
Болит спина? Вы не одиноки! Данные социологических исследований показывают, что боль в спине – вторая после вирусных инфекций причина нетрудоспособности взрослого населения. Она рождается вместе с нами (по данным неонатологов, 80–90% детей при рождении получают травмы позвоночника) и рано или поздно настигает каждого. Есть мнение, что это расплата за прямохождение. Так как по мере роста человека нагрузка на «становой хребет» возрастает, уже имеющиеся неполадки позвоночника крепнут, а стрессы, переживания, тучность, перегрузки, малоподвижный образ жизни усугубляют имеющиеся проблемы – и боль в спине может возникнуть даже в раннем возрасте.
Вниманию пациентов!
Нейрохирургическое отделение Научного центра неврологии проводит эндоскопические операции грыж межпозвонковых дисков.
Консультация нейрохирурга в день обращения (при наличии медицинской рекомендации).
За подробностями обращаться по тел.+7 (495) 374-77-76 или оставьте заявку
Что там болит?
В подавляющем большинстве (около 95%) боль связана с мышцами, связками и суставами. В народе это называется потянуть спину. Эти боли неприятные, но неопасные и в большинстве случаев проходят самостоятельно за 2–3 дня.
3–4% болей связаны с радикулопатией (радикулитом) – поражением спинального корешка. Повреждается он обычно грыжей. Боли исчезают, когда проходит отёк, возникший из-за сдавливания.
1–2% болей в спине вызваны с травмами или воспалительными заболеваниями позвоночника, онкологическими процессами, заболеваниями сердечно-сосудистой системы или желудочно-кишечного тракта, при которых болевой синдром может переходить в спину. Это самый опасный вид болей в спине. Чтобы исключить подобные патологии, обязательно обратитесь к врачу.
Медлить нельзя
Главный показатель того, что вам необходима врачебная помощь, – регулярность болей. Если вас скручивает время от времени – скорее всего, ничего страшного нет. Если боль малой или средней интенсивности преследует вас неотступно, медлить нельзя. Необходимо срочно обратиться к врачу, если боль сопровождается подъёмом температуры или болевой синдром нарастает на фоне лечения.
В домашних условиях
Самое эффективное средство – противовоспалительные пероральные препараты. Только не переусердствуйте – они безопасны лишь первое время. При продолжительном приёме такие препараты могут вызвать язвы и кровотечения в слизистой желудка. Традиционное домашнее лечение – нестероидные мази – можно применять лишь в качестве дополнительной меры. Они безвредны, но малоэффективны. Облегчение даёт и ношение корсета – фиксация разгружает позвоночник, снимает спазмы и ограничивает резкие движения. Только корсет должен быть обычный – эластичный, а не разогревающий.
Они безвредны, но малоэффективны. Облегчение даёт и ношение корсета – фиксация разгружает позвоночник, снимает спазмы и ограничивает резкие движения. Только корсет должен быть обычный – эластичный, а не разогревающий.
Если лечение не дало эффекта в течение трёх дней, следует обратиться к врачу, который сделает блокаду противовоспалительными инъекциями. За счёт снятия спазмов и расслабления мышц боль уходит сразу и нередко навсегда.
Запрещено!
Баня и массаж под строжайшим запретом. Они усиливают отёк и боль.
Обращаться к мануальным терапевтам по объявлениям в газете. Мануальная терапия – это та область, где на каждого специалиста приходится три сотни шарлатанов. Если вам очень хочется найти хорошего врача, обращаться следует в сертифицированные клиники, где работают дипломированные специалисты.
Важно сразу правильно определить тактику лечения. Это должен сделать невролог или нейрохирург. Самостоятельно лечить спину опасно. 30% пациентов нейрохирургического отделения пробовали на себе домашние методы лечения и этим довели себя до больничной койки.
Резать или нет?
Ещё недавно человеку, которому ставили диагноз «грыжа», сразу же выдавали направление на операцию. Сегодня операцию выполняют лишь при наличии показаний:
стойкие боли, не снимаемые никакими таблетками;
расстройство тазовых функций – неполное опорожнение мочевого пузыря;
слабость и онемение в ноге.
Все эти симптомы делают операцию неизбежной, ведь без неё пациент может стать инвалидом.
Чем рискуем
Риск операции, из-за которого её откладывают или отказываются вообще, многие пациенты считают сильно преувеличенным. В нейрохирургии есть технологии, позволяющие точно рассчитать эффективность операции и то, какие симптомы после неё исчезнут, а какие останутся.
Вероятность возобновления болей после операции не превышает 1–1,5%. Грыжи в других местах действительно могут появиться, но это не осложнение, а распространение заболевания, которое часто встречается у молодых недисциплинированных пациентов. Как только боль уходит, они возвращаются к привычному образу жизни: садятся за руль, возобновляют тренировки. А делать это категорически нельзя.
Грыжи в других местах действительно могут появиться, но это не осложнение, а распространение заболевания, которое часто встречается у молодых недисциплинированных пациентов. Как только боль уходит, они возвращаются к привычному образу жизни: садятся за руль, возобновляют тренировки. А делать это категорически нельзя.
Во всём виноват остеохондроз?
Остеохондроз – хроническое дегенеративно-дистрофическое изменение межпозвонкового пространства. Признаки остеохондроза есть у всех людей старше 25 лет. Избежать остеохондроза невозможно, но можно уберечь себя от его осложнений, которые и служат причиной болей в спине.
Если надорвали спину: симптомы, лечение, профилактика
Потянуть спину просто. Такие травмы случаются не только у спортсменов-штангистов. Вывихнуть сустав или растянуть ткани можно, резко повернувшись в сторону или подняв что-нибудь тяжелое с пола. Среди причин надрыва выделяют и неправильное выполнение спортивных упражнений и, конечно, непредвиденные падения. Кроме того, люди, страдающие избыточным весом, гораздо больше подвержены опасности. Такую травму распознать легко, потому что она не дает о себе забыть ни на секунду. Сопровождается частыми (или постоянными) сильными колющими болями и неприятными ощущениями при прикосновении к травмированному месту. Больному тяжело наклониться вниз и в сторону, выпрямить спину, а иногда и просто сесть. Лечение надрыва спины В принципе надрыв спины можно вылечить самостоятельно. Главное – обеспечить покой пострадавшему, исключить нагрузки. В идеале лучше пару дней придерживаться постельного режима. Причем спать рекомендуется на ровной немягкой поверхности. Больное место следует согреть – закутать спину теплым шерстяным шарфом. Для лечения незначительной травмы этих манипуляций достаточно. Через 3-4 дня боль утихнет. Если постельного режима не достаточно, для того чтобы справиться с недугом, используйте обезболивающие и согревающие мази, например «Фастумгель» или «Финалгон». При существенном разрыве волокон самолечение поможет вряд ли. Если в течение недели боли не прекращаются, необходимо обратиться к врачу. Возможно, вам назначат курс мануальной терапии или общего массажа. Для реабилитации врачи предлагают лечебную физкультуру. При растяжении связок и сухожилий ни в коем случае не продолжайте жить в обычном режиме. Если занимаетесь спортом, прекратите тренировки до полного восстановления. Старайтесь лежать, а не сидеть. После лечения… Когда боли проходят, многие встают с постели и живут так же, как и прежде. Некоторые травмируют спину снова. Следует понимать, что растяжение сухожилий – это своего рода звоночек к тому, что с вашим организмом что-то не так. Конечно, мы не берем во внимание травмы при падениях и другие непредвиденные обстоятельства. Здоровая спина меньше подвержена травмированию. Запишитесь на прием к хирургу, выясните состояния своего здоровья. Возможно, пролечившись, вы не будете подвержены риску. После надрыва и его лечения будьте осторожны и внимательны. Если за ним последует повторное травмирование, его последствия могут оказаться очень серьезными. Поднимайте тяжелые предметы с выпрямленным позвоночником, а в первое время после лечения вообще избегайте подъема тяжести. Профилактика растяжения сухожилий и связок Человеческий позвоночник – это своего рода каркас всего тела. Заболевания, а особенно его искривления, приводят к смещению внутренних органов. Потому первопричиной недугов почек, печени и даже сердца может быть банальный сколиоз. Болезнь лучше предупредить, чем лечить в последствие ее. Рассмотрим простые и доступные способы профилактики как растяжения связок, так и других заболеваний позвоночника. 1. Позаботьтесь о своей постели! Ни в коем случае не спите на мягкой перинке и высоких подушках. Следите за своим весом. Напомним, что позвоночник – это каркас. Если вы полны не в меру, этому каркасу тяжело удерживать все тело. Занимайтесь спортом. Танцы, йога, фитнесс, посещение тренажерного зала, баскетбол и другие виды сделают ваш позвоночник крепче. А кроме того, вы станете активнее, поворотливее и подтянутей. Если времени на тренировки у вас нет, заведите привычку делать зарядку.Гиперэкстензия. Хорошее упражнение для спины. Выполнять его можно не только на специальном тренажере, но и дома на полу. Итак, если вы устали на работе или у вас к вечеру ломит спину, сделайте 10-20 повторов гиперэкстензии. Для этого лягте на живот, соедините руки за головой, проследите за тем, чтобы тело было выпрямленным. На выдохе оторвите грудь от пола, на вдохе опустите. Кстати, регулярное выполнение упражнение способствует хорошей осанке. |
Казахстанцам рассказали, что значит «сорвать спину» и как это лечить
В разговорной речи часто встречается выражение «сорвать спину», смысл которого подразумевает боль в спине после каких-либо физических нагрузок или неудачного движения. О том, что это понятие значит с медицинской точки зрения, и что нужно делать в случае «срыва спины» рассказала Айгуль Кудайбергенова, врач невропатолог медицинского центра HealthCity , кандидат медицинских наук.
Несмотря на то, что в настоящее время активно развивается культ спорта и большинство казахстанцев придерживаются здорового образа жизни, проблема боли в спине остается крайне актуальной и является первой причиной обращения за больничным листом людей молодого возраста.
Многие понимают выражение «сорвать спину» как результат превышения допустимых физических нагрузок на человеческий организм. Действительно ли это так, рассказала Айгуль Кудайбергенова.
Действительно ли это так, рассказала Айгуль Кудайбергенова.
Какое определение выражению «сорвать спину» можно дать с медицинской точки зрения?
«Сорванная спина» — обобщенное определение остро возникшей боли в спине, в ее шейном или поясничном отделе по причине целого ряда возможных травматических повреждений и/или патологических состояний позвоночника, мышц, связок, нервных окончаний или даже крупных сосудов.
Самые распространенные причины: начнем с наиболее безобидных — это растяжение мышц и/или связок, менее безобидные- протрузии и грыжи межпозвонковых дисков, возникающие на фоне «подсыхания и усадки» хрящевых структур.
Наиболее опасные причины: чаще случаются у пожилых пациентов — смещения тел позвонков или переломы (возникают на фоне остеопороза), а также расслоение аорты.
Каким признаки (симптомы) свойственны тем или иным причинам появления боли в спине?
Начнем с наиболее простых причин. Например, растяжение мышц приводит к микроскопическим разрывам мышечных волокон. Проявляется
остро возникшей локальной болью, ограничением и «скованностью», которая усиливается при движении и уменьшается в покое. Локально- отек и даже мелкие подкожные гематомы. Как правило, восстановление происходит за несколько дней, максимум пару недель.
Хуже дела обстоят с растяжением связок: время на восстановление займет от нескольких недель до нескольких месяцев, конечно, все зависит от степени травмы.
Более серьезные симптомы — это появление острой боли «с прострелами», отдающими в руки, ноги и так далее. Это может быть признаком смещения позвонков, протрузии или грыжи межпозвонковых дисков , часто присоединяются чувствительные нарушения, например онемение конечностей, чувство «ползания мурашек».
Симптомы, представляющие угрозу жизни: расслоение аорты, проявляется резким нарастанием раздирающей, нестерпимой боли с широкой областью иррадиации. В данном случае отмечается повышение артериального давления с последующим его снижением, асимметрия пульса на верхних и нижних конечностях, обильное потоотделение, слабость, в плоть до потери сознания.
В случае полного разрыва стенки аорты – возникает массивное кровотечение и терминальный шок. К сожалению, более 90% таких пациентов погибает.
Как оказать первую помощь при острой боли в спине?
1. Уложить пострадавшего на ровную жесткую поверхность и по возможности максимально ограничить подвижность всего тела.
2. Для разгрузки позвоночника под поясницу можно подложить небольшой валик, имитирующий анатомический изгиб, но, если пострадавшему от этого не легче – валик убирают.
3. На пораженный участок прикладываем лед до 20 минут или используем охлаждающие гели. Греть в остром периоде ни в коем случае нельзя!
4. При сильных неослабевающих болях пациенту можно дать обезболивающее лекарство, но это может исказить клиническую картину, поэтому желательно дождаться визита врача.
5. Постоянно наблюдать за изменением состояния пострадавшего, отмечая добавляющиеся симптомы. При резком ухудшении самочувствия следует немедленно вызывать реанимационную машину.
К какому специалисту необходимо обратиться и какие методы обследования могут быть проведены?
С проблемой боли в спине чаще всего обращаются к невропатологу. Он в свою очередь, для уточнения причины боли может направить на МРТ или КТ позвоночника, УЗ-исследование органов брюшной полости, малого таза и сосудов. Круг обследований подбирают индивидуально в каждом случае.
Что нужно делать, если боль в спине не острая, но значительно снижает качество жизни, беспокоит длительное время?
Первое — выяснить причину, обратившись к врачу. Обычно мы назначаем комплексное лечение: НПВС (обезболивающие препараты), миорелаксанты и препараты, улучшающие тканевой метаболизм и восстанавливающие нервную оболочку: например Келтикан® комплекс одной капсуле в день в течении 20 дней.
И не медикаментозная терапия: массаж, мануальная терапия, иглотерапия, физиопроцедуры.
Ну и самое основное — лечебная гимнастика, плавание, йога.
Как предупредить боль в спине?
Перед планируемыми физическими нагрузками обязательно делайте разминку для разогрева мышц спины.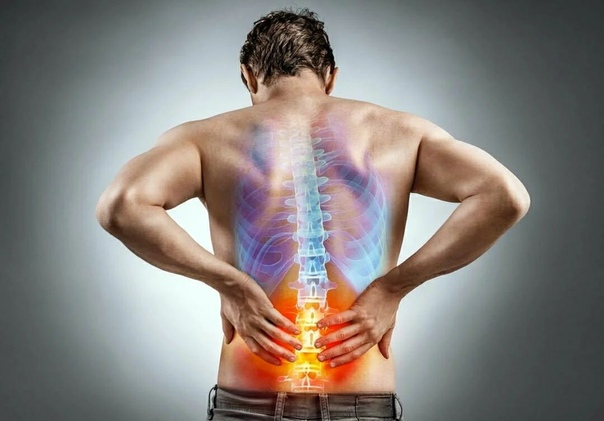
Надевайте поддерживающий пояс перед поднятием тяжестей и шерстяной согревающий корсет при работе в холодное время.
Правильно организуйте свое рабочее место, если вы работаете в офисе. Каждые 40-45 минут делайте 5-10 минутные перерывы на разминку мышц, это кстати, улучшает и когнитивные функции тоже. Правильно организуйте свое рабочее место.
«Следите за состоянием своего здоровья, за осанкой, ведите активный образ жизни.
Да и вообще, помните, что тренированное тело труднее повредить», — отметила в заключении Айгуль Кудайбергенова.
Партнер проекта ТОО «Такеда Казахстан» с продуктом Келтикан® Комплекс
Оригинал статьи: https://www.nur.kz/1746439-kazahstancam-rasskazali-cto-znacit-sorvat-spinu-i-kak-eto-lecit.html
симптомы проявления, что делать, как лечить в домашних условиях
Неправильное движение, чрезмерные физические нагрузки или подъем большого груза может обернуться невыносимой болью в спине. Подобное явление называется срывом поясничного отдела позвоночного столба. При этом становится не только сложно выполнять даже элементарные задачи — дискомфорт дает о себе знать и в сидячем или лежачем положении. Каждый человек может столкнуться с тем, что он надорвал спину. Что делать в домашних условиях, чтобы облегчить болевой синдром? Давайте постараемся разобраться в том, какие медикаментозные и народные методы лечения существуют.
Общая информация
Прежде всего давайте разберемся в том, что значит понятие «надорвал спину» с медицинской точки зрения. Как правило, причина подобного состояния заключается в слишком больших физических нагрузках на позвоночник. Если произошел срыв, то человек мгновенно испытывает острую боль, которая может локализоваться в поясничном отделе или распространяться по всей спине. Это обусловлено тем, что в момент надрыва происходит разрыв мышечной ткани. При этом смещения позвоночных дисков или каких-либо других его травм не происходит.
При этом смещения позвоночных дисков или каких-либо других его травм не происходит.
Патология развивается из-за того, что мышечный корсет, отвечающий за удержание позвоночника в правильном положении, перестает нормально выполнять свои функции. В результате этого даже при малейших физических нагрузках он начинает прогибаться. Травмированные мышечные волокна неспособны вернуть позвоночник в исходное положение, из-за чего хрящи создают давление на нервы, что и вызывает ярко выраженный болевой синдром. Таким образом, если человек надорвал спину в пояснице (что делать — мы подробно рассмотрим далее), то ему становится сложно выполнять привычные повседневные задачи, поскольку физическая нагрузка на позвоночник неравномерна.
Классификация патологии
Если человек надорвал спину, то очень важно определить тип полученной травмы, поскольку от этого зависят и методы терапии. Как уже было сказано выше, в основе срыва поясничного отдела лежит растяжение мышечных волокон, однако оно может быть различным.
В современной медицине есть следующая классификация:
- растяжение мышц;
- разрыв связок;
- поражение межпозвоночных дисков;
- протрузия;
- деформация фиброзно-хрящевых образований;
- позвоночная грыжа;
- нестабильность позвонков.
Если человек надорвал спину, что делать в этом случае? Однозначно ответить на этот вопрос невозможно, поскольку конкретные действия зависят от типа полученной травмы. В каждом определенном случае, упомянутом выше, требуется особое лечение, поэтому первым делом рекомендуется обратиться к врачу для постановки точного диагноза. Только на основании результатов рентгенографии доктор сможет подобрать подходящую программу терапии.
Типы болевого синдрома
Если взрослый или ребенок надорвал спину, симптомы могут быть различными. Степень и интенсивность их проявления зависит от тяжести и типа растяжения мышечных волокон.
При этом дискомфорт может быть следующих видов:
- Мышечный.
 Симптоматика локализуется в области непосредственного разрыва мышечной ткани.
Симптоматика локализуется в области непосредственного разрыва мышечной ткани. - Позвоночный. Патология возникла в результате воспалительного процесса.
- Дисковый. Боль появляется из-за защемления нервов между межпозвонковыми дисками.
- Нейрогенный. Обусловлен ухудшением проводимости электронных импульсов по нейронным отросткам.
Каждая разновидность обладает определенными нюансами и различной интенсивностью клинических проявлений.
Основные причины развития патологии
Каждый человек, который надорвал спину, интересуется вопросом о том, почему подобное происходит.
Среди наиболее распространенных факторов профилированные специалисты выделяют следующие:
- поднятие слишком больших и тяжелых предметов;
- неправильное перемещение грузов;
- тяжелая физическая работа;
- прыжки;
- сидение в неудобной позе на протяжении длительного времени;
- падения на спину;
- неудачные прыжки;
- занятия определенными видами спорта, сопряженными с большой вероятностью травматизма;
- неосторожные повороты корпусом или наклоны.
Это основные причины, которые чаще всего приводят к растяжению мышц поясничного отдела. Однако причины могут быть самыми разными. Здесь все зависит от каждого конкретного случая.
Провоцирующие факторы
Очень распространенным является проблема, с которой сталкиваются многие пациенты: «Надорвал спину. Что делать?»
Далее в этой статье будут подробно рассмотрены медикаментозные и традиционные способы лечения, а пока перечислим основные причины, которые значительно повышают риск травматизма и растяжения мышечной ткани поясничного отдела. Это очень важно, поскольку с подобной патологией сталкиваются не только люди, которые занимаются спортом или работают в тяжелых физических условиях, но и обычные менеджеры, проводящие весь день за компьютером.
Вероятность надрыва повышают следующие факторы:
- Индивидуальные особенности организма.
 Некоторые люди больше других подвержены травматизму, поэтому они чаще сталкиваются с растяжениями. Как правило, в повышенной группе риска находятся подростки и взрослые, у которых плохо развит мышечный корсет.
Некоторые люди больше других подвержены травматизму, поэтому они чаще сталкиваются с растяжениями. Как правило, в повышенной группе риска находятся подростки и взрослые, у которых плохо развит мышечный корсет. - Наличие заболеваний позвоночного столба. При искривлении, протрузии, грыже и прочих недугах вероятность развития сопутствующих патологий весьма высока.
- Резкость движений. Именно из-за них в большинстве случаев и происходят растяжения связок и другие типы травм. Они могут быть связаны с бытовыми условиями, ДТП или обычной уличной потасовкой.
- Сезонность. Как показывает медицинская статистика, больше всего обращений к врачам с проблемой, что человек надорвал спину, поступает в холодное время года. Это обусловлено тем, что при выполнении любых физических нагрузок мышцы нормально не разогреваются.
- Неврологические заболевания.
- Постоянное пребывание в стрессовом состоянии.
- Различные недуги, протекающие в острой или хронической форме.
- Малоподвижный образ жизни.
Все вышеперечисленные факторы многократно повышают риск растяжения и надрыва мышечной ткани в области поясничного отдела позвоночного столба, поэтому если вы сопряжены хотя бы с некоторыми из них, то постарайтесь пересмотреть свою жизнь и устранить их. А если все-таки вы получили травму, то в этом случае рекомендуется как можно скорее начинать лечение надорванной спины, поскольку самостоятельно патология будет проходить очень долго. Помимо этого, при отсутствии надлежащей терапии высока вероятность развития различных серьезных осложнений.
Кто находится в повышенной группе риска?
Наверное, не найти такого человека, который хотя бы раз в жизни не сталкивался с растяжением спины. При этом не имеют совершенно никакого значения пол, возрастная категория и род деятельности. Но одни люди сталкиваются с данной патологией регулярно, а другие практически никогда не страдают от нее.
Как отмечают доктора, повышенному риску подвержены следующие категории граждан:
- девушки и женщины любого возраста;
- старики;
- люди, страдающие от ожирения;
- курильщики, алкоголики и наркоманы.

Если вы хотите минимизировать вероятность растяжения мышц позвоночного столба, то рекомендуется придерживаться здорового образа жизни, отказаться от любых вредных привычек, а также стараться заниматься каким-либо спортом или хотя бы делать зарядку по утрам.
Клинические проявления
Сразу стоит отметить, что у каждого человека растяжение или разрыв связок поясничного отдела может проявляться неодинаково. На интенсивность и выраженность проявлений влияет степень полученной травмы, а также наличие сопутствующих заболеваний.
Если человек надорвал спину, симптомы и у мужчин, и у женщин всегда одинаковы. Самостоятельно диагностировать патологию можно по следующим признакам:
- Острая пронзающая боль в поясничном отделе. Возникает непосредственно в момент надрыва спины и проявляется при любых физических нагрузках или движениях.
- Гематомы и отеки в области повреждения.
- Сильное непроизвольное напряжение мышц, которые невозможно расслабить.
- Онемение и покалывание в пояснице.
- Заметное выпирание позвонков, которое легко прощупывается при пальпации.
- Ограниченность в движениях.
- Ухудшение рефлекторной деятельности.
- Ощущение слабости в нижних конечностях.
Помимо всего вышеперечисленного, в некоторых случаях у человека могут наблюдаться приступы тошноты и рвотные позывы.
Основные методы диагностики
Если женщина надорвала спину от тяжести, как, в принципе, и мужчина, то нужно сразу обратиться в больницу для прохождения обследования. Подобными вопросами занимается вертебролог, но если его не окажется в вашей больнице, то можно записаться на прием к травматологу. Доктор проведет осмотр и отправит на общий анализ крови.
Помимо этого, при необходимости могут быть назначены следующие лабораторные исследования:
- рентген;
- МРТ;
- миелография;
- компьютерная томография;
- УЗИ;
- термография.
Только после того как результаты анализов будут у врача на руках, он сможет определить реальное состояние здоровья пациента и степень тяжести травмы, а также подобрать наиболее подходящую программу терапии.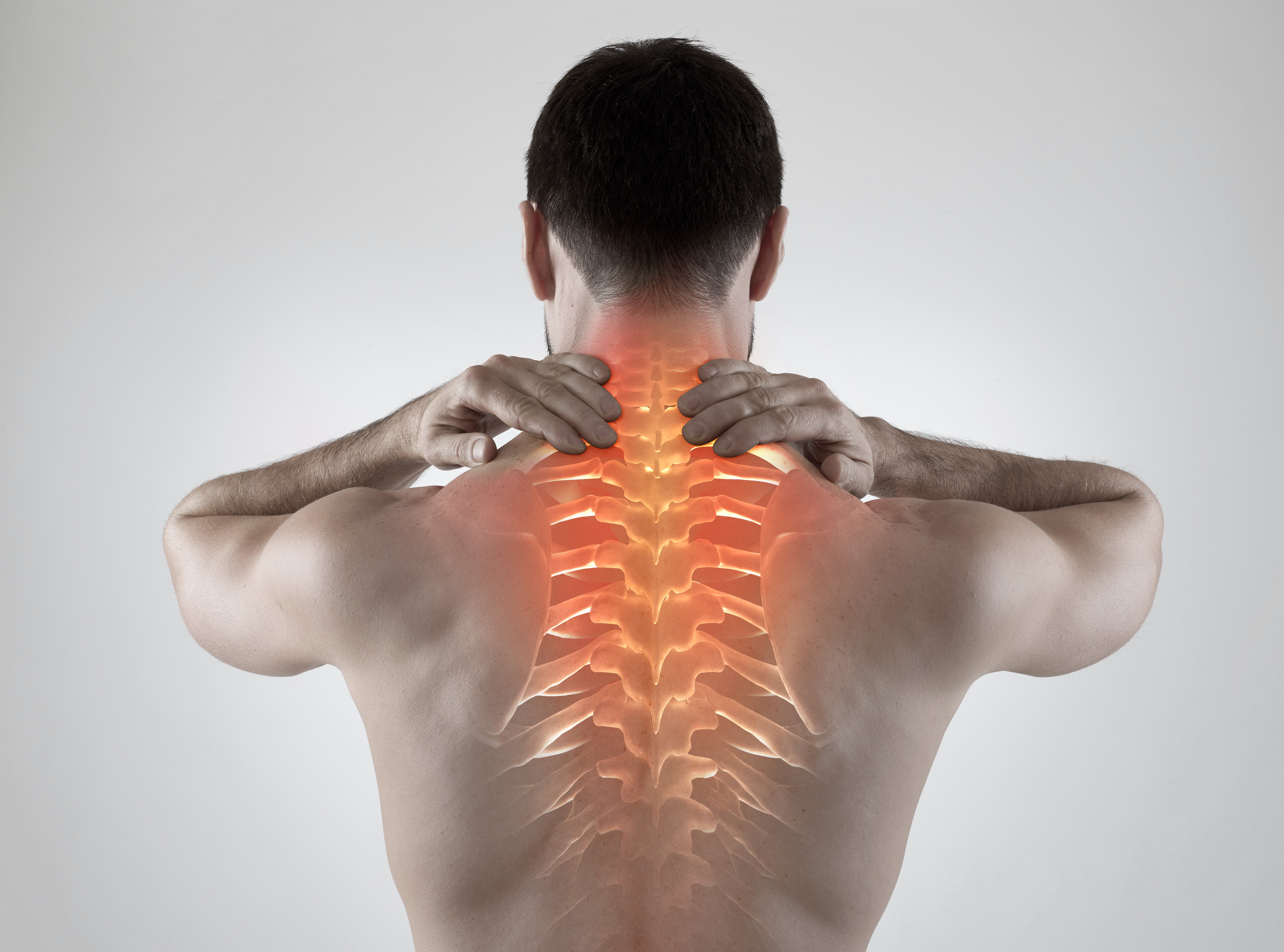
Первые действия при растяжении
Многих женщин (мужчины менее подвержены травматизму ввиду своих более высоких физических характеристик) интересует вопрос: «Надорвала спину от тяжести. Что делать?» Несомненно, лучшим решением будет обратиться в больницу, однако не всегда для этого есть возможность в конкретный момент времени. Поэтому представительницы прекрасного пола должны иметь представление об основах оказания первой помощи.
Если вы или кто-то из ваших близких подняли большую тяжесть или как-то неправильно повернулись, в результате чего возникла сильная боль в спине, то следует предпринять следующие действия:
- Пострадавшего нужно положить в вертикальное положение на жесткую поверхность, ограничив его подвижность.
- Под поясницу можно подложить не слишком мягкую подушку (при условии, что при этом нет дискомфорта).
- Отвезти больного в больницу или вызвать неотложную скорую помощь, если самостоятельно передвигаться человек не может.
- Категорически запрещается давать какие-либо медикаментозные препараты без предварительной консультации с доктором.
- По возможности нужно приложить к поврежденному участку тела холодный компресс, который позволит снизить болевой синдром.
- Наложить на поясницу тугую повязку, чтобы снизить нагрузку на позвоночник.
Если человек надорвал спину, как лечить его, подробно будет рассказано далее, но оптимальный вариант — это обратиться к доктору. Иногда можно попытаться справиться с патологией самостоятельно при помощи традиционной медицины.
Медикаментозное лечение
Позвоночник — это основа человеческого организма, поскольку через него проходит основная часть нервов. Поэтому с любыми травмами спины лучше обращаться к специалисту. При этом лучше не затягивать с визитом, поскольку любое промедление может быть чревато серьезными последствиями.
Как правило, курс терапии длится не более одного месяца, а основан он на использовании лекарственных средств.
Чаще всего врачи назначают своим пациентам следующие препараты:
- Анальгетики — для устранения болевого синдрома. Лучше всего применять в виде инъекций, поскольку они обладают лучшим действием.
- Противовоспалительные — позволяют не только снять отечность, но и сделать симптоматику менее выраженной.
- Миорелаксанты — позволяют снять напряженность мышечных волокон.
- Если человек надорвал спину, мазь — это один из основных типов медикаментозных препаратов, которые используются для лечения патологии. Растирать им поясницу следует начинать приблизительно на третьи сутки после получения травмы. Многими врачами рекомендованы такие средства, как «Фастум гель», «Меновазин» и «Диклофенак».
- Хондропротекторы — активизируют и ускоряют регенеративные процессы, поэтому порванные мышечные волокна быстрее срастаются.
- Витаминные комплексы — необходимы для поддержания организма и восполнения в нем запаса витаминов, минералов и питательных веществ.
Если разрыв очень сильный и обычные обезболивающие не помогают, назначаются лидокаиновые блокады. Особенно это касается тех случаев, когда представительница прекрасного пола надорвала спину. Симптомы у женщин вследствие анатомических и физиологических особенностей всегда более интенсивны и ярко выражены, и обычные анальгетики очень часто оказываются неэффективны.
Медикаментозное лечение также совмещается с курсом физиотерапевтических процедур.
Лучшими среди них считаются следующие:
- массаж;
- лечебная гимнастика;
- прогревание;
- электрофорез;
- УВТ;
- лазеротерапия;
- акупунктура;
- мануальная терапия.
В очень тяжелых случаях, когда обычное лечение не приносит ожидаемого результата, может потребоваться хирургическая операция. Однако, как показывает медицинская практика, подобные радикальные методы требуются лишь в единичных случаях.
Нетрадиционная медицина
Люди получали травмы спины всегда, а особенно часто это встречалось в Средневековье, когда были очень сложные физические условия жизни. Поэтому народные целители открыли множество эффективных методов и рецептов, помогающих при растяжении или разрыве мышц поясничного отдела.
Поэтому народные целители открыли множество эффективных методов и рецептов, помогающих при растяжении или разрыве мышц поясничного отдела.
Вот некоторые очень хорошие способы лечения:
- Смешайте в одной емкости по 1 ч. л. свежего сока алоэ и меда. В другой посудине соедините 100 грамм кембрийской глины с тремя столовыми ложками воды, подогретой до 40 градусов, и хорошенько все размешайте, после чего добавьте содержимое первой емкости. Полученное средство прикладывают к поврежденному участку (на поясницу) трижды в день на протяжении 5-20 дней.
- Мелко нашинкуйте или натрите свежий корень хрена, заверните его в тонкое хлопчатобумажное полотенце и ставьте в виде компрессов на 10-20 минут.
- Смешайте по 100 г соли и горчичного порошка, добавьте к ним немного очищенного керосина и размешайте. Консистенция должна напоминать не слишком жидкую кашицу. Используйте смесь для натирания больного участка спины.
Стоит отметить: если самолечение не будет приносить никакого результата на протяжении длительного периода времени, то в этом случае рекомендуется обратиться к врачу, поскольку некоторые патологии позвоночного столба требуют профессиональной медицинской помощи.
Как уменьшить боль в пояснице, если сорвал спину
Каждый, кто когда-нибудь срывал поясницу, с содроганием вспоминает этот болезненный опыт: позвоночник, словно молнией пронзает вспышка боли и продолжает сверкать каждый раз при малейшем движении. Только и остается, что застыть в позе «зю» и поддаться паническим мыслям о том, что инвалидная коляска это лучшее, что вам светит. Однако, если вы сорвали или потянули спину, не стоит паниковать – рано или поздно вы восстановите свою подвижность, однако то, насколько быстро вы это сделаете, зависит от вас и ваших действий. Эти советы и рекомендации помогут вам уменьшить боль в пояснице и ускорить процесс восстановления спины.
Незамедлительно вызывайте скорую если:
- боль в спине возникла внезапно и без видимых причин;
- боль в пояснице появилась вследствие или после травмы;
- боль в позвоночнике очень сильная, не утихая длиться более 3 дней;
- боль кроме спины отдает еще и в ноги;
- вместе с болью наблюдается нарушение работы мочевого пузыря или кишечника;
- помимо боли наблюдается повышение температуры.

Что происходит со спиной, при срыве поясницы
В обычном состоянии наш позвоночник со всех сторон окружен мышцами – они служат своего рода опорой и амортизаторами для позвонков, чтобы те возвращались на свое место во время сгибания спины. Однако, при определенных действиях мышечные волокна могут надорваться – либо нагрузка чрезмерно большая, либо спинные мышцы слишком слабые или очень уставшие. В результате повреждения мышцы погружаются в состояние спазма – натягиваются как струна и не могут расслабиться. В итоге позвонки не могут вернуться на место и либо смещаются, либо выдавливают наружу межпозвоночные диски, при этом раздражая и защемляя нервный ствол, который пронизывает позвоночник – отсюда боль и нестерпимые муки при малейшем движении.
Что нужно делать в первую очередь, если сорвали спину
1. Не стойте на ногах
Если потянули поясницу, то первое что вам необходимо сделать, это добраться до постели, лечь на спину и постараться не двигаться. По правде говоря, это будет единственное, что вы захотите сделать в этот момент. Какую либо физическую активность нужно свести к минимуму, по меньшей мере, на два дня, вставая с кровати исключительно в крайнем случае.
• Покидая лежбище, старайтесь не задействовать спину. Другими словами не вставайте так, как вы привыкли это делать: вам нужно как бы «скатываться» с кровати, медленно и плавно спустить на пол сначала ноги, а уже потом подымать тело, используя руки – так вы сведете болевые ощущения к минимуму.
2. Холод
Далее, чтобы погасить острую вспышку боли в пояснице, следует приложить к больному месту лед или что-нибудь иное из морозильника, не забыв при этом обернуть источник холода полотенцем. Такая 15 минутная процедура поможет снять мышечный спазм и опухание. Кроме того, благодаря холоду в нервах затрудняется передача болевых импульсов, а значит – боль в спине уменьшится. Периодически повторяйте процедуру в течение двух дней.
Периодически повторяйте процедуру в течение двух дней.
3. Тепло
Только по прошествии двух дней после острого приступа боли, стоит прибегнуть к согревающим процедурам – тепло поможет мышцам расслабиться и отвлечься от боли. Для этой цели можно использовать шерстяной корсет, грелку, специальные мази, перцовые пластыри или теплый шарф, обмотанный вокруг поясницы.
4. Ванна
Хотелось бы отдельно заострить внимание на приеме ванны – это также согревающая процедура, однако во много раз эффективнее перечисленных выше средств. Помимо целебного тепла, вода в ванне способна подарить вашей пояснице ощущение невесомости – погрузившись в воду ваши скованные мышцы, окажутся в совершенном бездействии, так как им больше не нужно поддерживать тело. Эта свобода от гравитации, в совокупности с согревающим эффектом, способна избавить мышечные волокна от спазма уже после первого раза. Во всяком случае, чувствовать себя после этого вы станете значительно лучше, а количество боли уменьшиться в разы, если не после первого раза, то после второго так точно.
• Возможно, вам будет боязно принимать ванну в состоянии, когда каждое движение причиняет вам боль, опасаясь того, что вы не сможете выбраться из ванны обратно. Однако на деле, залезть в воду значительно труднее, чем выбраться из нее, потому как после процедуры ваши мышцы будут, куда в лучшем состоянии, нежели до этого. В любом случае стоит перестраховаться – не запирайте дверь в ванную комнату, чтобы оставалась возможность позвать кого-нибудь на помощь.
5. Растяжка
Чтобы ускорить процесс восстановления, болезненную спину нужно потихоньку растягивать. Для этой цели отлично послужит турник, на котором нужно просто немного повисеть – столько сколько сможете. Если путешествие до ближайшей перекладины слишком большое, можно воспользоваться домашней дверью: для удобства подложите что-нибудь под ладони и повисните на внутреннем крае двери – так будет меньше нагрузки на дверные петли.
• Для растяжки мышц больной спины существует также и специальные упражнения. В сети можно найти множестве видео-инструкций на эту тему. Мы подобрали одно из них, где показаны простые и эффективные упражнения, рассчитанные на тех, кто сорвал поясницу и хочет уменьшить острую боль в спине.
Как восстановить спину после срыва
1. Не залеживайтесь
Если первые два дня спине необходим покой, чтобы мышцы пережили шок от спазма, то в последующие дни нужно уже потихоньку увеличивать свою активность. Это раньше врачи советовали длительный постельный режим, однако последние исследования говорят об обратном – слишком долгий покой не только не помогает больной спине, но может даже усилить болевые ощущения, которые способны обрести хронический вид. Так что если хотите поскорее встать на ноги – легкая физическая нагрузка (прогулки и простые упражнения для спины) должны помочь.
• Конечно, прилечь не возбраняется если вы слишком устали, но через 2-3 часа нужно вставать и немного походить, даже если вам от этого немного больно.
2. Мануальная терапия
Через неделю-две, когда острый болевой период останется позади, можно обратиться за помощью к мануальному терапевту – он сможет исправить те дефекты позвоночника, которые появились после срыва. Отметим, что к выбору мастера нужно подойти серьезно, ведь неопытный специалист может и навредить вашей спине. Пообщайтесь с друзьями и поинтересуйтесь у знакомых – вполне возможно, кто-то подскажет вам, где найти хорошего мануальщика.
• К слову, одним из косвенных признаков хорошего мануального терапевта является его занятость – зачастую, записываясь на прием, вас могут предупредить, что очередь может длиться от 2 до 4 недель.
3. Йога
С восстановлением больной спины отлично справляется йога, точнее комплекс упражнений, рассчитанных специально для позвоночника. По сути, большинство основных телодвижений не сильно отличаются от лечебной гимнастики, разработанной медиками. Так что подобные упражнения будут эффективны как для поклонников восточной культуры, так и приверженцев научной медицины. Главное – заниматься ежедневно и усердно. Мы подобрали для вас один из самых эффективных, по нашему мнению, видео-урок по лечебной йоге для спины, которое вы сможете просмотреть перейдя по этой ссылке (автор видео в настройках запретил публиковать его на сторонних ресурса, поэтому придется смотреть непосредственно в ютубе). Будьте здоровы.
По сути, большинство основных телодвижений не сильно отличаются от лечебной гимнастики, разработанной медиками. Так что подобные упражнения будут эффективны как для поклонников восточной культуры, так и приверженцев научной медицины. Главное – заниматься ежедневно и усердно. Мы подобрали для вас один из самых эффективных, по нашему мнению, видео-урок по лечебной йоге для спины, которое вы сможете просмотреть перейдя по этой ссылке (автор видео в настройках запретил публиковать его на сторонних ресурса, поэтому придется смотреть непосредственно в ютубе). Будьте здоровы.
Как вылечить сорванную спину?! — экспертное мнение Доктора Игнатьева Г.В.
Геннадий Васильевич, что это значит – сорвать спину?
Геннадий Васильевич, что это значит – сорвать спину?
В народе под выражением «сорвать спину» — понимают резкую сильнейшую болезненность в спине, возникающую при попытке чрезмерного физического усилия, например, поднятии тяжести. Нередко спину можно сорвать при, казалось бы, незначительной нагрузке. В любом случае состояние позвоночника играет решающую роль в возникновении этого симптомокомплекса. Это может быть слишком слабый мышечный каркас спины или постоянная микротравматизация от регулярных больших нагрузок. Кроме того, сорванная при физическом усилии спина является следствием травм позвоночника в прошлом, его дегенеративных изменений из-за нарушений обмена веществ, гормонального фона, склеротических возрастных процессов и т.д.
Как долго длится боль при сорванной спине?
Все зависит от подхода больного к своему здоровью. Если оставить все, как есть, то боль может преследовать человека всю жизнь, то усиливаясь при нагрузках, то затихая в покое. Нередко боль может иметь настолько интенсивный характер, что не позволяет больному совершать вообще какие-либо усилия. Конечно, в этом случае больной вынужден обратиться за профессиональной помощью.
А если не предпринимать какие-либо меры, пройдет ли боль сама по себе?
В любом случае, сорванная спина требует серьезного отношения. Сама по себе боль, конечно, не пройдет. Необходим длительный курс лечения в специализированной клинике по проблемам позвоночника. Но перед началом терапии важно выяснить причину патологии.
Сама по себе боль, конечно, не пройдет. Необходим длительный курс лечения в специализированной клинике по проблемам позвоночника. Но перед началом терапии важно выяснить причину патологии.
Спасибо Геннадий Васильевич! Скажите пожалуйста, каков механизм возникновения боли при сорванной спине?
В первую очередь, это сильнейший мышечный спазм, который может иметь первичное значение, а может маскировать еще более серьезные проблемы. Ведь защитный мышечный спазм может появиться в ответ на грыжевое выпячивание межпозвонкового диска или смещение тел позвонков, растяжение связочно-сухожильного аппарата. Источник боли подлежит выявлению, иначе трудно будет назначить адекватное лечение. Именно поэтому больным назначаются высокоинформативные диагностические мероприятия, например, магнитно-резонансное сканирование позвоночника.
Какие лечебные мероприятия предпринимаются при сорванной спине, какие отзывы о Клинике доктора Игнатьева!?
Сильная боль требует облегчения, поэтому первые усилия врачей всегда направлены на снятие болевого синдрома. В классической медицине для этого больному назначается введение анальгетиков, миорелаксантов, противовоспалительных препаратов. В клинике Игнатьева первый сеанс мануальной терапии поможет расслабить мышечный блок, снизить степень реактивного воспалительного отека, освободить от компрессии нервные окончания. Очень эффективна в отношении снятия боли иглорефлексотерапия. В нашей клинике проводится также акупрессура по методике Г.В. Игнатьева – очень действенная процедура, особенно в руках опытных специалистов. В дальнейшем, после купирования острой симптоматики, можно предпринять курс физиотерапии, лечебной гимнастики. Постепенно повышая нагрузки, необходимо укрепить мышцы спины, чтобы в дальнейшем сорванная спина больше не беспокоила пациента. Если мы беремся за лечение, то отзывы хорошие.
Можно ли сорвать спину повторно?
Это случается довольно часто. Если не следовать предписаниям врача, не следить за состоянием позвоночника и мышц спины, позволять себе чрезмерные нагрузки, особенно статического характера, то более чем вероятно, что боль в спине вернется вновь. Но, как правило, однажды испытав всю тяжесть этого состояния, больные стараются предупредить его возобновление. Чтобы быть уверенным наверняка, лучше не терять связи с лечащим вертебрологом, периодически посещать его кабинет, производить осмотр, а при необходимости – более глубокое исследование состояния позвоночника. Контроль опытного мануального терапевта, профилактические процедуры, строгое следование врачебным инструкциям, умеренные физические нагрузки и тренировки – все эти несложные правила следует соблюдать до конца жизни.
Если не следовать предписаниям врача, не следить за состоянием позвоночника и мышц спины, позволять себе чрезмерные нагрузки, особенно статического характера, то более чем вероятно, что боль в спине вернется вновь. Но, как правило, однажды испытав всю тяжесть этого состояния, больные стараются предупредить его возобновление. Чтобы быть уверенным наверняка, лучше не терять связи с лечащим вертебрологом, периодически посещать его кабинет, производить осмотр, а при необходимости – более глубокое исследование состояния позвоночника. Контроль опытного мануального терапевта, профилактические процедуры, строгое следование врачебным инструкциям, умеренные физические нагрузки и тренировки – все эти несложные правила следует соблюдать до конца жизни.
На вопросы отвечал эксперт — Доктор Игнатьев Геннадий Васильевич. Особая благодарность за уделенное время! Оставить отзывы, продолжить обсуждение можно на форуме Клиники Игнатьева.
Навигация по записям
Растяжение мышц нижней части спины: симптомы, лечение и восстановление
Растяжение мышц или растяжение — обычное явление в нижней части спины, поскольку эта область поддерживает вес верхней части тела.
Любой может получить растяжение поясницы или поясницы, которое может быть очень болезненным и затруднять нормальное движение.
В этой статье мы обсуждаем симптомы и причины растяжения мышцы в нижней части спины и объясняем, какие варианты лечения доступны.
Если человек скручивает или растягивает мышцу в пояснице в результате внезапного движения или травмы, он может почувствовать хлопок или разрыв.
Симптомы вытянутой нижней части спины включают:
- потеря функции и ограничение движения
- трудности при ходьбе, наклонах или стоянии прямо
- опухоль и синяки
- мышечные спазмы или спазмы
- внезапная боль в нижней части спины
Чрезмерное растяжение или разрыв связок, которые представляют собой полосы ткани, удерживающие позвонки на месте, могут вызвать растяжение связок. Деформация — это разрыв либо самой мышцы, либо одного из сухожилий, которые прикрепляют мышцы к позвоночнику.
Деформация — это разрыв либо самой мышцы, либо одного из сухожилий, которые прикрепляют мышцы к позвоночнику.
Растяжения возникают, когда человек растягивает мышцы или мышечные волокна за пределы их нормального диапазона движений.
Причины могут включать:
- скручивание
- перенапряжение
- подъем тяжелых предметов
- виды спорта, требующие толкания и тяги, такие как футбол или футбол
К другим факторам риска относятся:
- избыточный вес или ожирение
- сгибание нижняя часть спины чрезмерно
- слабая спина или мышцы живота
- плохая осанка
- напряженные подколенные сухожилия
Любой, кто напрягает мышцу нижней части спины, должен отдыхать, чтобы избежать дальнейшего повреждения.Однако они не должны полностью прекращать движение. Мягкие движения, не вызывающие боли, могут ускорить процесс заживления.
Пакеты со льдом и противовоспалительные препараты могут помочь уменьшить отек и боль. Врач также может назначить миорелаксанты.
Согласно Johns Hopkins Medicine, после того, как человек потянул поясницу, он должен:
- прикладывать пакет со льдом в течение первых нескольких дней на 15–20 минут несколько раз в день, чтобы уменьшить опухоль.
- переключиться на через несколько дней нагрейте компресс, используя его в течение 15 минут, чтобы уменьшить боль.
- Примите аспирин или ибупрофен, чтобы облегчить боль и отек.
Упражнения
Следующие упражнения также могут помочь.
Однако важно избегать движения дальше, чем это удобно, и прекращать упражнение, если оно оказывает давление на любую другую часть тела.
Растяжка от низа до пяток
- Встаньте на четвереньки, расположив колени под бедрами, а руки под плечами.
- Держите спину и шею прямо и слегка согните в локтях.
- Медленно переместите ягодицы к пяткам.
- Удерживая растяжку, сделайте один глубокий вдох и выдох, а затем вернитесь в исходное положение.

- Повторить 8–10 раз.
Наклоны таза
- Лягте на спину, подложив под голову плоскую подушку.
- Согните колени, держа ступни прямо на ширине плеч.
- Держите верхнюю часть тела расслабленной, подбородок втянут.
- Медленно прижмите нижнюю часть спины к полу и поднимите копчик.
- Медленно выполните обратное движение, наклоняя таз к пяткам.
- Повторить 10–15 раз.
Разгибание спины
- Лягте на перед, грудной клеткой на пол, принимая вес тела на предплечья.
- Медленно надавите на предплечья, чтобы оторвать от пола грудь, а затем живот. Держите бедра и таз на полу.
- Расслабьте спину и используйте руки для толчков.
- Держитесь вверху 5–10 секунд, а затем вернитесь в исходное положение.
- Повторить 8–10 раз.
Если боль не уменьшилась в течение 1-2 недель, человеку следует обратиться к врачу.
В некоторых случаях человеку может потребоваться обратиться в отделение неотложной помощи или позвонить по номеру 911.Важно обратиться за медицинской помощью, если:
- человек слышит трещину при получении травмы
- травмированная часть спины онемела, обесцвечена или холодна на ощупь
- температура 101 ° F (38,3 ° C) сопровождает боль
- человек потерял контроль над мочевым пузырем или кишечником
- человек не может стоять
- мочеиспускание болезненное или с кровянистой мочой
- сильная боль внизу живота
Самый нижний отдел спины Растяжения и растяжения должны восстановиться через 2 недели, а по данным Американской ассоциации неврологических хирургов (AANS), более 90% людей полностью выздоравливают за 1 месяц.
Человеку следует избегать интенсивных упражнений в течение 8 недель, чтобы снизить риск дальнейшего повреждения спины.
Чтобы не перегружать спину, человек должен:
- растягиваться перед тренировкой
- избегать сутулости или сутулости
- носить удобную обувь на низком каблуке
- поддерживать умеренный вес
- сидеть в кресле с поясницей поддержка
Следующие советы также могут быть полезны:
Осторожно поднимайте предметы
Человек может помочь избежать напряжения мышц нижней части спины, если будет осторожно поднимать тяжелые предметы.
Для безопасного подъема предметов человек должен:
- Держать предмет ближе к талии: Такое расположение может уменьшить давление на спину.
- Сохраняйте устойчивое положение: Если держать ступни врозь, одна нога немного впереди, это помогает сохранять равновесие.
- Избегайте сгибания спины при подъеме: Человек не должен сгибать спину при подъеме предметов.
- Избегайте скручивания: Человек должен избегать скручивания спины при подъеме тяжелых предметов.
Практика йоги
Йога также может помочь облегчить боль и укрепить спину. Согласно систематическому обзору 2016 года, йога может быть эффективным вариантом лечения хронической боли в пояснице.
Укрепляя спину и повышая гибкость, эта практика может помочь предотвратить растяжение мышц нижней части спины.
Человек может попробовать следующие упражнения йоги:
Врач, скорее всего, проведет медицинский осмотр, чтобы диагностировать растяжение поясницы.
Если им необходимо провести дополнительные тесты для выяснения причины растяжения поясницы, врач может запросить:
Они могут также назначить электромиограмму для исследования функции мышц и нервов или радионуклидное сканирование костей, чтобы посмотреть на кровоток в кость, а также активность клеток.
Растянутая мышца в пояснице может быть болезненной. Однако при правильном лечении в домашних условиях большинство штаммов выздоравливают через несколько недель.
Человек должен обратиться к врачу, если он услышит треск во время травмы, или если после этого у него поднимется температура или возникнет недержание мочи.
Такие факторы, как лишний вес и слабые мышцы, могут повысить вероятность растяжения или растяжения связок. Перед выполнением упражнений важно осторожно поднимать тяжелые предметы и разминаться.
Что делать с разорванным или сломанным ногтем на ноге
Сломанные ногти на ногах — обычное дело. Это может произойти, когда вы случайно укусите палец на ноге или уроните на ногу что-то тяжелое.
Как с этим обращаться, зависит от того, сколько оторвано и где еще прикреплено, если вообще.Своевременное правильное лечение может помочь вашему ногтю нормально отрасти. Что делать?
Если больно, опустите палец ноги в холодную воду на 20 минут.
Обрежьте свободную часть, чтобы она не зацепилась за одежду, ковровое покрытие или что-либо еще и не порвала. Воспользуйтесь чистыми ножницами или кусачками для ногтей и надрежьте по линии разрыва, чтобы получился ровный край. Если ноготь потрескался из стороны в сторону — не оставив неровных краев — можно пропустить стрижку.
Продолжение
Защищайте любую открытую часть ногтевого ложа в течение 7–10 дней, пока эта кожа не затвердеет и не перестанет быть чувствительной.Нанесите на пораженный участок мазь с антибиотиком и наложите антипригарную повязку. Меняйте повязку каждый день и всякий раз, когда она намокает. (Если какая-либо часть застряла, смочите ее под теплой проточной водой, пока она не соскользнет.)
В течение первых двух дней облегчите боль и отек, подперев стопу. Используйте подушки так, чтобы они были выше уровня вашего сердца. При необходимости прикладывайте пакет со льдом, завернутый в тонкое полотенце, не более чем на 20 минут каждые 3–6 часов.
Также должно помочь обычное безрецептурное обезболивающее.НПВП, такие как ибупрофен или напроксен, также могут уменьшить отек.
Носите хорошо сидящие сандалии, если обувь с закрытым носком ушиблена.
Получите медицинскую помощь
Если вам неудобно ухаживать за ногтем самостоятельно или вы думаете, что повреждение серьезное, позвоните своему врачу или ортопеду. Обратитесь в центр неотложной помощи или в отделение неотложной помощи, если:
- Разрыв слишком глубоко опущен, и вы не можете его обрезать.
- Основание или стороны ногтя отрываются или уже отделились от ногтевого ложа или ногтевых складок.
- Ноготь на ноге оторван. (Ногтевое ложе может выглядеть жемчужным, как будто гвоздь все еще на месте, даже если он полностью отключен.) Возьмите гвоздь с собой.
- У вас глубокий разрез, который может потребовать стежков.
- У вас сильная боль или отек. Ваш палец ноги может пульсировать или чувствовать напряжение.
- Носок искривлен или покороблен.
- Вы видите скопление крови под 1/4 или более оставшегося ногтя.
Продолжение
Врач может обезболить пораженную область, остановить кровотечение и обработать ноготь.Это может включать очистку, обрезку и установку ногтя на место, если он отсоединен, но находится в хорошем состоянии. Ваш ноготь, или искусственный, защитит ногтевое ложе, и это удобнее, чем повязка.
Продолжение
Другой способ, который может сделать ваш врач, — это снизить давление из-за скопления крови под ногтем. Чтобы избежать заражения, вам могут назначить антибиотики и, возможно, сделать прививку от столбняка.
Возможно, вам понадобится рентген. Если вы сломали кость в пальце ноги, они могут прикрепить ее к следующему пальцу для поддержки, пока он заживет.
Чего нельзя делать
Если ноготь частично отслоился, не отрывайте остальную часть. Обратитесь к врачу.
Не оборачивайте открытое ногтевое ложе простой марлей или обычным лейкопластырем. Они прилипнут, и позже будет сложно и болезненно сменить повязку.
Постарайтесь не суетиться с этим. Не ковыряйте старый (или заменяющий) гвоздь, когда появляется новый, если он есть. Новый ноготь может полностью отрасти через год или больше, и он может деформироваться.
Когда звонить своему врачу
Будьте внимательны к любым признакам инфекции, особенно если у вас диабет или другое заболевание, вызывающее медленное заживление:
- Боль усиливается или длится более пары дней
- Лихорадка
- Гной
- Кровотечение
- Еще больше покраснения или припухлости вокруг пальца ноги или распространяется на стопу
Предотвратить сломанные ногти на ногах
Длинный ноготь на ноге или шероховатый край могут зацепиться за угол двери или толстый ковер, поэтому держите ногти обрезаны прямо поперек.
Постоянное давление, например, трение пальцем ноги о внутреннюю часть обуви, может привести к отслоению ногтя на пальце ноги. Если у вас есть проблемы с ногами, регулярно посещайте ортопеда.
Грибковая инфекция, аллергия на ингредиенты продукта для ногтей, псориаз и заболевания, вызывающие нарушение кровообращения, такие как болезнь Рейно, могут привести к отламыванию или крошению ногтей на ногах. Следуйте инструкциям врача, чтобы справиться с этими проблемами и снизить вероятность возникновения связанных проблем.
Как правильно ухаживать за разрывом кожи
Опубликовано 12:03 а.м. ET 25 мая 2015 г.
Поскольку кожа вокруг раны хрупкая и тонкая, избегайте использования каких-либо лент или клея. Чтобы прикрепить повязку, используйте марлевую повязку. (Фото: Getty Images / iStockphoto)
Разрывы кожи возникают, когда внешний слой кожи частично или полностью отделяется от нижнего слоя. Это может произойти при малейшем истирании, царапине или порезе ручкой кошелька, браслетом, сумкой для покупок, дверным замком или кустами во дворе. Один из самых распространенных нарушителей — это парковочный бампер.Люди выходят из машины, идут с друзьями в ресторан и проезжают мимо бетонных бамперов. Они могут быть даже окрашены в ярко-желтый цвет, но поскольку цементные бамперы обычно всего четыре дюйма в высоту, они находятся вне поля зрения.
Если вы получили разрыв кожи, первым делом нужно надавить, чтобы остановить кровотечение. Затем необходимо обильно промыть рану простой водопроводной водой. Вам не нужен перекись водорода, спирт или отбеливатель.Эти жидкости очень вредны или едки для кожи. Достаточно просто использовать жидкое мыло, чтобы взбить пену, и тщательно промыть кожу.
Если кожный лоскут оторван, можно использовать Бацитрацин или Аквафор и антипригарную повязку. Неоспорин часто вызывает аллергию, поэтому я не рекомендую его использовать. Если кожный разрыв большой и имеется лоскут, врач может иногда вернуть лоскут на место, по крайней мере частично. Сам клапан сжимается, когда его разрывают, поэтому он всегда будет выглядеть меньше.Иногда лоскут будет жизнеспособным — это означает, что в лоскуте достаточно капилляров, чтобы прилипнуть к поверхности кожи. Это может стать своего рода трансплантатом для защиты кожи. Когда травма возникает впервые, невозможно определить жизнеспособность лоскута. Как поставщик, я всегда предполагаю, что это так, и буду относиться к этому соответственно, пока не выясню это в течение следующих недель или двух.
Обычно после тщательного промывания раны я использую антипригарную повязку. Обычный похож на Telfa.В некоторых из самых изысканных продуктов будет вазелин (например, вазелиновая марля или Adaptic). Удерживание бацитрацина на ране предотвратит прилипание повязки. Другой продукт, который иногда используется, — это рецептурный крем или мазь под названием мупироцин. Это охватывает широкий спектр бактерий, и мазь доступна в виде дженерика.
Поскольку кожа вокруг раны очень хрупкая и тонкая, рекомендуется избегать использования каких-либо лент или клея. Для прикрепления повязки используем марлевую повязку (типа Kerlix).Мы также используем эластичную сетку разных размеров, подходящую для конечностей. В домашних условиях проще всего использовать длинный носок со срезанной ступней. Это будет отлично удерживать повязку на месте. Его можно мыть и использовать повторно.
Если лента или повязка приклеиваются к коже, очень важно, чтобы ленту нельзя было просто оторвать. Самый простой способ снять повязку, не повреждая кожу и не оставляя синяков, — смочить ее водой и нанести любой лосьон или крем, чтобы клей высвободился.Никогда не снимайте повязку! Если повязка прилипла, примите душ и дайте воде ее ослабить. Выйдя из душа, умойтесь мягким мылом (например, Cetaphil), высушите полотенцем и снова наложите повязку.
В любое время, когда вас беспокоит дренаж, покраснение, отек или отсутствие заживления раны, всегда консультируйтесь со своим врачом или специалистом по уходу за раной.
Кэтлин Махан, ARNP, MSN, WCC, является дипломированной практикующей медсестрой с повышенным уровнем первичной медицинской помощи в Юго-Западной Флориде в офисе семейной и внутренней медицины Форт-Майерс по адресу 7381 College Parkway (239-482-1010).
Прочтите или поделитесь этой историей: https://www.news-press.com/story/life/wellness/2015/05/25/properly-care-skin-tear/27789667/
Информационный бюллетень о боли в пояснице
Если у вас были боли в пояснице, вы не одиноки. Боль в спине — одна из наиболее частых причин, по которым люди обращаются к врачу или пропускают рабочие дни. Даже у детей школьного возраста могут быть боли в спине.
Боль в спине может варьироваться по интенсивности от тупой постоянной боли до внезапной, острой или стреляющей боли. Это может начаться внезапно в результате несчастного случая или при поднятии чего-либо тяжелого, или же может развиваться со временем, когда мы стареем.Слишком мало упражнений и последующие интенсивные тренировки также могут вызвать боль в спине.
Боли в спине бывают двух типов:
- Острая или кратковременная боль в спине длится от нескольких дней до нескольких недель. Боль в пояснице чаще всего бывает острой. Обычно она проходит сама по себе в течение нескольких дней при самостоятельном уходе, без остаточной потери функции. В некоторых случаях для исчезновения симптомов требуется несколько месяцев.
- Хроническая боль в спине определяется как боль, которая продолжается в течение 12 недель или дольше, даже после лечения первоначальной травмы или основной причины острой боли в пояснице.Около 20 процентов людей, страдающих острой болью в пояснице, через год развивают хроническую боль в пояснице со стойкими симптомами. Даже если боль сохраняется, это не всегда означает, что есть серьезная с медицинской точки зрения основная причина или та, которую можно легко идентифицировать и лечить. В некоторых случаях лечение успешно снимает хроническую боль в пояснице, но в других случаях боль продолжается, несмотря на медикаментозное и хирургическое лечение.
верхняя
Какие структуры составляют спину?
Нижняя часть спины, где чаще всего возникают боли в спине, включает пять позвонков (называемых L1-L5) в поясничной области, которые поддерживают большую часть веса верхней части тела.Пространства между позвонками поддерживаются круглыми эластичными подушечками, называемыми межпозвоночными дисками, которые действуют как амортизаторы по всему позвоночнику, смягчая кости при движении тела. Полосы ткани, известные как связки, удерживают позвонки на месте, а сухожилия прикрепляют мышцы к позвоночнику. Тридцать одна пара нервов прикреплена к спинному мозгу, и они контролируют движения тела и передают сигналы от тела к мозгу.
Другими областями позвоночных являются шейный (шея), грудной (верхняя часть спины), крестцовый и копчиковый (ниже поясничной области) сегменты.
верх
Что может вызвать боль в пояснице?
Наиболее острая боль в пояснице носит механический характер, что означает нарушение взаимодействия и движения компонентов спины (позвоночник, мышцы, межпозвоночные диски и нервы). Вот некоторые примеры механических причин боли в пояснице:
Врожденный
- Нарушения скелета , такие как сколиоз (искривление позвоночника), лордоз (аномально увеличенная дуга в нижней части спины), кифоз (чрезмерно выпуклая дуга позвоночника) и другие врожденные аномалии позвоночника.
- Расщелина позвоночника , которая связана с неполным развитием спинного мозга и / или его защитного покрытия и может вызывать проблемы, связанные с аномалиями развития позвонков и ненормальными ощущениями и даже параличом.
Травмы
- Растяжения (чрезмерное растяжение или разрыв связок), Растяжения (разрывы в сухожилиях или мышцах) и спазмы (внезапное сокращение мышцы или группы мышц)
- Травматическая травма , например, в результате занятий спортом, автомобильной аварии или падения, которое может повредить сухожилия, связки или мышцы, вызывающие боль, а также сдавить позвоночник и вызвать разрыв диска или грыжу.
Дегенеративные проблемы
- Дегенерация межпозвоночного диска , которая возникает, когда обычно эластичные диски изнашиваются как нормальный процесс старения и теряют свою амортизирующую способность.
- Спондилез общая дегенерация позвоночника, связанная с нормальным износом суставов, дисков и костей позвоночника с возрастом.
- Артрит или другое воспалительное заболевание позвоночника, включая остеоартрит и ревматоидный артрит, а также спондилит, воспаление позвонков.
Проблемы со спинным и нервным мозгом
- Сдавление, воспаление и / или травма спинномозгового нерва
- Ишиас (также называемый радикулопатией), вызванный каким-либо воздействием на седалищный нерв, который проходит через ягодицы и распространяется вниз по задней части ноги. Люди с ишиасом могут ощущать шоковую или жгучую боль в пояснице в сочетании с болью в ягодицах и вниз по ноге.
- Стеноз позвоночного канала , сужение позвоночного столба, оказывающее давление на спинной мозг и нервы
- Спондилолистез , который возникает, когда позвонок нижнего отдела позвоночника смещается с места, защемляя нервы, выходящие из позвоночника
- Грыжа или разрыв межпозвоночного диска может возникнуть, когда межпозвонковые диски сжимаются и выпирают наружу
- Инфекции , затрагивающие позвонки, состояние, называемое остеомиелитом; межпозвонковые диски, называемые дискитами; или крестцово-подвздошные суставы, соединяющие нижнюю часть позвоночника с тазом, так называемый сакроилеит
- Синдром конского хвоста возникает, когда разрыв диска проталкивается в позвоночный канал и давит на пучок поясничного и крестцового нервов.Если этот синдром не лечить, может возникнуть необратимое неврологическое повреждение.
- Остеопороз (прогрессирующее снижение плотности и прочности костей, которое может привести к болезненным переломам позвонков)
Внеспиновые источники
- Камни в почках могут вызывать острую боль в пояснице, обычно с одной стороны
- Эндометриоз (скопление ткани матки вне матки)
- Фибромиалгия (хронический болевой синдром, включающий широко распространенную мышечную боль и усталость)
- Опухоли , которые давят или разрушают костный позвоночник или спинной мозг и нервы или вне позвоночника в другом месте спины
- Беременность (симптомы со спины почти всегда полностью проходят после родов)
верхняя
Каковы факторы риска развития боли в пояснице?
Боль в спине может быть у любого.Факторы, которые могут увеличить риск боли в пояснице, включают:
Возраст: Первый приступ боли в пояснице обычно возникает в возрасте от 30 до 50 лет, а с возрастом боль в спине становится более частой. Потеря прочности костей из-за остеопороза может привести к переломам, и в то же время снижение эластичности и тонуса мышц. Межпозвоночные диски с возрастом начинают терять жидкость и гибкость, что снижает их способность амортизировать позвонки. Риск стеноза позвоночного канала также увеличивается с возрастом.
Уровень физической подготовки: Боль в спине чаще встречается у людей с плохой физической формой. Слабые мышцы спины и брюшного пресса могут не поддерживать позвоночник должным образом. «Воины выходного дня» — люди, которые много занимаются спортом после бездействия всю неделю, — чаще страдают от болезненных травм спины, чем люди, которые делают умеренную физическую активность повседневной привычкой. Исследования показывают, что аэробные упражнения с малой нагрузкой могут помочь сохранить целостность межпозвонковых дисков.
Увеличение веса: Избыточный вес, ожирение или быстрое увеличение веса могут вызвать нагрузку на спину и привести к болям в пояснице.
Генетика: Некоторые причины боли в спине, такие как анкилозирующий спондилит (форма артрита, при которой происходит сращение суставов позвоночника, приводящее к некоторой неподвижности позвоночника), имеют генетический компонент.
Факторы, связанные с работой: Работа, которая требует подъема, толкания или тяги, особенно когда она связана с скручиванием или вибрацией позвоночника, может привести к травмам и болям в спине. Работа за столом в течение всего дня может вызвать боль, особенно из-за неправильной осанки или сидения на стуле с недостаточной опорой для спины.
Психическое здоровье: Тревога и депрессия могут влиять на то, насколько внимательно человек сосредоточен на своей боли, а также на его восприятие ее тяжести. Боль, которая становится хронической, также может способствовать развитию таких психологических факторов. Стресс может влиять на тело разными способами, в том числе вызывать мышечное напряжение.
Курение: Он может ограничивать приток крови и кислорода к дискам, что приводит к их более быстрой дегенерации.
Перегрузка рюкзака у детей: Рюкзак, перегруженный учебниками и принадлежностями, может растянуть спину и вызвать мышечную усталость.
Психологические факторы: Настроение и депрессия, стресс и психологическое благополучие также могут влиять на вероятность возникновения боли в спине.
верх
Как диагностируется боль в пояснице?
Полная история болезни и физический осмотр обычно позволяют выявить серьезные заболевания, которые могут вызывать боль. Неврологические тесты могут помочь определить причину боли и назначить соответствующее лечение. Визуализирующие исследования в большинстве случаев не требуются, но их можно назначить, чтобы исключить конкретные причины боли, включая опухоли и стеноз позвоночника.Иногда причину хронической боли в пояснице трудно определить даже после тщательного обследования.
Тесты включают:
Анализы крови обычно не используются для диагностики причины боли в спине, но могут быть назначены для поиска признаков воспаления, инфекции, рака и / или артрита.
Сканирование костей позволяет обнаруживать и контролировать инфекцию, перелом или заболевание костей. Небольшое количество радиоактивного материала попадает в кровоток и собирается в костях, особенно в областях с некоторыми аномалиями.Созданные сканером изображения могут идентифицировать определенные области с нарушенным метаболизмом костей или аномальным кровотоком, а также измерять уровни заболеваний суставов.
Discography включает введение контрастного красителя в межпозвоночный диск, который, как считается, вызывает боль в пояснице. Давление жидкости в диске будет воспроизводить симптомы человека, если причиной является диск. Краситель помогает выявить поврежденные участки на компьютерной томографии, сделанной после инъекции.
Электродиагностика может выявить проблемы, связанные с нервами спины и ног.Процедуры включают:
- Электромиография (ЭМГ) оценивает электрическую активность в мышце и может определить, является ли мышечная слабость результатом проблемы с нервами, которые контролируют мышцы. В мышцы вставляются очень тонкие иглы для измерения электрической активности, передаваемой от головного или спинного мозга к определенной области тела.
- Исследования вызванного потенциала включают два набора электродов: один предназначен для стимуляции сенсорного нерва, а другой помещается на кожу головы для регистрации скорости передачи нервного сигнала в мозг.
- Исследования нервной проводимости (NCS) также используют два набора электродов для стимуляции нерва, идущего к определенной мышце, и записи электрических сигналов нерва для обнаружения любого повреждения нерва.
Диагностические визуализационные тесты позволяют специалистам заглядывать в тело без проведения диагностической хирургии. Визуализация включает:
- Компьютерная томография (КТ) может показать структуры мягких тканей, которые нельзя увидеть на обычном рентгеновском снимке, например разрыв диска, стеноз позвоночного канала или опухоли.
- Магнитно-резонансная томография (МРТ) создает компьютерное изображение костных структур и мягких тканей, таких как мышцы, связки, сухожилия и кровеносные сосуды. МРТ может быть назначена при подозрении на такую проблему, как инфекция, опухоль, воспаление, грыжа или разрыв диска или давление на нерв
- На рентгеновском снимке можно увидеть сломанные кости, травмированный или смещенный позвонок.
Миелограммы улучшают диагностическую визуализацию рентгеновских лучей и компьютерной томографии.В этой процедуре контрастный краситель вводится в позвоночный канал, что позволяет увидеть компрессию спинного мозга и нервов, вызванную грыжей межпозвоночных дисков или переломами, на рентгеновском снимке или компьютерной томографии.
верх
Как лечится боль в спине?
Острая боль в спине обычно проходит сама по себе. Острую боль в спине обычно лечат:
- Лекарства , предназначенные для снятия боли и / или воспаления
- анальгетики , такие как ацетаминофен и аспирин
- нестероидные противовоспалительные препараты ( NSAID s), такие как ибупрофен и напроксен, могут продаваться без рецепта; некоторые НПВП назначает врач
- миорелаксанты — это рецептурные препараты, которые используются на краткосрочной основе для расслабления напряженных мышц
- местное обезболивающее , такое как кремы, гели, пластыри или спреи, наносимые на кожу, стимулируют нервы в коже, обеспечивая ощущение тепла или холода, чтобы притупить ощущение боли.Обычные лекарства для местного применения включают капсаицин и лидокаин.
- Тепло и / или лед могут облегчить боль, уменьшить воспаление и улучшить подвижность у некоторых людей
- Легкая растяжка (не интенсивные упражнения) по рекомендации лечащего врача
Физические упражнения, постельный режим и хирургическое вмешательство обычно не рекомендуются при острой боли в спине.
Хроническая боль в спине чаще всего лечится поэтапно, переходя от простых недорогих методов лечения к более агрессивным подходам.Конкретные методы лечения могут зависеть от выявленной причины боли в спине.
Шаг 1 Раннее лечение
Лекарства могут включать:
- Анальгетики и НПВП
- Опиоидные препараты , прописанные врачом (опиоиды следует использовать только в течение короткого периода времени и под наблюдением врача, поскольку опиоиды могут вызывать привыкание, усугублять депрессию и иметь другие побочные эффекты)
- Противосудорожные препараты — прописанные препараты, в основном используемые для лечения судорог — могут быть полезны при лечении людей с радикулитом
- Антидепрессанты , такие как трициклические препараты и серотонин, а также ингибиторы обратного захвата норадреналина обычно назначаются при хронической боли в пояснице (по назначению врача)
Самоуправление :
- Горячие или холодные компрессы
- Возобновление нормальной деятельности как можно скорее может облегчить боль; постельный режим не рекомендуется
- Упражнения , укрепляющие мышцы кора или брюшного пресса, могут помочь ускорить выздоровление от хронической боли в пояснице.Всегда сначала проконсультируйтесь с врачом, прежде чем начинать программу упражнений, и получить список полезных упражнений.
Шаг 2 Дополнительные и альтернативные методы включают:
- Иглоукалывание умеренно эффективно при хронической боли в пояснице. Он включает в себя введение тонких игл в точные точки по всему телу и их стимуляцию (путем скручивания или пропускания через них электрического тока низкого напряжения), что может вызвать выделение организмом естественных болеутоляющих химических веществ, таких как эндорфины, серотонин и ацетилхолин.
- Поведенческие подходы включают:
- Биологическая обратная связь включает прикрепление электродов к коже и использование электромиографического аппарата, который позволяет людям узнавать и контролировать свое дыхание, мышечное напряжение, частоту сердечных сокращений и температуру кожи; люди регулируют свою реакцию на боль с помощью техник релаксации
- Когнитивная терапия включает использование методов расслабления и преодоления боли в спине
- Чрескожная электрическая стимуляция нервов (TENS) включает ношение устройства с батарейным питанием, которое помещает электроды на кожу над болезненным участком, которые генерируют электрические импульсы, предназначенные для блокировки или изменения восприятия боли
- Физическая терапия Программы для укрепления основных групп мышц, поддерживающих нижнюю часть спины, улучшения подвижности и гибкости, а также содействия правильному расположению и осанке, часто используются в сочетании с другими вмешательствами
- Спинальная манипуляция и мобилизация позвоночника — это подходы, при которых хиропрактики используют свои руки для мобилизации, регулировки, массажа или стимуляции позвоночника и окружающих тканей.Манипуляция включает в себя быстрое движение, которое человек не может контролировать; мобилизация предполагает более медленные корректирующие движения. Эти методы могут обеспечить краткосрочные преимущества от небольших до умеренных у людей с хронической болью в пояснице, но ни один из них не подходит, если у человека есть основная медицинская причина боли в спине, такая как остеопороз, компрессия спинного мозга или артрит.
Спинальные инъекции включают:
Инъекции в триггерную точку могут расслабить узловатые мышцы (триггерные точки), которые могут способствовать боли в спине.Инъекция или серия инъекций местного анестетика и часто кортикостероидного препарата в триггерные точки могут уменьшить или облегчить боль.
Эпидуральные инъекции стероидов в поясничную область спины применяются для лечения боли в пояснице и ишиаса, связанных с воспалением. Обезболивание, связанное с инъекциями, обычно носит временный характер, и инъекции не рекомендуются для длительного использования.
Радиочастотная абляция включает введение тонкой иглы в область, вызывающую боль, через которую проходит электрод и нагревается для разрушения нервных волокон, передающих сигналы боли в мозг.Эта процедура, также называемая ризотомией, может облегчить боль на несколько месяцев.
- Тяговое усилие включает использование грузов и шкивов для приложения постоянной или прерывистой силы для постепенного «вытягивания» скелетной структуры для лучшего выравнивания. Некоторые люди испытывают облегчение боли во время вытяжения, но боль в спине имеет тенденцию возвращаться после того, как тяга ослабляется.
Шаг 3 Дополнительные возможности ухода
хирургии Когда другие методы лечения терпят неудачу, операция может рассматриваться как облегчить боль, вызванную ухудшением повреждения нерва, серьезные травмы опорно-двигательного аппарата, или сжатие нерва.Конкретные операции выбираются для конкретных условий / показаний. Однако операция не всегда бывает успешной. После операции могут пройти месяцы, прежде чем человек полностью выздоровеет, и может произойти необратимая потеря гибкости. Хирургические варианты включают:
- Вертебропластика и кифопластика при переломе позвонка — это малоинвазивные методы лечения компрессионных переломов позвонков, вызванных остеопорозом. При вертебропластике используется трехмерное изображение, помогающее провести тонкую иглу через кожу в тело позвонка, самую большую часть позвонков.Затем в пространство тела позвонка вводится костный цемент, похожий на клей, который быстро затвердевает, стабилизируя и укрепляя кость и снимая боль. При кифопластике перед введением костного цемента вставляется специальный баллон, который осторожно надувается для восстановления высоты позвоночной структуры и уменьшения деформации позвоночника.
- Спинальная ламинэктомия (также известная как декомпрессия позвоночника) выполняется, когда сужение позвоночного канала вызывает боль, онемение или слабость.Во время процедуры удаляются пластинки или костные стенки позвонков, а также любые костные шпоры, чтобы уменьшить давление на нервы.
- Дискэктомия и микродискэктомия включает удаление грыжи межпозвоночного диска через разрез на спине (при микродискэктомии используется гораздо меньший разрез на спине, что позволяет быстрее выздороветь). Ламинэктомия и дискэктомия часто выполняются вместе, и их сочетание является одним из наиболее распространенных способов снятия давления на нервный корешок со стороны грыжи межпозвоночного диска или костной шпоры.
- Фораминотомия — это операция, которая «очищает» или увеличивает костное отверстие (отверстие), в котором нервный корешок выходит из позвоночного канала. Выпуклые диски или утолщенные с возрастом суставы могут сузить пространство выхода спинномозгового нерва и сдавить нерв. Небольшие кусочки кости над нервом удаляются через небольшую щель, что позволяет хирургу отсечь закупорку и уменьшить давление на нерв.
- Нуклеопластика , также называемая декомпрессией плазменного диска (PDD), представляет собой тип лазерной хирургии, при которой используется радиочастотная энергия для лечения людей с болью в пояснице, связанной с легкой грыжей межпозвоночного диска.Под контролем рентгена в диск вводится игла. Затем в иглу вводят плазменное лазерное устройство, и кончик нагревают до 40-70 градусов Цельсия, создавая поле, которое испаряет ткань в диске, уменьшая его размер и снимая давление на нервы.
- Радиочастотная денервация использует электрические импульсы для прерывания нервной проводимости (включая передачу сигналов боли). Под контролем рентгеновского излучения игла вводится в целевую область нервов, и область нагревается, что разрушает часть целевых нервов и обеспечивает временное облегчение боли.
- Спондилодез используется для укрепления позвоночника и предотвращения болезненных движений у людей с остеохондрозом или спондилолистезом (после ламинэктомии). Позвоночный диск между двумя или более позвонками удаляется, а соседние позвонки «сращиваются» костными трансплантатами и / или металлическими приспособлениями, закрепленными винтами. Спондилодез может привести к некоторой потере гибкости позвоночника и требует длительного периода восстановления, чтобы позволить костным трансплантатам вырасти и соединить позвонки вместе.Спондилодез связан с ускорением дегенерации дисков на смежных уровнях позвоночника.
- Замена искусственного диска — это альтернатива спондилодезу для лечения сильно поврежденных дисков. Процедура включает удаление диска и замену его синтетическим диском, который помогает восстановить высоту и движение между позвонками.
- Межостистые прокладки — это небольшие приспособления, которые вставляются в позвоночник, чтобы сохранить позвоночный канал открытым и избежать защемления нервов.Он используется для лечения людей со стенозом позвоночного канала.
Имплантированные нервные стимуляторы
- Стимуляция спинного мозга использует электрические импульсы низкого напряжения от небольшого имплантированного устройства, подключенного к проводу, который проходит вдоль спинного мозга. Импульсы предназначены для блокирования болевых сигналов, которые обычно отправляются в мозг.
- Стимуляция ганглиев задних корешков также включает электрические сигналы, посылаемые по проводу, подключенному к небольшому устройству, которое имплантируется в нижнюю часть спины.Он специально нацелен на нервные волокна, передающие болевые сигналы. Импульсы предназначены для замены болевых сигналов менее болезненным ощущением онемения или покалывания.
- Стимуляция периферических нервов также использует небольшое имплантированное устройство и электрод для генерации и отправки электрических импульсов, которые вызывают покалывание для облегчения боли.
Реабилитационные программы
Реабилитационные бригады используют сочетание специалистов различных специальностей и дисциплин для разработки программ ухода, которые помогают людям жить с хронической болью.Программы разработаны, чтобы помочь человеку уменьшить боль и уменьшить зависимость от опиоидных обезболивающих. Программы длятся обычно две-три недели и могут проводиться в стационаре или амбулаторно.
верх
Можно ли предотвратить боль в спине?
Повторяющуюся боль в спине, возникающую из-за неправильной механики тела, можно предотвратить, избегая движений, которые трясут или напрягают спину, поддерживая правильную осанку и правильно поднимая предметы. Многие производственные травмы вызваны или усугубляются стрессовыми факторами, такими как поднятие тяжестей, контактное напряжение (повторяющийся или постоянный контакт между мягкими тканями тела и твердым или острым предметом), вибрация, повторяющиеся движения и неудобная поза.
Рекомендации по поддержанию здоровья спины
- Регулярно выполняйте упражнения, чтобы мышцы оставались сильными и гибкими. Проконсультируйтесь с врачом, чтобы получить список легких упражнений, соответствующих возрасту, которые специально нацелены на укрепление мышц нижней части спины и брюшного пресса.
- Поддерживайте здоровый вес и соблюдайте питательную диету с достаточным суточным потреблением кальция, фосфора и витамина D для стимулирования роста новых костей.
- Используйте эргономичную мебель и оборудование дома и на работе.Убедитесь, что рабочие поверхности находятся на удобной высоте.
- Часто меняйте положение сидя и периодически ходите по офису или осторожно растягивайте мышцы, чтобы снять напряжение. Подушка или свернутое полотенце, размещенное за поясницей, может обеспечить некоторую поддержку поясницы. Если долго сидите, поставьте ноги на низкий табурет или стопку книг.
- Носите удобную обувь на низком каблуке.
- Сон на боку с подтянутыми коленями в позе эмбриона может помочь раскрыть суставы позвоночника и снизить давление за счет уменьшения искривления позвоночника.Всегда спите на твердой поверхности.
- Не пытайтесь поднимать слишком тяжелые предметы. Поднимитесь с колен, втяните мышцы живота и держите голову опущенной на одной линии с прямой спиной. При подъеме держите предметы близко к телу. Не перекручивайте при подъеме.
- Бросить курить. Курение снижает приток крови к нижнему отделу позвоночника, что может способствовать дегенерации межпозвоночного диска. Курение также увеличивает риск остеопороза и препятствует заживлению. Кашель из-за тяжелого курения также может вызвать боль в спине.
верхняя
Какие исследования проводятся?
Миссия Национального института неврологических расстройств и инсульта (NINDS) состоит в том, чтобы получить фундаментальные знания о мозге и нервной системе и использовать эти знания для уменьшения бремени неврологических заболеваний. NINDS является составной частью Национального института здоровья (NIH), ведущего сторонника биомедицинских исследований в мире.
В качестве основного сторонника исследований механизмов боли и боли, NINDS является членом NIH Pain Consortium , который был создан для содействия сотрудничеству между многими институтами и центрами NIH с исследовательскими программами и деятельностью по борьбе с болью.В еще более широком масштабе NIH участвует в Межведомственном координационном комитете по исследованиям боли , федеральном консультативном комитете, который координирует исследования в других учреждениях Министерства здравоохранения и социальных служб США, а также в Министерстве обороны и по делам ветеранов.
Инициатива NIH HEAL (Помощь в избавлении от долгосрочной зависимости), запущенная в апреле 2018 года, представляет собой усилие транс-NIH (совместно с NINDS), направленное на предотвращение опиоидной зависимости и предоставление большего количества немедикаментозных вариантов лечения хронической боли. .Боль в спине является одним из самых распространенных болевых состояний во всем мире и является одним из основных факторов назначения и использования опиоидов в Америке. Особое внимание в Инициативе уделяется лечению боли в пояснице. Консорциум боли в спине, созданный посредством HEAL, будет проводить исследования, чтобы лучше понять механизмы распространенных болевых состояний, таких как хроническая боль в пояснице, разрабатывать улучшенные инструменты диагностики и лечения, а также определять, определять приоритеты и тестировать методы лечения, которые снижают потребность в употреблении опиоидов для миллионов. американцев.Для получения дополнительной информации об инициативе HEAL см. Https://www.nih.gov/heal-initiative.
исследований, финансируемых NINDS, помогают лучше понять, почему некоторые люди с острой болью в пояснице полностью выздоравливают, а у других развиваются хронические боли в пояснице. Исследования изображений головного мозга показывают, что у людей с хронической болью в пояснице наблюдаются изменения в структуре и функциях определенных областей мозга. Другое исследование направлено на определение роли мозговых цепей, важных для эмоционального и мотивационного обучения, а также памяти в этом переходе, чтобы определить новые профилактические вмешательства.Кроме того, проводится несколько исследований для выявления и характеристики двунаправленных нейронных цепей, которые связываются между спинным мозгом и головным мозгом, которые направлены на обнаружение и подтверждение новых интервенционных целей при боли в пояснице.
Различные исследования изучают реакцию на плацебо у людей с острой и хронической болью в спине. Например, одно исследование предназначено для изучения свойств мозга в отношении реакции на плацебо и критической оценки нейробиологии облегчения боли плацебо для людей с хронической болью.Другое исследование оценивает ибупрофен плюс парацетамол по сравнению с ибупрофеном плюс плацебо при лечении острой боли в пояснице.
Помимо NINDS, другие институты NIH, включая Национальный институт артрита, скелетно-мышечных и кожных заболеваний, Национальный институт наркомании и Национальный центр дополнительного и комплексного здоровья, финансируют исследования боли в пояснице. Более подробную информацию об усилиях NIH по исследованию боли в спине и других заболеваний можно найти в NIH RePORTER (http: // projectreporter.nih.gov), доступная для поиска база данных текущих и прошлых исследовательских проектов, поддерживаемых NIH и другими федеральными агентствами. В RePORTER также есть ссылки на публикации и патенты, в которых упоминается поддержка этих проектов.
верх
Где я могу получить дополнительную информацию?
Для получения дополнительной информации о неврологических расстройствах или исследовательских программах, финансируемых Национальным институтом неврологических расстройств и инсульта, свяжитесь с Институтом мозговых ресурсов и информационной сети (BRAIN) по телефону:
МОЗГ
стр.О. Box 5801
Bethesda, MD 20824
800-352-9424
Информацию также можно получить в следующих организациях:
Американская академия семейных врачей
11400 Tomahawk Creek Parkway
Leawood, KS 66211-2680
913-906-6000 или 800-274-2237
Американская академия хирургов-ортопедов
9400 West Higgins Road
Rosemont, IL 60018
847-823-8125
Американская академия физической медицины и реабилитации
9700 West Bryn Mawr Avenue
Suite 200
Rosemont, IL 60018
847-737-6000
Американская ассоциация неврологических хирургов
5550 Meadowbrook Drive
Rolling Meadows, IL 60008-3852
847-378-0500 или 888-566-2267
Американская ассоциация хронической боли (ACPA)
P.О. Box 850
Rocklin, CA 95677-0850
800-533-3231
Национальный институт артрита, скелетно-мышечных и кожных заболеваний Информационный центр
1 AMS Circle
Bethesda, MD 20892-3675
301-495-4484 или 877-226-4267; 301-565-2966 (TTY)
верх
«Информационный бюллетень о боли в спине», NINDS, дата публикации март 2020 г.
Публикация NIH № 20-NS-5161
Назад к странице информации о боли в спине
Publicaciones en Español
Долор поясничный
Подготовлено:
Офис по связям с общественностью
Национальный институт неврологических расстройств и инсульта
Национальные институты здравоохранения
Бетесда, Мэриленд 20892
NINDS, связанные со здоровьем, предоставляются только в информационных целях и не обязательно представляют собой одобрение или официальную позицию Национального института неврологических расстройств и инсульта или любого другого федерального агентства.Консультации по лечению или уходу за отдельным пациентом следует получать после консультации с врачом, который обследовал этого пациента или знаком с историей болезни этого пациента.
Вся информация, подготовленная NINDS, находится в открытом доступе и может свободно копироваться. Благодарность NINDS или NIH приветствуется.
верх
Как лечить и предотвращать слезы на коже
С возрастом разрывы на коже становятся более частыми, потому что кожа становится более сухой и нежной.В отличие от более здоровой кожи, которая растягивается при стрессе, нежная кожа может отделиться при относительно небольшом давлении. Даже лейкопластырь может прилипнуть достаточно сильно, чтобы порвать нежную кожу некоторых людей.
Разрыв кожи — это форма отрыва, которая возникает, когда кожа становится очень тонкой и нежной. Это обычное явление с возрастом, потому что кровеносные сосуды, которые пронизывают кожу, становятся более склеротическими и снабжают кожные ткани меньшим количеством влаги и питательных веществ.
PIXOLOGICSTUDIO / НАУЧНАЯ ФОТОБИБЛИОТЕКА / Getty ImagesКатегории кожных слез
Есть три категории кожных слез.Разница между ними в том, жив ли кожный лоскут.
Категория 1
Кожный лоскут достаточно полный, чтобы закрыть все края. Этот вид кожного разрыва может зажить, если вы замените кожный лоскут на место, где он должен, и наложите на рану легкую повязку.
Некоторые подкатегории связаны с жизнеспособностью кожного лоскута. Категория 1а означает, что кожный лоскут розовый и здоровый. В Категории 1b кожный лоскут бледный, синий или фиолетовый, что означает, что он, вероятно, не заживает.
Категория 2
Кожный лоскут поврежден и не закрывается должным образом. В этом случае разрыв не заживет должным образом, потому что лоскут не достигнет краев раны. Как и выше, Категория 2а означает, что лоскут розовый. Категория 2b означает, что лоскут бледный или синий.
Категория 3
Кожный лоскут полностью исчез. Это займет больше всего времени, чтобы зажить.
Важнее лечения является предотвращение разрывов кожи. Очень мало можно сделать, чтобы закрыть кожные разрывы, особенно если кожный лоскут отсутствует.Если кожа разорвана, лечение будет сосредоточено на поддержании чистоты раны и защите ее от дальнейшего повреждения.
Как лечить слезы на коже
Общие цели лечения — защитить рану от инфекции и защитить окружающую кожу и ткани, сохраняя при этом влажность для ускорения заживления. Если кожный лоскут все еще прикреплен (категории 1 и 2), вы должны попытаться сохранить его и приблизить к исходному положению, не растягивая слишком сильно.
Перед тем как начать, тщательно вымойте руки с мылом и наденьте перчатки, если они есть.Шаги, которые необходимо предпринять:
- Если рана кровоточит, надавите и приподнимите ее как можно выше.
- Промойте кожный отрыв водой из-под крана или физиологическим раствором. Будьте осторожны, чтобы не повредить кожу, и не используйте перекись водорода или другие продукты — вода или физиологический раствор вполне подойдут.
- Дайте коже высохнуть на воздухе или очень осторожно промокните ее. Не тереть.
- Если есть лоскут кожи, аккуратно положите его на место или как можно ближе. Не растягивайте его слишком далеко и не прикладывайте усилий.
- Закройте кожный разрыв повязкой, подходящей для кожных разрывов.
Некоторые кожные разрывы могут быть довольно серьезными и могут потребовать внимания врача. Если вам неудобно лечить какой-либо серьезный разрыв кожи или вы заметили признаки инфекции, обратитесь за медицинской помощью. Если ваш врач недоступен, обратитесь в клинику неотложной помощи.
Повязки
При разрывах кожи хорошо работают несколько типов повязок. К ним относятся пленочные повязки, такие как Тегадерм и марля вазелин.Если у вас нежная кожа или у вас в прошлом были разрывы на коже, было бы неплохо иметь один из них на всякий случай.
Пленочные повязки прозрачны и позволяют наблюдать за заживлением и инфекцией, не снимая ее. Это особенно полезно при кожных слезах. Если повязка загрязнилась, снимите ее, очистите кожный разрыв и снова перевязите рану. Если на кожном слое появятся признаки инфекции, обратитесь к врачу.
При использовании пленочной повязки нужно быть очень осторожным при ее снятии.Обязательно снимайте его в том же направлении, что и кожный лоскут. Если потянуть в обратном направлении, можно снова открыть разрыв.
Профилактика
Чтобы предотвратить появление разрывов кожи, вы можете предпринять несколько шагов. Спросите своего врача или поставщика медицинских услуг за советом, относящимся к вам, и подумайте о применении некоторых из этих стратегий.
Держите кожу влажной
Сухая кожа может привести к разрывам кожи, и это самый важный момент профилактики.Старайтесь избегать мыла, которое может высушить кожу, и наносите качественный увлажняющий крем не реже двух раз в день. Вы также можете покрыть особо уязвимую кожу защитными пленками или кремами или обернуть ее бинтами.
Создание безопасной среды
Разрывы кожи чаще всего возникают у пожилых людей и часто возникают в результате самых случайных происшествий, таких как столкновение с мебелью или царапина обручальным кольцом. Статья в Wounds International рекомендует, чтобы простые изменения в доме могли оказать большую помощь.Взаимодействие с другими людьми
Избегайте беспорядка на проходах, убирайте коврики и другие препятствия, чтобы не споткнуться и не натолкнуться на предметы. Поместите прокладки на острые края по всему дому. Не забывайте о таких вещах, как простыни, которые могут поцарапать кожу.
Носить защитную одежду
Покрыв большую часть своей нежной кожи одеждой, вы можете предотвратить многие повреждения кожи. Это может быть так же просто, как одинарный слой вашей обычной одежды, но подумайте о том, чтобы надеть рубашки с длинным рукавом и длинные носки.
Просто будьте осторожны при смене одежды и не забывайте о застежках-молниях, пуговицах и других вещах, которые могут схватить вашу кожу.
Разрыв мениска | Мичиган Медицина
Обзор темы
Что такое разрыв мениска?
Разрыв мениска — распространенная травма колена. Мениск представляет собой эластичный С-образный диск, который смягчает ваше колено. Каждое колено имеет два мениска (множественное число от мениска) — один на внешнем крае колена и один на внутреннем крае.Мениски удерживают ваше колено в равновесии, балансируя вес тела на колене. Разорванный мениск может помешать правильной работе колена.
Что вызывает разрыв мениска?
Разрыв мениска обычно вызывается быстрым скручиванием или поворотом, часто при поставленной ступне и согнутом колене. Разрыв мениска может возникнуть, когда вы поднимаете что-то тяжелое или занимаетесь спортом. С возрастом мениск изнашивается. Это может затруднить его разрыв.
Какие симптомы?
Существует три типа разрывов мениска.У каждого свой набор симптомов.
При незначительном разрыве может возникнуть легкая боль и припухлость. Обычно это проходит через 2 или 3 недели.
A умеренный разрыв может вызвать боль сбоку или в центре колена. Отек медленно усиливается в течение 2–3 дней. Это может сделать ваше колено жестким и ограничить то, как вы можете согнуть его, но ходьба обычно возможна. Вы можете почувствовать резкую боль, когда сгибаете колено или приседаете. Эти симптомы могут исчезнуть через 1-2 недели, но могут вернуться, если вы перекручиваете или чрезмерно напрягаете колено.Боль может приходить и уходить годами, если слезу не лечить.
При серьезных разрывах кусочки разорванного мениска могут попасть в суставную щель. Это может заставить ваше колено защемиться, щелкнуть или заблокироваться. Возможно, вам не удастся его выпрямить. Колено может шататься или подгибаться без предупреждения. Он может опухнуть и стать жестким сразу после травмы или в течение 2 или 3 дней.
Если вы старше и у вас изношен мениск, возможно, вы не знаете, чем вы стали причиной разрыва.Вы можете помнить, что чувствовали боль только после того, как, например, встали из положения на корточках. Часто единственными симптомами являются боль и небольшая припухлость.
Как диагностировать разрыв мениска?
Ваш врач спросит о прошлых травмах и о том, что вы делали, когда начало болеть колено. Медицинский осмотр поможет вашему врачу выяснить, является ли разрыв мениска причиной вашей боли. Ваш врач осмотрит оба колена и проверит, нет ли болезненности, диапазона движений и устойчивости вашего колена.Рентген также обычно делают.
Возможно, вам потребуется встретиться с хирургом-ортопедом для дальнейшего обследования. Эти тесты могут включать в себя МРТ, который может дать четкое представление о том, где находится разрыв и насколько он серьезен.
Как лечится?
Как ваш врач лечит разрыв мениска, зависит от нескольких факторов, таких как тип разрыва, где он находится и насколько серьезен. Ваш возраст и ваша активность также могут повлиять на ваш выбор лечения.
Лечение может включать:
- Отдых, лед, колено обмотать эластичной повязкой, ногу подпереть подушками.
- Лечебная физкультура.
- Операция по восстановлению мениска.
- Операция по удалению части мениска.
Симптомы
Симптомы разрыва мениска зависят от размера и расположения разрыва, а также от того, возникли ли вместе с ним другие травмы колена. Боль также может быть вызвана отеком и травмой окружающих тканей.
При мелких разрывах у вас может быть минимальная боль во время травмы.Небольшая припухлость часто развивается постепенно в течение нескольких дней. Часто вы можете ходить с минимальной болью, хотя боль усиливается при приседании, подъеме или подъеме из сидячего положения. Эти симптомы обычно проходят через 2–3 недели, хотя боль может повторяться при сгибании или скручивании.
При типичном разрыве средней степени тяжести вы чувствуете боль сбоку или в центре колена, в зависимости от того, где находится разрыв. Часто вы все еще можете ходить. Отек обычно постепенно увеличивается в течение 2–3 дней и может вызвать ощущение скованности в коленях и ограничить сгибание.Часто возникает резкая боль при скручивании или приседании. Симптомы могут уменьшиться через 1-2 недели, но они повторяются при занятиях, связанных с скручиванием или чрезмерным употреблением. Боль может приходить и уходить в течение многих лет, если ее не лечить.
Более крупные разрывы обычно вызывают более сильную боль и немедленный отек и скованность. Отек может развиться в течение 2–3 дней. Кусочки разорванного мениска могут плавать в суставной щели. Это может заставить колено защемить, щелкнуть или заблокироваться. Возможно, вам не удастся выпрямить колено.Колено также может казаться «шатким» или нестабильным, или подкашиваться без предупреждения. Если в результате разрыва мениска произошли другие травмы, особенно разрыв связок, у вас может появиться усиление боли, отек, ощущение нестабильности колена и трудности при ходьбе.
Пожилые люди, у которых изношены мениски, могут быть не в состоянии идентифицировать конкретное событие, вызвавшее разрыв, или они могут вспомнить симптомы, развивающиеся после незначительного инцидента, такого как подъем из положения на корточках. Часто единственными симптомами являются боль и минимальный отек.
Боль внутри колена может означать разрыв медиального мениска. Боль на внешней стороне пораженного колена может означать разрыв бокового мениска.
Экзамены и тесты
Во время обследования на предмет возможного разрыва мениска ваш врач спросит вас о прошлых травмах и о том, что вы делали, когда у вас начало болеть колено. Он или она проверит оба колена, чтобы оценить болезненность, диапазон движений и стабильность колена.Рентген обычно проводится для оценки коленных костей, если есть отек, есть ли боль в определенном месте (точечная болезненность) или если вы не можете перенести вес на ногу.
Колено может быть слишком болезненным или опухшим для полного обследования. В этом случае врач может удалить жидкость из сустава и ввести в сустав обезболивающее (местное обезболивающее). Это может достаточно облегчить вашу боль, чтобы вы могли пройти обследование. Или обследование может быть отложено на неделю, пока вы ухаживаете за своим коленом дома с отдыхом, льдом, компрессией и возвышением.
Ваш семейный врач или врач отделения неотложной помощи может направить вас к ортопеду для более полного обследования. Ортопед может назначить магнитно-резонансную томографию (МРТ), если диагноз не определен. МРТ обычно дает хорошее изображение местоположения и степени разрыва мениска, а также обеспечивает изображения связок, хрящей и сухожилий.
Ортопед может порекомендовать артроскопию, процедуру, используемую для исследования и восстановления внутренней части коленного сустава путем введения тонкой трубки (артроскопа), содержащей камеру со светом, через небольшой разрез возле коленного сустава.С помощью артроскопии ортопед может непосредственно осмотреть и, возможно, обработать мениск и другие части колена.
Обзор лечения
При принятии решения о том, как лечить разорванный мениск, необходимо учитывать множество факторов, в том числе степень и расположение разрыва, уровень боли, ваш возраст и уровень активности, предпочтения врача и дату травмы. Ваш выбор лечения:
- Нехирургическое лечение с покоем, льдом, компрессией, возвышением и физиотерапией.Это может включать ношение временного коленного бандажа.
- Хирургический ремонт чтобы сшить слезу.
- Частичная менискэктомия , которая представляет собой операцию по удалению разорванного участка.
- Тотальная менискэктомия — операция по удалению мениска целиком. Обычно этого избегают, потому что этот вариант увеличивает риск остеоартрита колена.
По возможности, операция на мениске проводится с использованием артроскопии, а не через большой разрез в колене.
Местоположение (зона) разрыва является одним из наиболее важных факторов, определяющих лечение.
- Слезы на внешнем крае мениска (красная зона), как правило, хорошо заживают, поскольку имеется хорошее кровоснабжение. Незначительные слезы могут зажить сами по себе с помощью фиксатора и периода отдыха. Если они не заживают или если требуется ремонт, разрыв можно сшить.Этот ремонт обычно бывает успешным в красной зоне.
- Внутренние две трети (белая зона) мениска не имеют хорошего кровоснабжения, поэтому он плохо заживает ни сам по себе, ни после ремонта. Если оторванные части попадают в суставное пространство, что может привести к «заблокированию» колена или вызвать другие симптомы, оторванная часть удаляется (частичная менискэктомия), а края оставшегося мениска сбриваются, чтобы сделать мениск гладким.
- Когда слеза выходит из красной зоны в белую зону, кровоснабжения может быть достаточно для заживления.Разрыв можно исправить или удалить. Это решает хирург-ортопед во время операции.
Кроме того, характер разрыва может определять, можно ли устранить разрыв. Продольные разрывы часто можно исправить. Радиальные разрывы можно исправить в зависимости от того, где они расположены. Горизонтальные и косые (косые) разрывы, как правило, не подлежат восстановлению.
Желательно сохранить как можно большую часть мениска. Если мениск может быть успешно восстановлен, сохранение поврежденного мениска путем восстановления мениска снижает вероятность дегенерации коленного сустава по сравнению с частичным или полным удалением (менискэктомия).Восстановление мениска более эффективно у молодых людей (эксперты считают, что лучше всего справляются с этим люди моложе 40 лет), в коленях, которые имеют хорошую стабильность за счет связок, если разрыв находится в красной зоне и если восстановление проводится в течение первого периода. через несколько недель после травмы (острой). сноска 1
Восстановление мениска может предотвратить дегенеративные изменения коленного сустава. Многие врачи считают, что успешное восстановление мениска снижает риск раннего артрита, поскольку снижает нагрузку на коленный сустав.
Ортопеды чаще всего выполняют операцию на мениске с помощью артроскопии — процедуры, используемой как для исследования, так и для лечения внутренней части сустава путем введения тонкой трубки (артроскопа), содержащей камеру и свет, через небольшие разрезы рядом с суставом. Хирургические инструменты вводятся через другие небольшие разрезы рядом с суставом. Некоторые слезы требуют операции на открытом колене.
Реабилитация (реабилитация) зависит от травмы, типа операции, предпочтений хирурга-ортопеда, а также от вашего возраста, состояния здоровья и занятий.Временные периоды варьируются, но обычно после операции на мениске следует отдых, ходьба и определенные упражнения. После того, как у вас будет полный диапазон движений без боли и сила ваших колен вернется к норме, вы можете вернуться к своему прежнему уровню активности.
Информацию о некоторых упражнениях, которые вы можете выполнять дома (с одобрения врача), см .:
.Другие травмы колена, чаще всего передней крестообразной связки (ACL) и / или медиальной коллатеральной связки, могут возникать одновременно с разрывом мениска.В этих случаях план лечения другой. Как правило, ортопед при необходимости лечит ваш разорванный мениск одновременно с операцией на ПКС. В этом случае соблюдается план реабилитации ACL.
Трансплантат мениска — экспериментальное лечение разрывов мениска. Это может быть хорошим вариантом для мениска, который уже ослаблен или покрыт рубцами из-за предыдущей травмы или лечения. В этой хирургической процедуре кусок хряща мениска от донора (аллотрансплантат) пересаживается в колено.
Чтобы иметь право на трансплантацию мениска, человек:
- Должен быть моложе 50 лет.
- Должен быть закончен рост.
- Не иметь ожирения.
- Имеет боль в коленях и опухоль, не поддающуюся лечению другими препаратами.
- Не должно быть артрита (или минимального артрита) коленного сустава.
- Колено должно быть ровно выровнено, что означает, что ноги не согнуты наружу в коленях (кривые ноги) и не согнуты внутрь в коленях (согнутые в коленях).
Домашнее лечение
Если вы недавно повредили колено, выполните следующие действия по оказанию первой помощи, чтобы уменьшить боль и отек:
- Отдохните и снизьте активность. Избегайте движений или поз, вызывающих дискомфорт. В зависимости от травмы и боли врач может порекомендовать костыли и бандаж.
- Положите лед или холодный компресс на колено на 10–20 минут за раз. Постарайтесь делать это каждые 1-2 часа в течение следующих 3 дней (когда вы бодрствуете) или до тех пор, пока опухоль не спадет.Положите тонкую ткань между льдом и кожей.
- Поднимите ногу выше уровня сердца.
- Спросите своего врача, можно ли вам принимать нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или напроксен, для облегчения боли и уменьшения отека. Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Следуйте инструкциям врача по отдыху и реабилитации колена.
Если разрыв небольшой и симптомы исчезли, врач может порекомендовать комплекс упражнений для наращивания четырехглавой мышцы и подколенного сухожилия и повышения вашей гибкости.Важно следовать указаниям врача, чтобы избежать новой или повторной травмы.
Ваше время восстановления после операции будет зависеть от многих факторов, в том числе от травмы и типа перенесенной операции.
Список литературы
Цитаты
- МакМахон П.Дж. и др. (2014). Спортивная медицина. В HB Скиннер, PJ McMahon, ред., Текущая диагностика и лечение в ортопедии , 5-е изд.С. 88–155. Нью-Йорк: Макгроу-Хилл.
Консультации по другим работам
- Американский колледж радиологии (2011 г.). Критерии соответствия ACR: острая травма колена. Доступно в Интернете: http://www.acr.org/SecondaryMainMenuCategories/quality_safety/app_criteria/pdf/ExpertPanelonMusculoskeletalImaging/AcuteTraumatotheKNEEDoc2.aspx.
- Paxton ES, et al. (2011). Ремонт мениска по сравнению с частичной менискэктомией: систематический обзор, сравнивающий частоту повторных операций и клинические результаты.Артроскопия, 27 (9): 1275–1288.
Кредиты
Текущий по состоянию на: 16 ноября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Уильям Х. Блахд младший, доктор медицины, FACEP — неотложная медицина
Адам Хусни, доктор медицины, семейная медицина
Э. Грегори Томпсон, врач внутренних болезней
Кэтлин Ромито, доктор медицины
Патрик Дж.McMahon MD — Ортопедическая хирургия
По состоянию на: 16 ноября 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: Уильям Х. Блахд младший, доктор медицины, FACEP — неотложная медицина и Адам Хусни, доктор медицины — семейная медицина, и Э. Грегори Томпсон, доктор медицины — внутренняя медицина, и Кэтлин Ромито, доктор медицины — семейная медицина, и Патрик Дж. МакМахон, доктор медицины — ортопедическая хирургия
Боль в колене — это разрыв мениска?
Автор: Эндрю Ф.Рокка, доктор медицины
Коленный сустав, необходимый для подвижности и часто чрезмерно используемый, становится уязвимым для проблем и травм. Один из видов травм колена, который обычно наблюдается в ортопедической клинике, — это разрыв мениска. Колено состоит из трех костей: бедренной кости (бедренной кости), большеберцовой кости (голени) и надколенника (коленной чашечки). Мениск представляет собой клиновидную подушку в форме полумесяца, которая лежит между костями в коленном суставе, позволяя весу равномерно распределяться по костям. Состоящие из хряща клинья не только стабилизируют колено, но также позволяют суставу плавно скользить и двигаться во многих направлениях.Когда мениск разрывается или повреждается, вы теряете часть этой амортизирующей системы; ваш вес больше не распространяется равномерно на ваши кости, поэтому истирание и износ происходит по мере того, как кость встречается с костью. Со временем развивается артрит коленного сустава, поскольку напряженные кости берут на себя все большую нагрузку вашего веса.
Разрывы мениска чаще всего возникают в результате травмы (спортивные травмы) и процесса старения (по мере того, как мы стареем, наш хрящ становится хрупким). Когда травма возникает у спортсменов, пациент обычно описывает ощущение «хлопка» в колене при участии спортивное мероприятие.Удивительно, но большинство людей все еще могут ходить после разрыва мениска, и мы часто видим, как спортсмены возвращаются на поле после травмы колена такого типа. Серьезность травмы не становится очевидной до тех пор, пока колено не воспаляется, становится болезненным, напряженным и может сильно опухнуть.
Симптомы разорванного мениска могут включать (но не ограничиваются ими): • боль в коленях;
• отек колена, обычно называемый «вода на колене» или технически «выпот»;
• слышите хлопок или щелчок в колене; и
• ограниченная подвижность коленного сустава.
Лечение
Лечение после первоначальной травмы должно проводиться по формуле RICE (отдых, лед, сжатие и подъем). Если колено полностью восстанавливается после лечения RICE, то в другом лечении нет необходимости. Однако, если с коленом все еще есть проблемы, часть мениска может быть разорвана или ослаблена и плавает внутри сустава, вызывая блокировку, скольжение или лопание колена. В некоторых случаях колено защемляется или блокируется, и пациенту приходится вручную манипулировать суставом, чтобы его выпрямить.В отличие от спортсменов, пожилые люди часто не получают травм при повреждении мениска. Вместо этого износ сустава с годами ослабляет мениск, пока однажды не появится дегенеративный разрыв. Если вы считаете, что у вас разорван мениск, вам следует обратиться к врачу для дальнейшего обследования.
Экзамен
Ваш осмотр будет включать в себя то, что ваш врач тщательно изучит ваши симптомы, пальпирует сустав и отметит участки болезненности. Ваш врач также может назначить рентген и МРТ, чтобы лучше визуализировать, что происходит внутри вашего сустава.Если на МРТ действительно появляется разрыв мениска, следующим шагом будет определение лечения и, что особенно важно, показано, показано ли хирургическое вмешательство. Иногда человек не является подходящим кандидатом на операцию или симптомы разрыва мениска минимальны, в этом случае мы можем использовать «выжидательную» методику. Операция проводится, когда колено становится проблемным и мешает повседневной деятельности.
Хирургия
Если показана операция, ваш хирург порекомендует либо восстановление мениска (восстановление разрыва), либо частичную менисэктомию (обрезка и удаление разорванных или ослабленных частей мениска в суставе) в зависимости от вашей конкретной травмы.Ремонт мениска — это попытка полностью восстановить структуру, и, поскольку это более обширная хирургическая процедура, требует более длительного восстановления. Частота неудач выше при восстановлении мениска, потому что нежная ткань мениска не имеет адекватного кровоснабжения и плохо заживает. Однако, если ремонт прошел успешно, сустав в долгосрочной перспективе станет более здоровым. Когда поврежденная ткань полностью теряет кровоснабжение или не подлежит восстановлению, выполняется частичная менисэктомия. Менисэктомия быстро снимает наиболее неприятные симптомы, имеет более быстрое выздоровление, чем восстановление мениска, но из-за того, что часть амортизатора колена удаляется, не снижает риск дальнейшего прогрессирования артрита.
Восстановление мениска и частичная менисэктомия являются артроскопическими операциями. Артроскоп дает вашему хирургу четкое представление о внутренней части вашего колена с помощью всего лишь пары небольших разрезов (каждый примерно один сантиметр в длину). Используя крошечные инструменты, ваш хирург может обрезать потрепанные участки, зашить разрывы и удалить фрагменты мениска, которые вырвались. Результат операции зависит от нескольких факторов, включая серьезность конкретной травмы, степень повреждения и сопутствующий артрит.Как упоминалось ранее, выздоровление зависит от типа операции (восстановление или частичная менисэктомия), но большинство из них сообщают, что им требуется всего пара дней отдыха, пока они снова не встанут.



 Кровать должна быть в меру твердой, а подушка небольшой для того, чтобы во время сна позвоночник растягивался. Кстати, если вы можете заснуть только на мягкой кровати, скорее всего, проблемы с позвоночником у вас уже есть.
Кровать должна быть в меру твердой, а подушка небольшой для того, чтобы во время сна позвоночник растягивался. Кстати, если вы можете заснуть только на мягкой кровати, скорее всего, проблемы с позвоночником у вас уже есть. Симптоматика локализуется в области непосредственного разрыва мышечной ткани.
Симптоматика локализуется в области непосредственного разрыва мышечной ткани. Некоторые люди больше других подвержены травматизму, поэтому они чаще сталкиваются с растяжениями. Как правило, в повышенной группе риска находятся подростки и взрослые, у которых плохо развит мышечный корсет.
Некоторые люди больше других подвержены травматизму, поэтому они чаще сталкиваются с растяжениями. Как правило, в повышенной группе риска находятся подростки и взрослые, у которых плохо развит мышечный корсет.