
 Повышенная концентрация молекул холестерола в крови у многих людей ассоциируется с риском развития патологий системы кровотока и сердечного органа.
Повышенная концентрация молекул холестерола в крови у многих людей ассоциируется с риском развития патологий системы кровотока и сердечного органа.
При расшифровке индекса холестерина необходимо учитывать все нюансы, повышение липидов до 6,8 произошло по какой причине, и какая холестериновая фракция повышена.
Данные пофракционного анализа можно получить из липограммы.
В тот момент, когда произошло увеличение холестерола до 6,8 ммоль/л — это значит, что в организме возникает дисбаланс липидного обмена. При первых результатах повышения необходимо начинать процесс снижения молекул холестерола, чтобы не произошел скачек до 9 — 12 ммоль/л.
Это уже опасно для организма, потому что при таком уровне прогрессирует системный атеросклероз, который может привести к сердечному и мозговому инфаркту.
Кто входит в группу риска повышения холестерина 6,8 ммоль и выше?
Первыми в группу риска развития гиперхолестеринемии и системного атеросклероза, попадают пациенты с сопутствующими патологиями:
- Диабетики. При сахарном диабете обоих типов незначительное превышение нормы холестерола, может иметь серьезные последствия, поэтому при диабете, необходимо поддерживать липиды на уровне 5,0 ммоль/л;
- Гипертоники. При повышенном давлении происходит нарушения целостности артериальных оболочек и в них появляются микротравмы. Превышение холестерина до уровня 6,8 ммоль/л позволяет свободным липидным молекулам оседать на месте возникновения микротравмы, формируя атеросклеротическую бляшку;
- Пациенты с нарушениями работы эндокринного органа — щитовидной железы. При гипотиреозе клетки печени повышено синтезируют молекулы холестерола;
- При злокачественных онкологических новообразованиях также происходит повышенное синтезирование молекул холестерина;
- Пациентам с циррозом клеток печени необходимо строго контролировать холестерин, потому что в печени понижается синтез липопротеидов высокой молекулярной плотности, что повышает уровень низкоплотных липидов в крови;
- При нарушенной работе надпочечников — происходит дисбаланс липидного обмена;
- Женщинам при беременности, необходимо строго следить за липидным уровнем, чтобы своевременно выявить патологическое повышение индекса холестерина;
- В климактерический период и при менопаузе женщинам необходимо контролировать питание, чтобы предотвратить повышение индекса холестерина выше, чем 6,8 ммоль/л.

 Пациенты с нарушениями работы эндокринного органа
Пациенты с нарушениями работы эндокринного органаВставить онлайн помощник сахара
к содержанию ↑Нормы
Многие ученые настаивают, что лучше повышенной индекс холестерина, чем его дефицит, потому что без холестерина невозможно выполнение жизненно важных процессов в организме.
Многие пациенты думают, что индекс холестерина 6,8 ммоль/л напрямую зависит от того, что они съели накануне анализа.
Однако это ошибочное мнение, потому что существует 2 пути попадания в систему кровотока молекул холестерола:
- 80,0% всего объема холестерола вырабатывается самим организмом при помощи клеток печени. Холестерол синтезируется при помощи ГМГ-КоА-редуктазы. Также холестерол синтезируется в кишечнике, в клетках печени, в эндокринных органах, при помощи кожных покровов. Это липиды высокой молекулярной плотности и не несут вреда для организма, а способствуют очищению магистралей кровотока, и предотвращают организм от развития системных и сердечных патологий;
- 20,0% холестерола попадает в организм с продуктами питания животного происхождения, которые в своем составе содержат холестериновые молекулы. Кроме молекул холестерина в качестве жира в организм попадают белковые молекулы, минералы и молекулы углеводов. В совокупности всех этих веществ и вырабатывается энергия для функционирования человеческого организма. С продуктами питания в организм попадают низкоплотные липиды, которые и имеют свойства оседать на артериальном эндотелии, провоцируя развитие системного атеросклероза.
Если у человека в липограмме зафиксирован индекс холестерина 6,8 ммоль/л и выше до 8 — 9 ммоль/л, тогда это явный показатель липидного дисбаланса в организме и необходимо искать причину в неполадках внутри органов, синтезирующих холестерол, и снижать интенсивность в них липидных молекул.
В совокупности неправильного питания и нарушения в работе органов, синтезирующих холестерин, может быть показатель 6,8 ммоль/л и выше.

 20,0% холестерола попадает в организм с продуктами питания животного происхождения к содержанию ↑
20,0% холестерола попадает в организм с продуктами питания животного происхождения к содержанию ↑Как получить максимально точную расшифровку липограммы?
Для того чтобы получить достоверную информацию о содержании холестерина в разных фракциях необходимо сдать биохимический анализ с липидным спектром.
Чтобы липограмма имела точные данные пофракционно потребуется правильно подготовить организм и не допустить некорректных показателей:
- На голодный желудок в утренние часы сдается венозная кровь на липидный спектр;
- Ужин накануне процедуры биохимии должен быть легким и главное не переедать;
- Между ужином и моментом прохождения анализа должно пройти минимум 10 часов — максимум 13 часов. Длительное голодание не допускается;
- За 10 дней до биохимии на холестерин — не принимать алкоголь;
- С утра и до момента забора крови воздержаться от курения;
- Можно выпить с утра немного воды, но запрещается пить, чай, соки, кофе;
- За несколько дней до анализа не принимать никаких медпрепаратов;
- За несколько дней до биохимии не заниматься спортом и тяжёлым трудом;
- Не идти на сдачу крови на холестерол после рентген — кабинета или же после посещения УЗИ кабинета;
- Женщинам в момент менструации не стоит сдавать кровь липидным спектром, потому что показатели будут не корректными;
- Сдавать кровь нужно в спокойном состоянии.
Если организм подготовлен правильно, в расшифровках липограммы не будет некорректных показателей.

 Необходимо сдать биохимический анализ с липидным спектром к содержанию ↑
Необходимо сдать биохимический анализ с липидным спектром к содержанию ↑Расшифровка
Только на основании липидного профиля, лечащий доктор может поставить правильный диагноз, и сказать холестерин 6,8 ммоль/ — это патологическое опасное повышение, или же такой уровень не несет опасности для организма, потому что повышение произошло по причине высокого показателя высокомолекулярной липидной фракции.
Хотя такое повышение бывает крайне редко.
Расшифровки липограммы:
- В липограмме фракция ЛПНП и ЛПОНП не должна превышать индекс выше, чем 2,590 ммоль/л. Если низкомолекулярные липиды повышены, тогда существует риск развития сердечных и системных патологий;
- Индекс липопротеидов высокой молекулярной плотности должны быть на уровне 1,0360 для мужского организма, и 1,290 для женского.
| Пол пациента | Возраст пациента | Индекс холестерина в норме | ||
|---|---|---|---|---|
| Общий ХС ммоль/литр | ЛПНП ммоль/литр | ЛПВП ммоль/литр | ||
| Мужской организм | До 30-летия | 2,90 — 6,30 | 1,80 — 4,40 | 0,90 — 1,70 |
| С 30-летия до 50 лет | 3,50 — 7,80 | 2,0 — 5,40 | 0,70 — 1,80 | |
| Женский организм | До 30-летия | 2,90 — 5,70 | 1,80 — 4,30 | 0,80 — 2,10 |
| С 30-летия до 50 лет | 3,40 — 7,30 | 1,90 — 5,40 | 0,90 — 2,50 | |
Также по результатам липидного профиля, доктор просчитывает коэффициент атерогенности холестериновых фракций. Норма КАТ — от 2,0 до 3,0 единиц.
Если по результатам липограммы КАТ выше, чем 3 и общий холестерин выше, чем 6,8 ммоль/л, тогда можно с уверенностью сказать, что в системе кровотока пациента развивается системный атеросклероз.

 Необходимо снизить или полностью удалить поступление животного жира к содержанию ↑
Необходимо снизить или полностью удалить поступление животного жира к содержанию ↑Что делать, если холестерин 6,8 ммоль/л?
Если результат биохимии показал индекс липидов 6,8 ммоль/л, тогда необходимо обратиться к доктору за назначением лечения.
При сахарном диабете обоих типов, а также при злокачественной гипертензии и сердечных патологий, совместно с диетой и изменением стиля жизни назначают медпрепараты группы статинов.
Для остальных пациентов понижение индекса холестерина начинается не медикаментозно, а с изменения стиля жизни:
- Корректировка питания — необходимо снизить или полностью удалить поступление животного жира в организм. Мясо (курица или индюшка) и молочную продукцию есть не жирной (обезжиренный йогурт, кефир, брынза и творог). Ввести в меню рыбу и растительные масла с Омега-3, а также орехи и огородную зелень. Свежие овощи, ягоды и фрукты должны занимать больше половины ежедневного рациона. Ежедневно употреблять злаковые и бобовые крупы;
- Отказ от пагубно влияющих на организм привычек — курения и алкоголя. Отказываться от привычек придётся постепенно, потому что резкая смена образа жизни также негативно сказывается на сосудистых оболочках и на сердечном органе;
- Полное отсутствие стрессовых ситуаций. Пациенту с сердечными и сосудистыми патологиями, необходимо научиться контролировать свои эмоции и не реагировать на внешние раздражители. В любой ситуации быть спокойным и уравновешенным;
- Ежедневная активность. Любой человек ежедневно должен проходить суммарно 10 километров. Также рекомендовано начать заниматься в бассейне или же кататься на велосипеде. Если состояние здоровья не позволяет такую активность, то необходимо ежедневно вечером выходить на улицу и просто совершать пешие прогулки.

 Ежедневная активность к содержанию ↑
Ежедневная активность к содержанию ↑Лечение
При сопутствующих патологиях и бездействия диеты, назначают для понижения холестерина с 6,8 ммоль/л медикаменты — статины.
Чаще всего назначаются медпрепараты последнего и третьего поколения с розувастатином и аторвастатином в основе. Данные медикаменты при минимальном побочном действии показывают максимальный терапевтический эффект. Популярные медикаменты — Крестор, Торвакард, Аторис, Тулип, Омакор.
Все статины имеют много негативных эффектов на организм, поэтому они назначаются по индивидуальной схеме лечения.

 Не применять статины для самолечения. к содержанию ↑
Не применять статины для самолечения. к содержанию ↑Профилактика
Чтобы предотвратить повышение индекса холестерина выше, чем 6,8 ммоль/л, необходима профилактика организма:
- Противохолестериновая диета;
- Постоянная борьба с ожирением;
- Отказ от алкоголя и табакокурения;
- Постоянно контролировать индекс сахара и давления в крови;
- Увеличить активность;
- Перенапряжения нервной системы и психики;
- Систематически в целях профилактики делать биохимию на холестерин с липидным профилем.
Заключение
Понижение холестерола с уровня 6,8 ммоль/ только при диабете осуществляется медикаментозно.
В остальных случаях достаточно откорректировать питание и изменить стиль жизни.
Холестерин 6 8 что делать
Повышенное содержание холестерина в крови ассоциируется у многих с риском возникновения различных сердечно-сосудистых заболеваний. От части, это действительно правда, но есть некоторые нюансы.
Например, холестерин 6 8 является повышенным (согласно нормам), однако стоит учитывать, к какой фракции относится этот показатель (к плохому или хорошему холестерину).
Норма холестерина в крови
Вопреки всеобщему убеждению о том, что холестерин не несет организму никакой пользы, на самом деле это вещество незаменимо. Без холестерола жизнедеятельность организма невозможна.
Лучше в организме будет избыточное содержание этого вещества, нежели его недостаток (об этом говорят многие ученые).
Большинство предполагают, что холестерол поступает в организм человека только через пищу. На самом деле это глубокое заблуждение. Около 80 процентов всего холестерина, необходимого для функционирования систем и органов, вырабатывается печенью.
Причем печень вырабатывает холестерин хороший, который не приносит вред. А вот с пищей, наоборот, поступает в основном плохие фракции этого соединения с низкой и очень низкой плотностями).
Расшифровка показателей анализа крови
Чтобы узнать количество холестерола, содержащегося в плазме крови, необходимо сдать анализ на биохимию. Стоит отметить, что биохимическое исследование не сможет показать количество холестерина разных фракций, а покажет только общее количество соединения в крови.
По общему содержанию холестерина в крови не просто определить, действительно ли вещество несет вред для организма, ведь неизвестно, какой именно фракции в организме больше.
Но медики попробовали разработать наиболее эффективную систему определения безопасного содержания холестерина в крови.

До 5 микромоль на 1 литр крови.
Официальная медицина допускает, что максимальным содержанием холестерола в крови, который не несет вреда для здоровья, является показатель в 6 микромоль на литр крови.
Но большинство медицинских работников говорят, что показатели до 5 микромоль являются наиболее безопасными для организма человека и точно не несут в себе вреда для здоровья.
Холестерин от 5 до 6 микромоль на литр крови.
Когда показатель превышает отметку в пять микромоль, большинство медиков рекомендуют немного изменить свой  образ жизни (начать больше двигаться, правильно питаться, кушать меньше продуктов, содержащих животные жиры).
образ жизни (начать больше двигаться, правильно питаться, кушать меньше продуктов, содержащих животные жиры).
Этот показатель является границей между нормальным содержанием холестерина в крови и его повышенным содержанием.
Лучше не переходите эту границу, а старайтесь следовать всем указаниям лечащего врача.
Показатели выше 6 микромоль на литр (в том числе и холестерин 6 8).
Превышение нормы даже на несколько сотых микромоль может пагубно отразиться на сердечно-сосудистой системе организма. Но это не всегда так.
Если вы даже за несколько дней до сдачи анализа съели слишком много жирного мяса, то это может отразится и на итоговых показателях. Старайтесь за 2-3 дня до похода в лабораторию не кушать ничего слишком жирного, иначе вам могут ошибочно поставить неверный диагноз.
Если количество холестерина в крови сильно превышает норму, то многие специалисты рекомендуют сделать липограмму, которая определяет концентрацию разных фракций холестерола и даст более подробную информацию о содержании этого соединения в вашем организме.
Липограмма
Только после того, как вы сделаете липограмму, врачи смогут правильно поставить вам диагноз. Холестерол самостоятельно не растворяется в плазме крови – ему помогают транспортные белки. Они вместе с холестерином образуют так называемые липопротеиды.
Которые в свою очередь делятся на высокоплотные, низкоплотные и очень низкоплотные:
- По липограмме уровень липопротеидов низкоплотного и очень низкоплотного характера вместе не должен превышать отметку в 2, 59 микромоль на литр крови человека. Если этот показатель повышен, то можно с уверенность говорить о возможном риске развития сердечно-сосудистых заболеваний.
- Уровень содержания липопротеидов с высокой плотностью в крови не должен превышать отметку в 1, 036 для мужчин и 1,29 для женщин.

Холестерин 6 8, что делать
Холестерин в норме не должен превышать отметку в 6 микромоль на литр крови. Но если холестерин 6 8, что делать в этом случае. Для начала не нервничайте и постарайтесь успокоиться. Вы же не хотите усугубить свое положение? Если нервы вы успокоили, то риск возникновения сердечно-сосудистых заболеваний вы уже снизили – уже хорошо.
Следующий шаг – это консультация со специалистом. Скорее всего вам пропишут некоторые препараты и  порекомендуют изменить образ жизни.
порекомендуют изменить образ жизни.
Под изменением образа жизни подразумевается:
- Правильное регулярное питание.
Рекомендуется употреблять в пищу продукты, снижающие холестерин. К таким относят: семя льна, ячмень, миндаль, зеленый чай, красный овощи и фрукты и др.
- Отсутствие стрессов различного характера;

- Полный или частичный отказ от вредных привычек.
Скорее всего вам посоветуют начать отказываться от вредных привычек постепенно, так как резкая перемена образа жизни может сказать еще более пагубно.
- Регулярная двигательная активность.
Человек должен каждый день проходить не менее 10 километров. Если вы не выполняете эту норму, то постарайтесь хотя бы на несколько часов выходить из дома и просто гулять по улице(парку).

Уровень холестерина в крови от 6,0 до 6,9 ммоль/л
 Холестерин в человеческом организме выполняет важные функции: способствует синтезу половых гормонов, витаминов, участвует в строительстве и мембран клеток.
Холестерин в человеческом организме выполняет важные функции: способствует синтезу половых гормонов, витаминов, участвует в строительстве и мембран клеток.
Отклонение от нормального уровня в большую или меньшую сторону приводит к появлению проблем в организме (от атеросклероза до инфаркта и даже инсульта).
Своевременная сдача анализов, правильно подобранное лечение и диета способствуют нормализации значений, предотвращению развития сопутствующих заболеваний.
Общий уровень, ЛПВП или ЛПНП: на какой показатель ориентироваться
Общий холестерин делится на фракции. Основными и наиболее численными являются две из них:
Синтез холестерола происходит в печени.
Для перемещения соединений к тканям холестерин связывается с белками, называемыми липопротеидами или липопротеинами.
 Основной задачей липопротеидов высокой плотности (ЛПВП) является удаление из органов и тканей лишнего количества холестерола и его транспортировка в печень для утилизации.
Основной задачей липопротеидов высокой плотности (ЛПВП) является удаление из органов и тканей лишнего количества холестерола и его транспортировка в печень для утилизации.
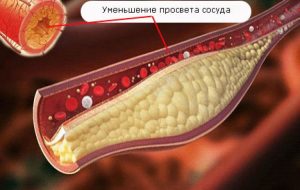
Протеины низкой плотности (ЛПНП) переносят жиры из печени в ткани по кровеносным сосудам. Они имеют высокую степень атерогенности, т.е. без труда оседают на стенках сосудов, уменьшая их просвет.
При сдаче анализов пристальное внимание нужно обращать на показатели ЛПНП и общего холестерина. Отклонение от нормальных значений приводит к увеличению риска возникновения инфаркта, инсульта. Также соединения холестерина могут приводить к образованию бляшек в кровеносных сосудах.
Уровень холестерина 6,0-6,9 – это норма или много?
Чтобы понять, является ли данный интервал нормальным или показывает превышение, нужно знать, какие показатели в медицинской практике считаются нижними и верхними границами у мужчин и женщин в разном возрасте.
Общепринятые нормальные значения холестерина в крови у мужчин:
| Возраст, лет | Общий холестерол, ммоль/л | ЛПВП, ммоль/л | ЛПНП, ммоль/л |
| 15-20 | 2.91-5.10 | 1.61-3.37 | 0.78-1.63 |
| 20-25 | 3.16-5.59 | 1.71-3.81 | 0.78-1.63 |
| 25-30 | 3.44-6.32 | 1.81-4.27 | 0.80-1.63 |
| 30-35 | 3.57-6.58 | 2.02-4.79 | 0.72-1.63 |
| 35-40 | 3.63-6.99 | 1.94-4.45 | 0.88-2.12 |
| 40-45 | 3.91-6.94 | 2.25-4.82 | 0.70-1.73 |
| 45-50 | 4.09-7.15 | 2.51-5.23 | 0.78-1.66 |
| 50-55 | 4.09-7.17 | 2.31-5.10 | 0.72-1.63 |
| 55-60 | 4.04-7.15 | 2.28-5.26 | 0.72-1.84 |
| 60-65 | 4.12-7.15 | 2.15-5.44 | 0.78-1.91 |
| 65-70 | 4.09-7.10 | 2.49-5.34 | 0.78-1.94 |
| Больше 70 | 3.73-6.86 | 2.49-5.34 | 0.85-1.94 |
Таблица приемлемых значений у женщин:
| Возраст, лет | Общий холестерол, ммоль/л | ЛПВП, ммоль/л | ЛПНП, ммоль/л |
| 15-20 | 3.08-5.18 | 1.53-3.55 | 0.91-1.91 |
| 20-25 | 3.16-5.59 | 1.48-4.12 | 0.85-2.04 |
| 25-30 | 3.32-5.75 | 1.84-4.25 | 0.96-2.15 |
| 30-35 | 3.37-5.96 | 1.81-4.04 | 0.93-1.99 |
| 35-40 | 3.63-6.27 | 1.94-4.45 | 0.88-2.12 |
| 40-45 | 3.81-6.53 | 1.92-4.51 | 0.88-2.28 |
| 45-50 | 3.94-6.86 | 2.05-4.82 | 0.88-2.25 |
| 50-55 | 4.20-7.38 | 2.28-5.21 | 0.96-2.38 |
| 55-60 | 4.45-7.77 | 2.31-5.44 | 0.96-2.35 |
| 60-65 | 4.45-7.69 | 2.59-5.80 | 0.98-2.38 |
| 65-70 | 4.43-7.85 | 2.38-5.72 | 0.91-2.48 |
| Больше 70 | 4.48-7.25 | 2.49-5.34 | 0.85-2.38 |
Уровень от 6,0 до 6,9 ммоль/л в возрастной категории от 30 до 50 лет, как у женщин, так и у мужчин в основном является верхней допустимой границей, либо незначительно превышает нормальные показатели.
Если после расшифровки анализа крови показатель общего холестерола в границах 6,0-6,4, не стоит переживать, возможно, перед сдачей человек употреблял продукты с повышенным содержанием жира, результат не всегда будет достоверным.
В таком случае лучше отказаться от вредных привычек, слегка скорректировать питание, исключив продукты, повышающие холестерин. Прием лекарственных средств не требуется.
Уровень холестерина от 6,6 до 6,7 ммоль/л требует основательной корректировки питания, вопрос о необходимости применения препаратов решает лечащий врач.
Значение 6,8-6,9 в результатах анализа свидетельствует о накоплении лишнего холестерина в организме, в таком случае нужно консультироваться с врачом, он подберет лечение, назначит определенную диету. От человека потребуется отказаться от курения и чрезмерного употребления алкоголя.
Как ощущается отклонение от нормы?

Первое время человек может чувствовать себя вполне хорошо и не жаловаться на плохое самочувствие, но существуют косвенные признаки, по которым можно определить, что уровень холестерина стал повышаться. Самостоятельно понять, что причиной возникновения неприятных симптомов является именно повышенный уровень холестерола сложно, необходимо обращаться к терапевту для консультации и уточнения диагноза.
Симптомы:
- возникновение болевых ощущений в области сердца;
- повышение давления;
- быстрая утомляемость.
Если бляшки образовались в кровеносных сосудах, идущих к ногам, то будет ощущаться боль, слабость конечностей после физической нагрузки или после длительной ходьбы.
Основным признаком является появление стенокардии. Неприятные ощущения возникают после переживаний, во время выполнения работы, требующей применения физической силы. Человек начинает быстрее уставать, появляется хроническая усталость.
Эти признаки на начальной стадии могут не проявляться, поэтому без сдачи анализов крайне сложно выявить повышение холестерина в крови.
Что значит показатель свыше 6 ммоль/л?
Значение 6,0 и больше может быть верхней границей, тогда достаточно отказаться от вредных привычек, скорректировать питание. Но у женщин в возрасте от 15 до 35 лет такой показатель означает превышение, у мужчин это возрастная категория 15-25 лет.
Повышение уровня выше нормальных значений может привести к постепенному уменьшению просвета кровеносных сосудов, кровь не сможет в достаточных количествах транспортировать полезные вещества к тканям и органам. Отсутствие лечения приводит к появлению сопутствующих заболеваний.
 Излишки холестерина откладываются на стенках сосудов, идущих к головному мозгу, повышается риск возникновения инсульта, инфаркта. Появляется сердечная недостаточность, миокард снабжается кровью не в полной мере из-за сужения сосудов. Так как холестерол в нормальных условиях участвует в образовании половых гормонов и витаминов, его превышение приводит к сбою в синтезе.
Излишки холестерина откладываются на стенках сосудов, идущих к головному мозгу, повышается риск возникновения инсульта, инфаркта. Появляется сердечная недостаточность, миокард снабжается кровью не в полной мере из-за сужения сосудов. Так как холестерол в нормальных условиях участвует в образовании половых гормонов и витаминов, его превышение приводит к сбою в синтезе.
Сам холестерин не может быть причиной смерти, но осложнения, вызываемые повышением уровня, в частности увеличение риска возникновения инсульта и инфаркта может привести к летальному исходу.
Возможные причины повышения
«Плохой» холестерин (так среди неспециалистов называются ЛПНП) повышается, если есть определенные причины:

Факторы, влияющие на «хороший» и на «плохой» ХС.
- в семье есть или были люди с повышенным холестерином в крови;
- в питании преобладает жирная, жареная пища, в рационе мало овощей, фруктов;
- имеется сахарный диабет, цирроз печени или панкреатит;
- человек не ведет активный образ, занятия спортом являются нерегулярными;
- наличие вредных привычек (алкоголизм, курение).
Холестерин повышается и при беременности, но это не повод для волнения. У беременных перестраивается весь организм, меняются процессы обмена, синтеза. После рождения ребенка значения возвращаются к нормальному уровню.
Что делать, чтобы нормализовать уровень холестерина?
Прежде всего стоит пересмотреть питание, по возможности исключить пищу, богатую животными жирами. Около 25% вещества попадает в организм именно через пищу.
Рекомендуется снизить потребление следующих продуктов:
- Жирные сорта мяса.
- Почки, печень, желудок.
- Сливочное масло.
- Маргарин.
- Сыры с высоким содержанием жира.
- Пальмовое масло.
- Креветки, кальмары.

Полезные и вредные жиры.
Увеличить потребление продуктов, содержащих полиненасыщенные жирные кислоты.
Они содержатся в таких продуктах, как:
- Рыбий жир.
- Лососевые сорта рыбы.
- Льняное, кукурузное, рапсовое, оливковое масло.
- Тунец.
- Скумбрия.
- Палтус.
- Орехи.
- Фасоль, горох.
В рационе должны присутствовать фрукты, овощи, зелень. Они богаты витаминами, клетчаткой, микроэлементами. Нежелательно готовить супы на мясном бульоне. Это значит, что необходимо перейти на овощной бульон.
Кроме сбалансированного питания важно вести активный образ жизни. Если раньше человек никогда не занимался спортом, то начать можно с пеших прогулок в течение 15-20 минут, постепенно увеличивая временной промежуток. Затем можно перейти к легкому бегу, хорошей привычкой будет выполнение упражнений утренней гимнастики.
Спустя 2-3 месяца возможен переход к умеренным силовым тренировкам. Принцип заключается в том, чтобы тренировки не причиняли неприятных симптомов, а улучшали состояние человека. В результате регулярных занятий спортом увеличивается кровоток, уходит лишний вес, улучшается настроение.
В случае повышения уровня общего холестерина в молодом возрасте помимо диеты и активного образа жизни может потребоваться прием лекарственных средств. Список препаратов назначает врач.

Чаще всего применяют статины – химические вещества, снижающие выработку ферментов, отвечающих за синтез холестерина.
Наиболее известные препараты:
- «Ловастатин». Выпускается в таблетках. Снижает уровень холестерола на 25%.
- «Аторвастатин». В результате приема происходит снижение на 47%.
- «Розувастатин». Является самый известный и эффективным, при прохождении курса лечения этим препаратом уровень холестерина уменьшается на 55%.
Точную дозировку, сроки лечения определяет врач, для каждого случая будут свои значения. Самому назначать дозировку нельзя, возможно проявление негативных последствий.
Если есть подозрения, что уровень повысился, следует предпринять следующие шаги:
- записаться на прием к врачу, сдать анализы;
- проанализировать рацион, убрать нежелательные продукты;
- начать занятия спортом, по утрам делать зарядку;
- при назначении препаратов не игнорировать их прием, а следовать схеме лечения;
- в целях профилактики периодически сдавать анализы крови на определение уровня холестерина (не реже, чем раз в 3 года).
Уровень общего холестерина в пределах 6,0-6,9 ммоль/л в некоторых случаях является нормой, но в определенном возрасте такие значения свидетельствуют о превышении.
 В кровеносной системе человека всегда присутствует холестерин.
В кровеносной системе человека всегда присутствует холестерин.
Данное соединение участвует в синтезе гормонов, витамина Д, строительстве клеточных мембран.
Увеличение холестерола (химическое название) в крови приводит к нарушениям кровообращения и работы органов.
Иногда достаточно скорректировать рацион, в других случаях необходимо принимать лекарственные препараты. Сдача анализов позволит узнать, насколько превышены допустимые пределы.
Общий уровень, ЛПВП или ЛПНП: на какой показатель ориентироваться
Холестерин относится к семейству жирных спиртов. Он не растворим в воде. Так как в крови тоже присутствует вода, то для транспортировки по кровеносной системе связывается с хорошо растворимыми соединениями, содержащими транспортные белки – аполипротеины. Соединения называются липопротеидами (липопротеинами).
Липопротеиды принято делить на три группы:
- Высокой плотности (ЛПВП).
- Низкой плотности (ЛПНП).
- Очень низкой плотности (ЛПОНП).
Среди пациентов распространено деление на «хороший» и «плохой» холестерин. ЛПВП считается «хорошим», а ЛПНП и ЛПОНП относится к «плохому» холестеролу. Протеиды высокой плотности удаляют лишние частицы жира со стенок кровеносных сосудов, транспортируют их в печень для процессов переработки, в дальнейшем они выводятся с желчью.
И наоборот, увеличение ЛПНП приводит к их накоплению внутри артерий, приводя к сужению просвета, результатом является появление атеросклероза.

Нарушение кровообращение вследствие оседания на стенках сосудов атерогенных фракций холестерина.
Сумма липопротеинов разной плотности, свободного холестерола и холестерина, представленного в форме эфиров, называется общим холестерином (ОХ).
При расшифровке анализов нужно обращать внимание на два показателя:
- ОХ.
- Содержание протеинов низкой плотности.
Уровень холестерина 8,0-8,9 – это норма или много?
Норма содержания холестерина в крови зависит от возраста, пола, анамнеза и многих других факторов. Однако опытным путем были выявлены обобщенные значения, которые принято считать за норму. При указанных показателях риск развития атеросклероза и его последствий минимален.
Общепринятые нормальные показатели у мужчин представлены в таблице ниже:
| Возраст, лет | Общий холестерол, ммоль/л | ЛПВП, ммоль/л | ЛПНП, ммоль/л |
| 15-20 | 2.91-5.10 | 1.61-3.37 | 0.78-1.63 |
| 20-25 | 3.16-5.59 | 1.71-3.81 | 0.78-1.63 |
| 25-30 | 3.44-6.32 | 1.81-4.27 | 0.80-1.63 |
| 30-35 | 3.57-6.58 | 2.02-4.79 | 0.72-1.63 |
| 35-40 | 3.63-6.99 | 1.94-4.45 | 0.88-2.12 |
| 40-45 | 3.91-6.94 | 2.25-4.82 | 0.70-1.73 |
| 45-50 | 4.09-7.15 | 2.51-5.23 | 0.78-1.66 |
| 50-55 | 4.09-7.17 | 2.31-5.10 | 0.72-1.63 |
| 55-60 | 4.04-7.15 | 2.28-5.26 | 0.72-1.84 |
| 60-65 | 4.12-7.15 | 2.15-5.44 | 0.78-1.91 |
| 65-70 | 4.09-7.10 | 2.49-5.34 | 0.78-1.94 |
| Больше 70 | 3.73-6.86 | 2.49-5.34 | 0.85-1.94 |
Таблица приемлемых значений у женщин:
| Возраст, лет | Общий холестерол, ммоль/л | ЛПВП, ммоль/л | ЛПНП, ммоль/л |
| 15-20 | 3.08-5.18 | 1.53-3.55 | 0.91-1.91 |
| 20-25 | 3.16-5.59 | 1.48-4.12 | 0.85-2.04 |
| 25-30 | 3.32-5.75 | 1.84-4.25 | 0.96-2.15 |
| 30-35 | 3.37-5.96 | 1.81-4.04 | 0.93-1.99 |
| 35-40 | 3.63-6.27 | 1.94-4.45 | 0.88-2.12 |
| 40-45 | 3.81-6.53 | 1.92-4.51 | 0.88-2.28 |
| 45-50 | 3.94-6.86 | 2.05-4.82 | 0.88-2.25 |
| 50-55 | 4.20-7.38 | 2.28-5.21 | 0.96-2.38 |
| 55-60 | 4.45-7.77 | 2.31-5.44 | 0.96-2.35 |
| 60-65 | 4.45-7.69 | 2.59-5.80 | 0.98-2.38 |
| 65-70 | 4.43-7.85 | 2.38-5.72 | 0.91-2.48 |
| Больше 70 | 4.48-7.25 | 2.49-5.34 | 0.85-2.38 |
Уровень холестерина в пределах 8,0-8,9 ммоль/л как у женщин, так и мужчин является существенным превышением верхней границы.
С возрастом количество холестерола увеличивается, риск возникновения гиперхолестеринемии повышается. Для профилактики нужно ежегодно проходить профилактические медицинские осмотры, сдавать кровь на анализ. У женщин повышение происходит быстрее, что связано с наступлением менопаузы, нарушением гормонального фона.
Когда значение холестерина приближается к отметке 8,2, 8,3 до 8,9 и больше, практически во всех случаях можно говорить о наличии атеросклероза – прогрессирующем образовании на стенках сосудов холестериновых бляшек.
Показатели также могут повышаться и при беременности, но лечение в таком случае, как правило, не требуется. В этот период у женщины происходит перестройка всего организма, после рождения ребенка уровень должен снизиться до допустимых значений.
Признаки отклонения от нормы
Повышение уровня негативно сказывается на организме. Однако на начальных стадиях симптомы не явные и менее ощутимы, что усложняет своевременную диагностику нарушений.

Ксантомы вокруг глаз являются явным признаком повышенного на протяжении длительного времени холестерина.
Характерные симптомы:
- головная боль;
- сонливость, слабость;
- увеличение частоты сердечных сокращений;
- боли в области груди, нижних конечностей;
- ухудшение зрения;
- повышенное потоотделение;
- появление доброкачественных образований на верхнем или нижнем веке;
- ухудшение свойств памяти.
Если замечено хотя бы 4 из вышеописанных признаков, нужно обращаться к врачу – терапевту или непосредственно к кардиологу. Он определит дальнейшие действия, назначит проведение исследований, сдачу анализов.
Что значит показатель свыше 8 ммоль/л?
Уровень 8,0-8,9 означает, что в сосудах уже присутствуют атеросклеротические бляшки.
Отсутствие лечения попросту опасно еще большими осложнениями. Если поражены сосуды, ведущие к сердцу, повышается вероятность появления стенокардии, инфаркта. Сужение просвета кровеносных сосудов почек приводит к артериальной гипертензии. Большую опасность представляет наличие бляшек около головного мозга, итогом может стать инсульт.
Если ощущается боль в ногах, при отсутствии лечения появляется хромота, в запущенных случаях развивается сухая гангрена.
Возможные причины повышения
Причин, по которым развивается патология, довольно много, большинство из них не являются особенными и часто встречаются у людей пожилого возраста:
- наследственные болезни;
- заболевания почек;
- сахарный диабет;
- цирроз, гепатит;
- гипотиреоз;
- панкреатит;
- лишний вес;
- нарушенный обмен веществ.
Что делать, чтобы нормализовать уровень холестерина?
Лечение является комплексным. Назначается диета, исключающая употребление жирной и жареной пищи. Необходимо регулярно заниматься посильными физическими упражнениями. Хорошей привычкой будет ежедневное выполнение зарядки. Врачом назначается прием лекарственных препаратов.
Только комплексное лечение позволит снизить показатели до нормальных значений, любой из методов по отдельности имеет едва ощутимый эффект.
Гипохолестериновая диета

Около 70-75% холестерина вырабатывается печенью и около 25% поступает с пищей.
Диета строится на соблюдении определенных принципов.
Необходимо отказаться от употребления жирной пищи, исключить пальмовое, сливочное масло. Готовить рыбу на пару рекомендуется не менее 1-2 раз в неделю. Из мяса лучше остановить выбор на курице, кролике или не жирной телятине. Предпочтительно употреблять вареную или тушеную пищу.

Полезные и вредные жиры при повышенном холестерине.
Другие принципы диеты:
- запрещен алкоголь;
- увеличение в рационе овощей, фруктов;
- курица готовиться без шкуры;
- супы варить на овощном бульоне или охладить мясной бульон, убрать жир;
- принимать пищу 5-6 раз в день небольшими порциями.
Также эффективен прием витаминных добавок:
- Омега-3;
- Фолиевая кислота;
- Никотиновая кислота;
- Витамины С и Е.
Соблюдение ограничений в совокупности с приемом лекарственных препаратов позволит снизить показатели до допустимой нормы.
Образ жизни
Начинать заниматься спортом нужно постепенно, Даже незначительная, но регулярная физическая нагрузка приводит к улучшению кровообращения, повышению иммунитета, настроения.
Начать можно с прогулки по парку, лесу 20-30 минут в день. После 2-3 месяцев, при возможности переходить к пробежкам, постепенно включать силовые тренировки. Исключить или максимально уменьшить употребление алкогольных напитков.
Печень вырабатывает холестерин в ещё большем количестве, если у человека имеется лишний вес, необходимо от него избавляться. По возможности оберегать себя от стрессов.
Статины и фибраты

Помимо корректировки питания и занятий спортом необходимо применение лекарственных средств. Подбирает препараты врач, он же назначает точную дозировку, время лечения. Как правило, используют препараты из группы статинов и фибратов.
Статины – лекарственные средства, замедляющие активность ферментов, участвующих в синтезе холестерина. Начинается лечение с приема минимальных дозировок – 5 или 10 мг – постепенно происходит увеличение дозы, параллельно контролируют необходимые показатели.
Важно понимать, что придется принимать лекарственные средства на протяжении длительного времени (от 6 месяцев до 2-3 лет), в других случаях таблетки принимают постоянно.
Согласно медицинской практике применения статинов, содержание холестерола в крови снижается на 35-65%. Наибольший эффект достигается при использовании лекарственных препаратов 4 поколения:

- Аторвастатин;
- Церивастатин;
- Розувастатин;
- Питавастатин.
Кроме снижения уровня ЛПНП незначительно увеличивается количество протеидов высокой плотности, что способствует более быстрому выведению из организма излишков холестерина. Прием статинов сочетается с фибратами.
Фибраты – производные фиброевой кислоты. Они снижают количество триглицеридов, ЛПНП, способствуют нормальной циркуляции крови, улучшают жировой обмен.
Чаще всего используются следующие лекарственные препараты:
- «Фенобриат». Выпускается в форме таблеток, помимо основной задачи снижает вероятность появления тромбов.
- «Безафибрат».
- «Гемфиброзил».
Препараты принимают на протяжении 2-3 месяцев, затем делают анализ крови, оценивают эффективность лечения. Если наблюдается положительная динамика, дозировка уменьшается, впоследствии прием прекращают. В случае отсутствия результата пересматривается схему лечения, подбираются другие лекарственные средства.
Повышение уровня холестерина в интервале от 8,0 до 8,9 ммоль/л может привести к серьезным последствиям, но правильное, комплексное лечение позволит восстановить значения до нормальных пределов. Соблюдение вышеописанных немедикаментозных рекомендаций поможет не допустить ещё большего повышения, а применение лекарственных препаратов позволяет постепенно нормализовать показатель.
Существуют две шкалы измерения этого вещества в крови — мг/дл и ммоль/л. Первая означает миллиграмм на децилитр, а вторая – миллимоль на литр.
По первой шкале:
- Меньше 200 мг/дл – это оптимальный показатель;
- От 200 до 239 мг/дл – максимально допустимая норма;
- От 240 – это уже высокая концентрация.
По второй шкале:
- Менее 5 ммоль/л – отличный показатель;
- Между 5 и 6,4 ммоль/л – незначительное превышение;
- От 6,5 до 7,8 ммоль/л – высокий, но не критический;
- Выше 7,8 ммоль/л – очень высокий.
Смотри актуальную информацию от ведущих специалистов — холестерин 6.
Если вам назвали цифру 6, то речь идёт о ммоль/л. Соответственно вы попадаете в группу с незначительным превышением.

Обращайте внимание не на слово «незначительное», а на «превышение». Уже стоит задуматься и начать действовать, чтобы потом не сожалеть об упущенном времени и нанесённом вреде здоровью. Тем боле, что вы стоите практически на границе.
Врачи Великобритании склоняются к тому, что содержание холестерина выше 6 – это высокий показатель. И он в большинстве случаев приведёт к атеросклеротической болезни.
Каким бывает?
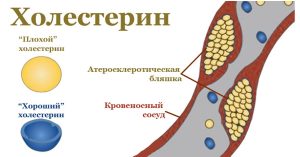
Холестерин делится на две категории: «плохой» и «хороший». Медицинская терминология первый называет «липопротеиды низкой плотности» (ЛНП), а второй – «липопротеиды высокой плотности» (ЛВП). Первый имеет свойство оседать на стенках сосудов в виде атеросклеротических бляшек. Второй защищает наши сосуды от образования этих бляшек.
Совсем не стоит паниковать, когда общий уровень значительно превышает норму. Тут надо сдать дополнительный анализ — полный липидный профиль крови. На его основании можно увидеть, какой холестерин у вас превышает норму, и стоит ли сильно переживать. Возможно, в вашем случае именно «хороший» доминирует, и никаких причин для паники нет.
Сдаём анализ правильно
Проверять наличие холестерина в крови должен каждый человек. Только в возрасте 20 лет это вполне можно делать 1 раз в пять лет. Когда же человек переступает 40-летний рубеж, то тут однозначно нужна ежегодная проверка. Для людей после 60 – два раза в год.
Если вы относитесь к группе риска, если количество холестерина в вашей крови значительно превышает норматив, тогда отнеситесь к этому анализу серьёзно, и вместе со своим лечащим врачом определите схему сдачи биохимии.
Обязательно обратите внимание на правильную сдачу анализа. Вы не должны принимать пищу как минимум за 12 часов до сдачи анализа, а в идеале – за 14 часов. Но и это ещё не показатель того, что анализ сдан правильно, и у вас действительно холестерин составляет 6 ммоль/л.
Например, врачи отмечают зависимость поднятия холестерина в период Пасхи. Когда больные употребляют значительное количество яиц, как в чистом виде, так и в салатах, выпечке, когда употребляют много майонезных салатов в последнюю неделю, то биохимический анализ будет неправдив.

Чрезмерное употребление нехорошо. Даже временно превышение холестерина в крови приведёт к нежелательным последствиям. Но с другой стороны такое временное превышение показателей не означает, что надо быстро приниматься за медицинские препараты.
Вывод: перейдите к нормальному питанию, ведите привычный образ жизни несколько недель и снова сдайте биохимический анализ. Таким образом, вы увидите общую картину, на которую не будет влиять нерегулярное употребление тех или иных продуктов.
Если всё же второй результат покажет, что у вас холестерин в районе 6 единиц, тогда принимайтесь за оздоровительные меры.
Что предпринять самостоятельно для снижения холестерина?
Уменьшите в своём рационе количество продуктов, которые сами имеют большой процент холестерина, состоят из насыщенных жиров и всевозможных транс-жиров. Эти продукты негативно действуют не только на наши сосуды, но и на большое количество органов, состояние кожи и т. д.
Сами по себе такие продукты могут привести к ишемической болезни сердца или же атеросклерозу.
Минимизируйте или исключите:
- Жирное мясо;
- Животные жиры;

- Субпродукты;
- Сливочное масло;
- Маргарин;
- Жирные сорта сыра;
- Яичные желтки;
- Кокосовое и пальмовое масло;
- Печень трески, креветки, кальмары.
Пересмотрите своё питание в пользу продуктов, богатых ненасыщенными жирами:
- Растительное масло из кукурузы, льна, сои и, конечно, подсолнечника;
- Рыбий жир;
- Лосось, сельдь, скумбрия, тунец, палтус и другие рыбы холодных морей;
- Оливковое и рапсовое масло – это кладезь мононенасыщенных жиров. Обязательно добавьте их в своё питание.
Обязательно стоит ввести продукты, которые выводят из организма плохой холестерин:
- Груши, яблоки, персики, абрикосы, апельсины;

- Малина, голубика, ежевика, клубника, черника;
- Цветная капуста, спаржевая фасоль, кольраби, брокколи;
- Фасоль, бобы, горох;
- Свёкла, морковь, редька, редиска, брюква.
Как питаться?
У вас обнаружили в крови холестерин 6 ммоль/л. Что делать и как правильно наладить питание?
Начните свой день с каши. Идеально употреблять утром гречневую, ячменную или лучше овсяную, которые приготовлены на воде. Любите утром бутерброд? Замените привычный хлеб сортами грубого помола. На него наносите нежирный творог, сыр с жирностью не выше 20 %.

Можно разнообразить свой завтрак омлетом. Но не стоит брать яйцо целиком, а лучше всего использовать белки, из которых можно приготовить отличные паровые омлеты.
На обед отведайте суп, но не жирный, наваристый, а лёгкий, овощной. Если всё же вы не можете жить без бульонов, то берите птицу. При этом после приготовления суп стоит остудить, снять жир, который образуется сверху, а потом только приниматься за обед.
На второе лучше подобрать сорта макарон группы «А». Можно снова поесть кашу. Для её приготовления используйте не только крупы привычной обработки, но, например, попробуйте бурый рис.
Обязательно включайте в питание рыбу. Это может быть как речная, так и морская рыба.
С видов жирной морской рыбы лучше снимите кожу. Такие рыбные обеды устраивайте как минимум два раза в неделю. А лучше – ещё чаше: ежедневно употребляйте по одному рыбному блюду.
Кроме рыбы на обед вполне можно употребить постные сорта мяса. Это значит, что на нём вы не увидите жира. Но не переусердствуйте с количеством говядины, телятины, баранины. Пусть это будет кусочек менее 90 граммов. Птица – самое лучшее мясо для тех, кто страдает превышением холестерина. Пусть это будет индейка, курица. Но кожу с тушки снимайте до приготовления.
Обязательно на обед (и не только на обед) берите овощи и фрукты. Пусть их объём в день будет не менее 400 граммов.
Перекусить между приёмами пищи желательно не булочкой или шоколадкой, а орешками – миндальными, грецкими.
Готовьте пищу с помощью варки, тушения, запекания, гриля. Можно иногда жарить, но на растительном масле, а лучше просто на антипригарной сковороде.
На ужин не стоит разгоняться с количеством еды и её разнообразием. Ограничьтесь несколькими видами продуктов. Снова же не забывайте включать овощи и фрукты, низкопроцентные или вовсе обезжиренные молочные продукты – творог, сыры.
Такое питание поможет вам не только минимизировать количество плохого холестерина, но и сбросить лишний вес, приведёт в норму весь ваш организм.
Движением разобьём холестерин
С питанием разобрались. Но не только оно влияет на формирование холестерина в крови. Физические нагрузки, спорт, движение – это то, что поможет вам справиться с повышенным холестерином. Сразу это не воспринимается: как ходьба поможет ликвидировать плохой холестерин? Но в нашем организме всё закономерно.
Изменения привычного сидячего образа жизни на более подвижный (подъём по лестнице, прогулка протяжённостью в пару автобусных остановок, отказ от автомобиля несколько раз в неделю) поможет вам избавиться от плохого холестерина и повысить количество хорошего.

Но всё должно быть в меру. Если вам уже далеко за 40, и вы никогда не занимались спортом, то не беритесь сразу за максимальные нагрузки. Идите к своей цели постепенно. Начните с ходьбы, перейдите на медленный бег, а потом уже отправляйтесь в спортзал.
Кроме того помните, что медики утверждают: подъём тяжестей может привести к увеличению количества плохого холестерина и уменьшению хорошего.
Кто склонен к повышенному холестерину?
- В первую очередь это люди с лишними килограммами. Если вы мужчина и у вас талия больше 94, то надо сбросить эти лишние кг. Для женщины окружность в талии не должна превышать 80 см.
- Курение – причина не только потерять значительную часть своей жизни из-за пагубной привычки, но и возможность повысить «плохой» холестерин в крови.
- Контролируйте артериальное давление. Оно не должно превышать 140/90.
- Здоровое психоэмоциональное состояние – это здоровье всего организма. Не ругайтесь, уделяйте время для расслабляющих процедур, отдыхайте эмоционально.
- Спите не менее 8 часов в сутки. Если на сон вы отводите значительно меньше или значительно больше времени, то вы у вас станет больше шансов заработать «плохой» холестерин.
С возрастом количество холестерина возрастает. Если до менопаузы у женщин «плохой» холестерин ниже, чем у мужчин, то потом всё меняется.
На уровень холестерина влияют наследственные факторы. Однако при выставлении диагноза, исключите семейные привычки, которые были привиты ещё в детстве: жирное питание, малоподвижный образ жизни. Только при таком условии рассматривайте повышение холестерина как наследственный фактор.
Плохую роль в балансе между двумя видами холестерина играют лекарства. Многие безрецептурные препараты повышают липидный профиль. Значит, и уровень «плохого» холестерина.
Обязательно контролируйте уровень холестерина, если у вас:
- Сахарный диабет;
- Дисбаланс гормонов;
- Заболевания печени;
- Почечная недостаточность.
Этот перечень во многих случаях способствует повышению холестерина.
Холестерин 6: что делать?
Если у вас уровень холестерина не выше 6 ммоль/л, то пока вам надо задуматься о своём здоровье. Но принимать кардинальные решения – употреблять медицинские препараты – не спешите.
Изменив образ жизни, свои привычки, питание, пересмотрев свой ритм жизни и отношение к ней, вы вполне сможете понизить уровень плохого холестерина до показателя нормы.
Если же вы ведёте здоровый образ жизни, исключили из своего рациона продукты, которые способствуют образованию холестерина, а норма вредного вещества в крови не падает или же продолжает расти, то надо обращаться за медицинской помощью.

Врач разработает схему применения препаратов, которые вам придётся пить долгое время. И с их помощью вы сможете контролировать уровень холестерина в крови.
что делать, чем опасно, причины повышения
Когда анализ крови показывает холестерин 6 и выше, то это может свидетельствовать о повышении риска развития атеросклеротических поражений сосудов. Возникновение заболевания обусловлено нарушением обмена веществ и избыточным употреблением жиров в рационе. Снизить количество липопротеидов в крови поможет прием медикаментозных средств, которые способствуют их естественному выведению из организма или правильное питание.

Содержание ОХ от 11 до 14 ммоль на литр указывает на значительное нарушение обмена жиров в организме и является опасным для жизни состоянием.
Какая норма в крови?
Холестерин представляет собой липидное вещество, которое входит в состав клеток нашего организма. Он может образовываться непосредственно из продуктов питания, но преимущественно вырабатывается печенью. Выполняя в организме множество функций, он является жизненно необходимым, но его избыток представляет угрозу для жизни.
Для выявления патологий, что связаны с изменением уровня холестерина на ранних стадиях необходимо определить такие фракции липопротеидов:
 На развитие патологического состояния могут влиять концентрации «плохих» и «хороших» липопротеидов.
На развитие патологического состояния могут влиять концентрации «плохих» и «хороших» липопротеидов.- Плохой холестерин или ЛПНП. Способен накапливаться на сосудистых стенках. Опасным является повышение этого показателя, который свидетельствует о развитии атеросклеротического поражения сосудов.
- ЛПВП. Способствуют выведению холестерина из просвета сосудов и предотвращают формирование атеросклеротических бляшек. Эти вещества должны составлять более 1,42 ммоль/литр у женщин и выше 1, 68 для мужчин. Патологией считается снижение этого показателя.
- Общий холестерин. Должен не превышать 5 ммоль/литр, а когда он выше, это указывает на погрешности в рационе, что может спровоцировать дисбаланс липопротеидов.
- Триглицериды. Участвуют в транспорте липопротеидов и, поэтому их повышение указывает на риск возникновения атеросклероза, норма этих веществ в крови составляет не более 2 ммоль/литр.
| Пол человека | Возраст | Нормальное значение, измеряемое в ммоль/литр | ||
| Общий показатель | ЛПНП | ЛПВП | ||
| Женщины | Моложе 35 лет | 2,9—6,3 | 1,8—4,3 | 0,8—2,1 |
| 36 лет и старше | 3,5—7,3 | 1,9—5,4 | 0,9—2,5 | |
| Мужчины | До 35 | 2,9—5,7 | 1,8—4,4 | 0,9—1,8 |
| От 36 до 50 лет | 3,4—7,8 | 2,05,4 | 0,7—1,8 | |
Какие причины повышения?
 Показатель липопротеидов в крови может вырасти, если у женщины наступила менопауза.
Показатель липопротеидов в крови может вырасти, если у женщины наступила менопауза.Спровоцировать высокий холестерин в крови может наличие у пациента таких болезней или факторов риска:
- курение или употребление алкоголя;
- частые стрессы;
- избыточное употребление жирной пищи;
- ожирение;
- гипертоническая болезнь;
- малоподвижный образ жизни;
- заболевания сердечно-сосудистой системы;
- период менопаузы у женщин;
- гормональный дисбаланс;
- преклонный возраст;
- сердечная недостаточность;
- сахарный диабет;
- цирроз печени;
- гипотиреоз;
- наследственная предрасположенность.
Показатели 6—6,4 ммоль/литр
 Незначительное колебание этого показателя наблюдается у людей, которые нарушают режим дня.
Незначительное колебание этого показателя наблюдается у людей, которые нарушают режим дня.Спровоцировать незначительно повышенный холестерин могут погрешности в питании или нарушение режима дня. А также это значение увеличивается в преклонном возрасте, а после 35 лет общий холестерин до 7,5 ммоль/литр считается нормальным, и не указывает на повышенный риск формирования атеросклеротических бляшек и развитие опасных для жизни осложнений.
Вернуться к оглавлениюХолестерин 6,5—6,7
Такое значение опасно для жизни пациента при возрасте до 35 лет и может указывать на повышенный риск формирования атеросклеротических бляшек, что приводит к ишемии различных тканей. Если пациенту 36 или больше, то такой холестерин является вариантом нормы. Привести к такому значению холестерина способен длительный стаж курильщика, частые стрессы и вредная еда с избыточным содержанием жиров. А также это может означать наличие хронической соматической патологии, которая вызывает нарушение обмена веществ.
Вернуться к оглавлениюПовышен холестерин до 6,8—6,9
 Такие показатели нередко свидетельствуют о развивающемся сахарном диабете у человека.
Такие показатели нередко свидетельствуют о развивающемся сахарном диабете у человека.Такая цифра значит серьезное нарушение обмена веществ, что указывает на присутствие гормональных расстройств, сахарного диабета и гипертонической болезни. Это очень плохо, так как может свидетельствовать о высоком риске ишемической болезни сердца, недостаточности мозгового кровообращения с последующими инфарктами и инсультами. Холестерин 6,8 являются пограничными цифрами, которые указывают на то, что человеку стоит нормализовать свой образ жизни
Вернуться к оглавлениюКардиологи и нейрохирургки настаивают: при повышении значений до 8 ммоль/литр вероятность развития атеросклеротических изменений в сосудах составляет 100%, поэтому при скачке значений общего холестерина выше 6 ммоль стоит начинать медикаментозное снижение уровня липидов в крови.
Диагностика
Определить уровень холестерина в крови поможет сдача общего анализа, однако такое исследование не способно определить соотношение фракций «плохих» и «хороших» липопротеидов. Для такого вида диагностики кровь берут из вены в любое время суток и даже после еды. Количество ЛПВП и ЛПНП поможет определить специальный анализ. Его нужно сдавать обязательно натощак. А также существует исследование, определяющие уровень липопротеидов низкой плотности. Для обнаружения атеросклеротических бляшек проводится ангиография сосудов сердца и головного мозга.
Вернуться к оглавлениюЧто делать для нормализации?
 Вредные привычки должны уйти из жизни человека.
Вредные привычки должны уйти из жизни человека.При уровне холестерина 6 пациенту рекомендуется изменить образ жизни, избавиться от вредных привычек и изменить рацион. Необходимо отказаться от употребления жирной, жареной и острой пищи, а предпочтение следует отдавать свежим овощам и фруктам. Полезным также будет выполнение физических упражнений и полноценный сон. При неэффективности этих мероприятий рекомендуется прием медикаментозных препаратов. С этой целью используются статины, витаминные комплексы и препараты для нормализации трофики сосудистой стенки.
Вернуться к оглавлениюЛекарства
С целью профилактики повышения холестерина и предотвращения возможных осложнений используются статины, либерины, секвестранты желчных кисло, которые уменьшают всасывание жиров в кишечнике. Кроме этого, необходима терапия артериальной гипертензии при помощи бета-адреноблокаторов и ингибиторов АПФ. Применяют также препараты никотиновой кислоты и витаминно-минеральные комплексы.
Вернуться к оглавлениюПитание и спорт
Людям с холестерином выше 6 рекомендуются делать умеренные физические нагрузки, полезным будет плавание и бег. Важно отказаться от употребления продуктов с повышенным содержанием липидов. Больше необходимо кушать свежих овощей и фруктов. У больных с высоким холестерином существуют показания для употребления пищи на пару, без использования жира.
Вернуться к оглавлениюЧем опасно?
 «Плохие» липопротеиды могут сужать артерию, чем затруднять кровоток по ней
«Плохие» липопротеиды могут сужать артерию, чем затруднять кровоток по нейХолестерин 6 ммоль/литр и выше может спровоцировать такие осложнения, как:
- сужение и закупорка артерий;
- ишемия с последующим некрозом тканей;
- инфаркт миокарда;
- стенокардия;
- инсульт.
Все эти осложнения обусловлены нарушением кровотока в жизненно важных органах. Это вызвано накоплением на внутренней стенке сосудов ЛПНП с последующим их обрастанием соединительными тканями и формированием тромбов на их поверхности. При этом кровоток в пораженном сосуде нарушается или полностью прекращается, что приводит к ишемии и последующему некрозу тканей.
Как снизить холестерин: 9 простых правил
Повышенный холестерин опасен, он вызывает проблемы с сердцем и сосудами. Это знают все. Самые продвинутые даже в курсе, что холестерин бывает разным — «плохим» и «хорошим». Вот только объяснить, в чём разница, способен далеко не каждый.
Что такое холестерин
На самом деле холестерин вовсе не враг. Это воскообразное вещество содержится в каждой клеточке тела и выполняет много важных функций :
- Является основным сырьём для производства желчных кислот, с помощью которых в кишечнике расщепляются полученные с пищей жиры.
- Участвует в производстве гормонов, включая тестостерон и эстроген.
- Играет важную роль в синтезе витамина D.
- Укрепляет стенки клеток, включая нейроны в головном мозге.
В общем, нет холестерина — нет здоровья, да и жизни тоже нет. Другой вопрос, что иногда холестерин может оборачиваться к здоровью тёмной стороной. Причём не по своей вине.
Что такое «плохой» холестерин
«Плохой» — обозначение условное. И «хороший», и «плохой» холестерин — это одно и то же вещество. Только с нюансом.
В крови холестерин не может находиться в чистом виде. По кровеносным сосудам он передвигается исключительно в соединении со всевозможными жирами, белками и другими вспомогательными веществами. Такие комплексы называются липопротеинами. Именно они (точнее, их состав) определяют отношение к холестерину.
- «Плохой» холестерин — тот, что входит в состав липопротеинов низкой плотности (ЛНП или ЛПНП; англ. LDL). ЛПНП оседают на стенках сосудов, образуя те самые злополучные холестериновые бляшки. Они нарушают кровообращение и могут стать причиной всевозможных сердечно-сосудистых проблем: инфарктов, инсультов и так далее.
- «Хороший» холестерин — тот, что входит в состав липопротеинов высокой плотности (ЛВП или ЛПВП; англ. HDL). Именно в таком виде холестерин отправляется к тканям и органам, а значит, не оседает на стенках сосудов и приносит организму только пользу.
По сути, борьба с холестерином заключается в следующем: надо повысить в крови уровень «хорошего» холестерина и одновременно уменьшить уровень «плохого». Если, конечно, их значения находятся за пределами нормы.
Какова норма холестерина
Общей для всех нормы не существует. Всё зависит от возраста, пола, состояния здоровья конкретного человека .
Так, у мужчин уровень «хорошего» холестерина должен быть больше 1 ммоль/л, а у женщин — 1,2 ммоль/л.
С «плохим» холестерином сложнее. Если вы не в группе риска, нужно стараться, чтобы его уровень не переваливал за 3,5 ммоль/л. Но если вы предрасположены к сердечно-сосудистым заболеваниям, «плохой» холестерин не должен превышать 1,8 ммоль/л.
В группу риска включают тех, кто:
- Имеет плохую наследственность: сосудистые нарушения диагностировались у близких родственников, прежде всего родителей.
- Страдает от гипертонии (повышенного артериального давления).
- Болеет диабетом второго типа.
- Курит.
- Имеет избыточный вес.
- Ведёт малоподвижный образ жизни.
- Ест продукты с высоким содержанием насыщенных жиров. Существуют исследования , которые доказывают, что насыщенные жиры с точки зрения холестерина не так вредны, как считалось раньше. Тем не менее диета с упором на сливочное масло, сало и прочие жирности по-прежнему автоматически включает вас в группу риска.
Холестерин желательно контролировать в течение всей жизни, сдавая соответствующий анализ крови хотя бы раз в 5 лет. Но особенно пристрастными стоит быть мужчинам 45–65 лет и женщинам 55–65 лет: если вы входите в эти категории, вам стоит делать анализы хотя бы раз в 1–2 года.
Как снизить холестерин в домашних условиях
Как правило, для снижения уровня холестерина медики назначают специальные препараты, которые подавляют синтез этого вещества в печени.
Около 80% холестерина (это примерно 1 г в день) производится организмом, в частности печенью. Остальное мы получаем с пищей.
Но часто можно обойтись и без таблеток — достаточно чуть пересмотреть образ жизни. Вот 9 несложных правил , которые помогут вам контролировать холестерин — уменьшать «плохой» и увеличивать «хороший». Проконсультируйтесь со своим терапевтом и воплощайте в жизнь.
1. Употребляйте меньше трансжиров
Под запретом чипсы, гамбургеры, прочий фастфуд, а также магазинная выпечка, включая торты и пирожные. Эти продукты содержат трансжиры, которые повышают значения «плохого» холестерина и снижают уровень «хорошего».
2. Избавьтесь от лишнего веса
Не обязательно стремиться к параметрам супермодели. Достаточно сбросить 4,5 кг, чтобы уровень ЛПНП-холестерина упал на 8%. Ну и, конечно, продолжайте худеть до тех пор, пока ваши анализы не покажут норму.
3. Больше двигайтесь
Достаточно посвятить тренировкам всего 2,5 часа в неделю (например, гулять по полчаса каждый будний день), чтобы увеличить «хороший» холестерин и уменьшить «плохой».
4. Налегайте на овощи, фрукты и крупы
Особенно те из них, что содержат много клетчатки (грубых пищевых волокон): овсянку, яблоки, чернослив, бобы… Помимо прочего, клетчатка позволит вам дольше чувствовать себя сытым, а значит, избавляться от лишнего веса.
5. Ешьте орехи
Любые: грецкие, лесные, арахис, кешью… Все виды орехов содержат вещества, которые помогают снизить уровень «плохого» холестерина. Единственный минус такой диеты — она весьма калорийна.
6. Научитесь расслабляться
Чем выше стресс, тем выше уровень «плохого» холестерина.
7. Добавьте специй
Достаточно употреблять по половинке зубчика чеснока каждый день, чтобы «плохой» холестерин довольно быстро снизился на 9%. Также не забывайте приправлять блюда чёрным перцем, куркумой, имбирём, кориандром и корицей.
8. Бросьте курить
Отказ от курения увеличивает уровень «хорошего» холестерина на 5%.
9. Чаще смейтесь
Это тот самый случай, когда смех может быть лекарством. Как и отказ от курения, он повышает уровень «хорошего» холестерина, одновременно сокращая количество «плохого».
Читайте также 👩⚕️🤒👨🏻⚕️
Холестерин: лучшие продукты для улучшения ваших показателей
Диета может сыграть важную роль в снижении уровня холестерина. Вот некоторые продукты, которые повышают уровень холестерина и защищают ваше сердце.
сотрудниками клиники МайоМожет ли миска овсянки снизить уровень холестерина? Как насчет горстки миндаля? Несколько простых изменений в вашей диете — наряду с физическими упражнениями и другими полезными для сердца привычками — могут помочь вам снизить уровень холестерина.
Овсянка, овсяные отруби и продукты с высоким содержанием клетчатки
Овсянкасодержит растворимую клетчатку, которая снижает уровень липопротеинов низкой плотности (ЛПНП), «плохого» холестерина. Растворимая клетчатка также содержится в таких продуктах, как фасоль, брюссельская капуста, яблоки и груши.
Растворимая клетчатка может снизить поглощение холестерина в кровь. От пяти до 10 грамм или более растворимой клетчатки в день снижает уровень холестерина ЛПНП. Одна порция хлопьев для завтрака с овсяными или овсяными отрубями дает от 3 до 4 граммов клетчатки.Если вы добавите фрукты, такие как банан или ягоды, вы получите еще больше клетчатки.
Рыба и омега-3 жирные кислоты
Жирная рыба содержит большое количество омега-3 жирных кислот, которые могут снизить уровень ваших триглицеридов — типа жира, обнаруженного в крови, — а также снизить артериальное давление и риск развития тромбов. У людей, у которых уже были сердечные приступы, омега-3 жирные кислоты могут снизить риск внезапной смерти.
Омега-3 жирные кислоты не влияют на уровень холестерина ЛПНП.Но из-за других сердечных преимуществ этих кислот Американская кардиологическая ассоциация рекомендует есть как минимум две порции рыбы в неделю. Запекание или приготовление на гриле рыбы позволяет избежать вредных жиров.
Самые высокие уровни омега-3 жирных кислот в:
- Скумбрия
- Сельдь
- тунец
- Лосось
- Форель
Продукты, такие как грецкие орехи, льняное семя и масло канолы, также содержат небольшое количество омега-3 жирных кислот.
Омега-3 и добавки с рыбьим жиром доступны. Поговорите с врачом, прежде чем принимать какие-либо добавки.
Миндаль и другие орехи
Миндаль и другие орехи могут повысить уровень холестерина в крови. Недавнее исследование показало, что диета с добавлением грецких орехов может снизить риск сердечных осложнений у людей с сердечным приступом в анамнезе. Все орехи с высоким содержанием калорий, поэтому горстка, добавленная в салат или съеденная как закуска, подойдет.
авокадо
Авокадо — это мощный источник питательных веществ, а также мононенасыщенных жирных кислот (MUFA).Исследования показывают, что добавление авокадо в день в диету, полезную для сердца, может помочь повысить уровень холестерина ЛПНП у людей с избыточным весом или ожирением.
Люди, как правило, лучше всего знакомы с авокадо в гуакамоле, который обычно едят с жирными кукурузными чипсами. Попробуйте добавить ломтики авокадо в салаты и бутерброды или съесть их в качестве гарнира. Также попробуйте гуакамоле с сырыми нарезанными овощами, такими как ломтики огурца.
Замена насыщенных жиров, таких как те, которые содержатся в мясе, на MUFA являются частью того, что делает сердце средиземноморской диеты здоровым.
Оливковое масло
Попробуйте использовать оливковое масло вместо других жиров в вашем рационе. Вы можете обжаривать овощи в оливковом масле, добавлять их в маринад или смешивать с уксусом в качестве заправки для салата. Вы также можете использовать оливковое масло в качестве заменителя масла при наливании мяса или в качестве приправы к хлебу.
Продукты с добавлением растительных стеролов или станолов
Стерины и станолы — это вещества, содержащиеся в растениях, которые помогают блокировать поглощение холестерина. Продукты, которые были обогащены стеролами или станолами, доступны.
Маргарины и апельсиновый сок с добавлением растительных стеролов могут помочь снизить уровень холестерина ЛПНП. Добавление 2 г стерола в ваш рацион каждый день может снизить уровень холестерина ЛПНП на 5-15%.
Неясно, снижает ли пища с растительными стеролами или станолами риск сердечного приступа или инсульта, хотя эксперты предполагают, что продукты, снижающие уровень холестерина, снижают риск. Растительные стеролы или станолы, по-видимому, не влияют на уровень триглицеридов или холестерина липопротеинов высокой плотности (ЛПВП), «хорошего» холестерина.
Сывороточный протеин
Сывороточный белок, который содержится в молочных продуктах, может составлять многие преимущества для здоровья, связанные с молочными продуктами. Исследования показали, что сывороточный белок, содержащийся в качестве добавки, снижает как ЛПНП, так и общий холестерин, а также кровяное давление. Вы можете найти порошки сывороточного белка в магазинах здоровой пищи и некоторых продуктовых магазинах.
Другие изменения в вашем рационе
Чтобы в полной мере воспользоваться этими продуктами, необходимы другие изменения в вашем рационе и образе жизни.Одним из наиболее полезных изменений является ограничение потребления насыщенных и трансжиров.
Насыщенные жиры, например, в мясе, масле, сыре и других жирных молочных продуктах, повышают общий уровень холестерина. Сокращение потребления насыщенных жиров до уровня менее 7 процентов от общего ежедневного потребления калорий может снизить уровень холестерина ЛПНП на 8-10 процентов.
Транс-жиры, иногда упоминаемые на этикетках продуктов питания как «частично гидрогенизированное растительное масло», часто используются в маргаринах и приобретенных в магазине печеньях, крекерах и пирожных.Транс-жиры повышают общий уровень холестерина. Управление по контролю за продуктами и лекарствами запретило использование частично гидрогенизированных растительных масел к 1 января 2021 года.
17 июля 2018 г. Показать ссылки- Tangney CC, et al. Снижение липидов с помощью диеты или биологически активных добавок. https://uptodate.com/contents/search. Доступ 22 мая 2018 года.
- Ваш путеводитель по снижению уровня холестерина при терапевтических изменениях образа жизни. Национальный институт сердца, легких и крови.https://www.nhlbi.nih.gov/health-topics/all-publications-and-resources/your-guide-lowering-cholesterol-therapeutic-lifestyle. Доступ 22 мая 2018 года.
- Приготовление пищи для снижения уровня холестерина. Американская Ассоциация Сердца. http://www.heart.org/HEARTORG/Conditions/Cholesterol/PreventionTreatmentofHighCholesterol/Cooking-To-Lower-Cholesterol_UCM_305630_Article.jsp#.WzUahNhKjq0. Доступ 22 мая 2018 года.
- Catapano AL, et al. Рекомендации ESC / EAS 2016 года по лечению дислипидемий: Задача по лечению дислипидемий Европейского общества кардиологов (ESC) и Европейского общества атеросклероза (EAS), разработанная при специальном вкладе Европейской ассоциации профилактики и реабилитации сердечно-сосудистых заболеваний (EACPR) ).Атеросклероз. 2016; 253: 281.
- Estruch R, et al. Первичная профилактика сердечно-сосудистых заболеваний с помощью средиземноморской диеты с добавлением оливкового масла или орехов. Медицинский журнал Новой Англии. 2018; 378: e34.
- Авокадо в день может держать плохой холестерин в страхе. Американская Ассоциация Сердца. https://news.heart.org/avocado-day-may-help-keep-bad-cholesterol-bay/. По состоянию на 28 июня 2018 года.
- Wang L, et al. Влияние диеты с умеренным содержанием жира с авокадо и без нее на количество частиц липопротеинов, их размер и подклассы у взрослых с избыточной массой тела и ожирением: случайное контролируемое исследование.Журнал Американской кардиологической ассоциации. 2015; 4: E00.
- Kumar P, et al. Липидные и метаболические нарушения. В кн .: Клиническая медицина Кумара и Кларка. 9-е изд. Филадельфия, Пенсильвания: Elsevier; 2017. https://clinicalkey.com. Доступ 22 мая 2018 года.
- Fekete AA, et al. Сывороточный белок снижает артериальное давление и улучшает эндотелиальную функцию и липидные биомаркеры у взрослых с предгипертонией и умеренной гипертензией: результаты хронического рандомизированного контролируемого исследования Whey2Go. Американский журнал клинического питания.2016; 104: 1534.
- AskMayoExpert. Гиперлипидемия (у взрослых). Рочестер, Минн .: Фонд Майо для Медицинского Образования и Исследования; 2018.
- 2015-2020 Диетические рекомендации для американцев. Министерство здравоохранения и социальных служб США и Министерство сельского хозяйства США. https://health.gov/dietaryguidelines/2015/guidelines. Доступ 22 мая 2018 года.
- Окончательное определение в отношении частично гидрогенизированных масел (удаление транс-жиров). Управление по контролю за продуктами и лекарствами США.https://www.fda.gov/food/ingredientspackaginglabeling/foodadditivesingredients/ucm449162.htm. По состоянию на 28 июня 2018 года.
,
Тест на холестерин — клиника Майо
Обзор
Полный тест холестерина — также называемый липидной панелью или липидным профилем — это анализ крови, который может измерить количество холестерина и триглицеридов в вашей крови.
Тест на холестерин может помочь определить риск накопления бляшек в артериях, которые могут привести к сужению или блокированию артерий по всему телу (атеросклероз).
Тест холестерина является важным инструментом.Высокие уровни холестерина часто являются значительным фактором риска развития ишемической болезни сердца.
Продукты и услуги
Показать больше продуктов из клиники МайоПочему это сделано
Высокий уровень холестерина обычно не вызывает никаких признаков или симптомов. Полный тест холестерина сделан, чтобы определить, является ли ваш уровень холестерина высоким и оценить риск развития сердечных приступов и других форм сердечных заболеваний и заболеваний кровеносных сосудов.
Полный анализ холестерина включает подсчет четырех типов жиров (липидов) в вашей крови:
- Общий холестерин. Это сумма содержания холестерина в вашей крови.
- Холестерин липопротеинов высокой плотности (ЛПВП). Это называется «хорошим» холестерином, потому что он помогает уносить холестерин ЛПНП, тем самым сохраняя артерии открытыми и ваша кровь течет более свободно.
- Холестерин липопротеинов низкой плотности (ЛПНП). Это называется «плохой» холестерин. Слишком много его в крови вызывает накопление жировых отложений (бляшек) в артериях (атеросклероз), что снижает кровоток. Эти бляшки иногда разрываются и могут привести к инфаркту или инсульту.
- Триглицериды. Триглицериды — это тип жира в крови. Когда вы едите, ваше тело превращает ненужные калории в триглицериды, которые накапливаются в жировых клетках. Высокие уровни триглицеридов связаны с несколькими факторами, включая избыточный вес, слишком много сладостей или слишком много алкоголя, курение, сидячий образ жизни или диабет с повышенным уровнем сахара в крови.
Кто должен пройти тест на холестерин?
Взрослым со средним риском развития ишемической болезни сердца следует проверять уровень холестерина каждые пять лет, начиная с 18 лет.
Может потребоваться более частое тестирование, если ваши первоначальные результаты теста были ненормальными или если у вас уже есть заболевание коронарной артерии, вы принимаете лекарства, снижающие холестерин, или у вас более высокий риск заболевания коронарной артерией, потому что вы:
- Имейте семейную историю высокого холестерина или сердечных приступов
- Избыточный вес
- физически неактивны
- Есть диабет
- Ешьте нездоровую диету
- Дым сигарет
- Мужчина старше 45 лет или женщина старше 55
Люди с историей сердечных приступов или инсультов нуждаются в регулярном тестировании холестерина для контроля эффективности своего лечения.
Тестирование детей и холестерина
Для большинства детей Национальный институт сердца, легких и крови рекомендует один тест на холестерин в возрасте от 9 до 11 лет, а другой тест на холестерин в возрасте от 17 до 21.
Если у вашего ребенка был семейный анамнез с ранним началом заболевания коронарной артерией или личный анамнез ожирения или диабета, ваш врач может порекомендовать более раннее или более частое тестирование на холестерин.
Дополнительная информация
Показать больше информацииРиски
Существует небольшой риск получения теста на холестерин. У вас может быть болезненность или нежность вокруг места, где ваша кровь взята. Редко сайт может заразиться.
Как вы готовите
Как правило, вы должны поститься, не потребляя ни пищи, ни жидкости, кроме воды, в течение девяти — 12 часов до теста.Некоторые тесты на холестерин не требуют поста, поэтому следуйте инструкциям вашего врача.
Что вы можете ожидать
Во время процедуры
Тест на холестерин — это анализ крови, который обычно проводится утром, поскольку вам нужно поститься для получения наиболее точных результатов. Кровь берется из вены, обычно из вашей руки.
Перед тем, как вставить иглу, место прокола очищают антисептиком, а вокруг плеча накладывают эластичную ленту.Это заставляет вены в вашей руке заполняться кровью.
После того, как игла введена, небольшое количество крови собирается во флакон или шприц. Затем лента удаляется, чтобы восстановить циркуляцию, и кровь продолжает течь во флакон. Как только кровь собрана, иглу удаляют и место прокола накрывают повязкой.
Процедура, скорее всего, займет пару минут. Это относительно безболезненно.
После процедуры
Нет никаких мер предосторожности, которые вы должны принять после теста на холестерин.Вы должны быть в состоянии отвезти себя домой и выполнять все свои обычные дела. Возможно, вы захотите перекусить после того, как проведете тест на холестерин, если вы поститесь.
Результаты
В Соединенных Штатах уровень холестерина измеряется в миллиграммах (мг) холестерина на децилитр (дл) крови. В Канаде и многих европейских странах уровень холестерина измеряется в миллимолях на литр (ммоль / л). Чтобы интерпретировать результаты теста, используйте эти общие рекомендации.
| Общий холестерин (США и некоторые другие страны) | Всего холестерина * (Канада и большая часть Европы) | |
|---|---|---|
| ниже 200 мг / дл | ниже 5,2 ммоль / л | желательно |
| 200-239 мг / дл | 5,2-6,2 ммоль / л | Граница высокого |
| 240 мг / дл и выше | выше 6.2 ммоль / л | Высокий |
| холестерина ЛПНП (США и некоторые другие страны) | холестерина ЛПНП * (Канада и большинство стран Европы) | |
|---|---|---|
| ниже 70 мг / дл | ниже 1,8 ммоль / л | Лучше всего подходит для людей с ишемической болезнью сердца, в том числе с сердечными приступами, стенокардией, стентами или коронарным шунтированием. |
| ниже 100 мг / дл | ниже 2,6 ммоль / л | Оптимально для людей с риском развития ишемической болезни сердца или имеющих диабет в анамнезе. Практически оптимально для людей с неосложненным заболеванием коронарной артерии. |
| 100-129 мг / дл | 2,6-3,3 ммоль / л | Почти оптимально, если нет ишемической болезни сердца. Высокий, если есть заболевание коронарной артерии. |
| 130-159 мг / дл | 3,4-4,1 ммоль / л | Граница высокая, если нет ишемической болезни сердца. Высокий, если есть заболевание коронарной артерии. |
| 160-189 мг / дл | 4,1-4,9 ммоль / л | Высокий, если нет ишемической болезни сердца. Очень высокий, если есть заболевание коронарной артерии. |
| 190 мг / дл и выше | выше 4.9 ммоль / л | Очень высоко. |
| холестерина ЛПВП (США и некоторые другие страны) | холестерина ЛПВП * (Канада и большинство стран Европы) | |
|---|---|---|
| Ниже 40 мг / дл, мужчины Ниже 50 мг / дл, женщины | Ниже 1 ммоль / л Ниже 1.3 ммоль / л | Бедный |
| 40-59 мг / дл, мужчины 50-59 мг / дл, женщины | 1-1,5 ммоль / л 1,3-1,5 ммоль / л | лучше |
| 60 мг / дл и выше | Выше 1,5 ммоль / л | Бест |
| триглицеридов (UС. и некоторые другие страны) | триглицеридов * (Канада и большая часть Европы) | |
|---|---|---|
| ниже 150 мг / дл | ниже 1,7 ммоль / л | желательно |
| 150-199 мг / дл | 1,7-2,2 ммоль / л | Граница высокого |
| 200-499 мг / дл | 2.3-5,6 ммоль / л | Высокий |
| 500 мг / дл и выше | Выше 5,6 ммоль / л | Очень высокий |
* Канадские и европейские рекомендации немного отличаются от руководящих принципов США. Эти преобразования основаны на руководящих принципах США.
Если ваши результаты показывают, что у вас высокий уровень холестерина, не расстраивайтесь. Вы можете снизить уровень холестерина при изменениях образа жизни, таких как отказ от курения, физические упражнения и здоровое питание.
Если изменений в образе жизни недостаточно, также могут помочь препараты, снижающие уровень холестерина. Поговорите со своим врачом о том, как лучше снизить уровень холестерина.
,Хорошее здоровье сердца как строительный блок: оно накапливается.
Чем раньше вы попытаетесь сделать выбор в пользу здорового образа жизни, тем лучше вы будете становиться старше. Подумайте о внесении небольших изменений сейчас, которые приведут к большим изменениям спустя годы. Это похоже на поезд, который слегка меняет свой курс, что приводит к большой разнице в конечном пункте назначения.
Это особенно верно, когда речь идет о высоком холестерине.
Холестерин — это жирное вещество, которое вырабатывает ваша печень. Это также найдено в определенных продуктах. Ваше тело нуждается в некотором количестве холестерина, чтобы функционировать должным образом. Но слишком много плохого типа холестерина — ЛПНП — повышает риск сердечного приступа или инсульта.
Холестерин в крови может накапливаться в стенках кровеносных сосудов, вызывая закупорки, которые могут привести к:
- уменьшению притока крови к сердцу и увеличению риска сердечного приступа
- уменьшению притока крови к мозгу и увеличению риска инсульта
По данным Центров по контролю и профилактике заболеваний (CDC), высокий уровень холестерина повышает риск сердечных заболеваний.
Ваш общий уровень холестерина — это общее количество холестерина, обнаруженное в вашей крови. Он состоит из:
- липопротеинов низкой плотности (ЛПНП)
- липопротеинов высокой плотности (ЛПВП)
- триглицеридов
ЛПНП также называют «плохим» холестерином, потому что он блокирует кровеносные сосуды и увеличивает риск сердечно-сосудистых заболеваний , ЛПВП считается «хорошим» холестерином, потому что он помогает защитить вас от болезней сердца. Чем выше ваш HDL, тем лучше.
Наконец, общий холестерин включает количество триглицеридов.Это еще один тип жира, который может накапливаться в организме и считается «строительным материалом» холестерина.
Высокий уровень триглицеридов и низкий уровень ЛПВП повышают риск сердечных заболеваний.
Американская кардиологическая ассоциация рекомендует всем взрослым проверять уровень холестерина каждые 4–6 лет, начиная с 20 лет, когда начинается повышение уровня холестерина.
С возрастом уровень холестерина повышается. Мужчины, как правило, подвержены более высокому риску холестерина, чем женщины.Тем не менее, риск женщины увеличивается после того, как она входит в менопаузу.
Для людей с высоким уровнем холестерина и другими сердечными факторами риска, такими как диабет, рекомендуется более частое тестирование.
Диаграмма холестерина для взрослых
В соответствии с руководящими принципами по управлению холестерином в крови 2018 года, опубликованными в Журнале Американского колледжа кардиологов (JACC), это приемлемые, пограничные и высокие измерения для взрослых.
Все значения приведены в мг / дл (миллиграммы на децилитр) и основаны на измерениях натощак.
Дети, которые физически активны, имеют здоровую диету, не имеют избыточного веса и не имеют семейного анамнеза с высоким уровнем холестерина, имеют более низкий риск высокого уровня холестерина.
Действующие руководящие принципы рекомендуют проверять уровень холестерина у всех детей в возрасте от 9 до 11 лет, а затем снова в возрасте от 17 до 21 года.
Дети с большим количеством факторов риска, таких как диабет, ожирение или семейный анамнез с высоким уровнем холестерина, следует проверять в возрасте от 2 до 8 лет и снова в возрасте от 12 до 16 лет.
Диаграмма холестерина для детей
Согласно JACC, следующие рекомендуемые уровни холестерина для детей:
Все значения приведены в мг / дл:
Хорошая новость заключается в том, что изменения образа жизни достаточно эффективны, чтобы помочь вам сократить уровень холестерина. Они также довольно просты и могут быть сделаны в любом возрасте.
Изменения включают в себя:
Упражнение
Физическая активность может помочь вам похудеть и повысить уровень холестерина ЛПВП.Старайтесь уделять 30–60 минут в день умеренным сердечно-сосудистым упражнениям, таким как езда на велосипеде, бег трусцой, плавание и танцы, по крайней мере, 5 раз в неделю.
Ешьте больше клетчатки
Попробуйте добавить больше клетчатки в свой рацион, например, заменяя белый хлеб и макароны цельными зернами.
Ешьте здоровые жиры
Здоровые жиры включают в себя:
Все эти жиры не повышают уровень ЛПНП.
Ограничьте потребление холестерина
Сократите количество насыщенных жирных продуктов, таких как:
Бросьте курить
Курение снижает уровень холестерина ЛПВП.Если вы курите, отказ от курения может помочь вам лучше контролировать уровень холестерина.
Важно помнить, что все разные.
Семейный анамнез и наличие у вас других состояний, таких как диабет или ожирение, играют роль в вашем индивидуальном риске.
Поговорите со своим лечащим врачом о вашем уровне холестерина и спросите, как, по его мнению, должны быть ваши цифры.
«Главное — поддерживать нормальный уровень холестерина на протяжении всей жизни.
«Одно заблуждение состоит в том, что люди могут плохо контролировать уровень холестерина в течение многих лет, а затем принять решение.К тому времени налет уже мог образоваться », — говорит д-р Евгения Джанос, директор по профилактике сердечно-сосудистых заболеваний в Northwell Health в Нью-Йорке.
Ограничьте потребление алкоголя
Американская кардиологическая ассоциация рекомендует употреблять алкоголь в умеренных количествах, что означает, в среднем, не более двух напитков в день для мужчин и не более одного напитка в день для женщин.
Употребление слишком большого количества алкоголя может повысить уровень триглицеридных жиров в крови и привести к таким состояниям, как:
Похудеть
Похудение может помочь снизить уровень холестерина.
Чтобы похудеть, вот несколько советов.
- Попробуйте внести изменения в рацион питания и сосредоточиться на контроле порций.
- Попробуйте выбрать нежирные белки, цельные зерна, фрукты и овощи.
- Попробуйте ограничить вредные жиры, обработанные продукты и сладкие закуски.
- Попробуйте увеличить физическую активность в своей еженедельной программе, чтобы увеличить расход калорий, чтобы количество потребляемых вами калорий было меньше, чем количество, которое вы сжигаете.
Болезни сердца являются основной причиной смерти в мире.
Высокий уровень холестерина, особенно «плохой» ЛПНП, связан с повышенным риском сердечных заболеваний (1).
Низкий «хороший» холестерин ЛПВП и высокий уровень триглицеридов также связаны с повышенным риском (2).
Ваша диета сильно влияет на уровень холестерина и других факторов риска.
Вот 13 продуктов, которые могут снизить уровень холестерина и улучшить другие факторы риска сердечных заболеваний.
Бобовые, также известные как бобовые, представляют собой группу растительных продуктов, которая включает бобы, горох и чечевицу.
Бобовые содержат много клетчатки, минералов и белка. Замена некоторых рафинированных зерен и обработанного мяса в вашем рационе бобовыми может снизить риск сердечных заболеваний.
Обзор 26 рандомизированных контролируемых исследований показал, что употребление 1/2 чашки (100 г) бобовых культур в день эффективно снижает «плохой» холестерин ЛПНП в среднем на 6,6 мг / дл по сравнению с не употребляющими бобовые (3). ).
Другие исследования связывают импульсы с потерей веса — даже в диетах, которые не ограничивают калории (4).
Резюме Бобовые, такие как бобы, горох и чечевица, могут помочь снизить «плохие» уровни ЛПНП и являются хорошим источником растительного белка.
Авокадо — это исключительно питательный фрукт.
Они являются богатым источником мононенасыщенных жиров и клетчатки — двух питательных веществ, которые помогают снизить «плохие» ЛПНП и повысить «хороший» холестерин ЛПВП (5).
Клинические исследования подтверждают эффект авокадо, снижающий уровень холестерина.
В одном исследовании взрослые с избыточным весом и ожирением с высоким уровнем холестерина ЛПНП, которые ели один авокадо в день, понизили уровень ЛПНП в большей степени, чем те, кто не ел авокадо (6).
Анализ 10 исследований показал, что замена авокадо на другие жиры была связана с более низким общим холестерином, ЛПНП и триглицеридами (7).
Резюме Авокадо обеспечивает мононенасыщенные жирные кислоты и клетчатку, два полезных для сердца и понижающих холестерин питательных вещества.
Орехи — еще одна исключительно питательная пища.
Они очень богаты мононенасыщенными жирами. Грецкие орехи также богаты растительным разнообразием жирных кислот омега-3, типа полиненасыщенных жиров, связанных со здоровьем сердца (8).
Миндаль и другие орехи особенно богаты L-аргинином, аминокислотой, которая помогает организму вырабатывать оксид азота. Это, в свою очередь, помогает регулировать кровяное давление (8, 9).
Более того, орехи дают фитостеролы. Эти растительные соединения структурно похожи на холестерин и помогают снизить уровень холестерина, блокируя его всасывание в кишечнике.
Кальций, магний и калий, также содержащиеся в орехах, могут снизить кровяное давление и снизить риск сердечных заболеваний.
При анализе 25 исследований потребление 2–3 порций орехов в день снижало «плохой» холестерин ЛПНП в среднем на 10,2 мг / дл (10).
Ежедневное употребление орехов связано с уменьшением на 28% риска смертельных и нефатальных заболеваний сердца (8).
Резюме Орехи богаты жирами и клетчаткой, снижающими уровень холестерина, а также минералами, связанными с улучшением здоровья сердца.
Жирная рыба, такая как лосось и скумбрия, является отличным источником длинноцепочечных омега-3 жирных кислот.
Омега-3 укрепляет здоровье сердца, повышая «хороший» холестерин ЛПВП и снижая риск воспаления и инсульта.
В одном большом 25-летнем исследовании среди взрослых те, кто ел больше всего жареной рыбы, имели наименьшую вероятность развития метаболического синдрома, группы симптомов, которые включают высокое кровяное давление и низкие «хорошие» уровни ЛПВП (11). ,
В другом крупном исследовании у пожилых людей риск инсульта у тех, кто ел тунца или другую запеченную или жареную рыбу хотя бы раз в неделю, был на 27% ниже (12).
Имейте в виду, что самым здоровым способом приготовления рыбы является приготовление на пару или тушение. На самом деле жареная рыба может увеличить риск сердечных заболеваний и инсульта (13).
Рыба является основной частью средиземноморской диеты, которая была тщательно изучена на предмет ее влияния на здоровье сердца (14, 15).
Некоторые из защитных сердечно-сосудистых свойств рыбы также могут быть получены из определенных пептидов, содержащихся в рыбном белке (16).
Резюме Жирная рыба содержит большое количество омега-3 жирных кислот и связана с уменьшением риска сердечных заболеваний и инсульта.
Обширные исследования связывают цельное зерно для снижения риска сердечных заболеваний.
Фактически, обзор 45 исследований связывал употребление трех порций цельного зерна в день с 20% снижением риска сердечных заболеваний и инсульта. Преимущества были еще больше, когда люди ели больше порций — до семи — всего зерна в день (17).
Цельные зерна сохраняют все части зерна нетронутыми, что обеспечивает их большим количеством витаминов, минералов, растительных компонентов и клетчатки, чем рафинированных зерен.
Хотя все цельные зерна могут способствовать здоровью сердца, особенно следует отметить два зерна:
- Овес: Содержит бета-глюкан, тип растворимой клетчатки, которая помогает снизить уровень холестерина.Употребление в пищу овса может снизить общий холестерин на 5% и «плохой» холестерин ЛПНП на 7% (18).
- Ячмень: Также богат бета-глюканами и может помочь снизить «плохой» холестерин ЛПНП (19).
Резюме Цельное зерно связано с более низким риском сердечно-сосудистых заболеваний. Овес и ячмень дают бета-глюкан, растворимую клетчатку, которая очень эффективна для снижения «плохого» холестерина ЛПНП.
Фрукты — отличное дополнение к здоровой для сердца диете по нескольким причинам.
Многие виды фруктов богаты растворимой клетчаткой, которая помогает снизить уровень холестерина (20).
Он делает это, побуждая ваше тело избавиться от холестерина и останавливая вашу печень от производства этого соединения.
Один вид растворимых волокон, называемый пектином, снижает уровень холестерина до 10%. Он содержится во фруктах, включая яблоки, виноград, цитрусовые и клубнику (21).
Фрукты также содержат биологически активные соединения, которые помогают предотвратить болезни сердца и другие хронические заболевания благодаря их антиоксидантному и противовоспалительному действию.
Употребление в пищу ягод и винограда, которые являются особенно богатыми источниками этих растительных соединений, может помочь увеличить «хороший» ЛПВП и снизить «плохой» холестерин ЛПНП (22).
Резюме Фрукты могут помочь снизить уровень холестерина и улучшить здоровье сердца. Во многом это связано с его клетчаткой и антиоксидантами.
Какао является основным ингредиентом в темном шоколаде.
Это может показаться слишком хорошим, чтобы быть правдой, но исследования подтверждают утверждения, что темный шоколад и какао могут снизить «плохой» холестерин ЛПНП (23).
В одном исследовании здоровые взрослые пили какао-напиток два раза в день в течение месяца.
У них наблюдалось снижение «плохого» холестерина ЛПНП на 0.17 ммоль / л (6,5 мг / дл). У них также снизилось кровяное давление, а уровень «хорошего» холестерина ЛПВП увеличился (24).
Какао и темный шоколад также защищают «плохой» холестерин ЛПНП в вашей крови от окисления, которое является основной причиной сердечных заболеваний (25).
Однако в шоколаде часто содержится много сахара, что негативно влияет на здоровье сердца.
Поэтому вы должны использовать только какао или темный шоколад с содержанием какао 75–85% или выше.
Резюме Флавоноиды в темном шоколаде и какао могут помочь снизить кровяное давление и «плохой» холестерин ЛПНП, одновременно повышая «хороший» холестерин ЛПВП.
Чеснок веками использовался в качестве ингредиента для приготовления пищи и в качестве лекарства (26).
Содержит различные мощные растительные соединения, включая аллицин, его основное действующее вещество (27).
Исследования показывают, что чеснок снижает артериальное давление у людей с повышенным уровнем и может помочь снизить общий и «плохой» холестерин ЛПНП — хотя последний эффект менее выражен (27, 28, 29).
Поскольку для достижения этого сердечно-защитного эффекта требуется относительно большое количество чеснока, во многих исследованиях используются пожилые добавки, которые считаются более эффективными, чем другие чесночные препараты (30).
Резюме Аллицин и другие растительные соединения в чесноке могут помочь снизить уровень холестерина ЛПНП и снизить другие факторы риска сердечных заболеваний.
Соевые бобы являются одним из видов бобовых, которые могут быть полезны для здоровья сердца.
Хотя результаты исследования были противоречивы, недавние исследования положительны.
Анализ 35 исследований связал соевые продукты с пониженным «плохим» ЛПНП и общим холестерином, а также с повышенным «хорошим» холестерином ЛПВП (31).
Эффект кажется самым сильным у людей с высоким уровнем холестерина.
Резюме Существуют некоторые свидетельства того, что соевые продукты могут снизить факторы риска сердечных заболеваний, особенно у людей с высоким уровнем холестерина.
Овощи являются жизненно важной частью здоровой для сердца диеты.
Они богаты клетчаткой и антиоксидантами и низким содержанием калорий, что необходимо для поддержания здорового веса.
Некоторые овощи особенно богаты пектином, тем же растворимым в холестерине волокном, что и в яблоках и апельсинах (21).
Богатые пектинами овощи также включают в себя окру, баклажаны, морковь и картофель.
Овощи также поставляют целый ряд растительных соединений, которые предлагают множество преимуществ для здоровья, включая защиту от сердечных заболеваний.
Резюме Овощи с высоким содержанием клетчатки и антиоксидантов и низким содержанием калорий, что делает их полезными для сердца выбором.
Чай содержит много растительных компонентов, которые улучшают здоровье вашего сердца.
Хотя зеленый чай привлекает к себе большое внимание, черный чай и белый чай имеют схожие свойства и полезные свойства.
Два основных полезных соединения в чае:
- Катехины: Помогают активировать оксид азота, который важен для здорового кровяного давления.Они также ингибируют синтез и абсорбцию холестерина и помогают предотвратить образование тромбов (32, 33).
- Кверцетин: Может улучшать функцию кровеносных сосудов и уменьшать воспаление (34).
Хотя в большинстве исследований чай ассоциируется с более низким общим и «плохим» холестерином ЛПНП, исследования смешивают его влияние на «хороший» холестерин ЛПВП и артериальное давление (35).
Резюме Пить чай может помочь снизить уровень холестерина и снизить риск сердечных заболеваний.
В то время как все овощи полезны для вашего сердца, темная зелень особенно полезна.
Темно-зеленые листья, такие как капуста и шпинат, содержат лютеин и другие каротиноиды, которые связаны с более низким риском сердечных заболеваний (36).
Каротиноиды действуют как антиоксиданты, чтобы избавиться от вредных свободных радикалов, которые могут привести к укреплению артерий (37).
Темно-зеленые листья также могут помочь снизить уровень холестерина, связываясь с желчными кислотами и заставляя ваш организм выделять больше холестерина (38).
Одно исследование показало, что лютеин снижает уровень окисленного «плохого» холестерина ЛПНП и может помочь предотвратить связывание холестерина со стенками артерий (39).
Резюме Темно-зеленые листья богаты каротиноидами, в том числе лютеином, которые связаны с более низким риском сердечных заболеваний и инсульта.
Одним из важнейших продуктов в средиземноморской диете, полезной для сердца, является оливковое масло первого отжима.
Одно пятилетнее исследование дало пожилым людям с риском сердечно-сосудистых заболеваний 4 столовые ложки (60 мл) в день оливкового масла первого отжима наряду со средиземноморской диетой.
У группы с оливковым маслом риск серьезных сердечных событий, таких как инсульт и инфаркт, был на 30% ниже по сравнению с людьми, которые придерживались диеты с низким содержанием жира (40).
Оливковое масло является богатым источником мононенасыщенных жирных кислот, которые могут помочь повысить «хороший» ЛПВП и снизить «плохой» холестерин ЛПНП.
Это также источник полифенолов, некоторые из которых уменьшают воспаление, которое может привести к сердечным заболеваниям (41).
Резюме Оливковое масло, основной компонент средиземноморской диеты, содержит мононенасыщенные жирные кислоты и антиоксиданты, которые стимулируют ваше сердце.
Высокий уровень холестерина является основным фактором риска сердечно-сосудистых заболеваний.
К счастью, вы можете снизить этот риск, включив определенные продукты в свой рацион.
Увеличение потребления этих продуктов приведет вас к сбалансированной диете и сохранит ваше сердце здоровым.
Вы также можете практиковать такие приемы, как осознанное питание, чтобы убедиться, что вы наслаждаетесь едой и сыт, не переусердствовав.




