Повышенный уровень холестерина | Мужское здоровье — средний возраст | Мужское здоровье | Тематические страницы
Повышенный уровень холестерина
Высокий уровень холестерина в крови (гиперхолестеринемия) является одним из самых важных факторов риска возникновения болезней системы кровообращения. До 80% холестерина вырабатывается печенью, поэтому снизить холестерин с помощью диеты возможно не более чем на 10%. Резкое ограничение поступления холестерина с пищей может увеличить синтез холестерина печенью до 2,0г в сутки.
Что такое ХОЛЕСТЕРИН
Холестерин и триглицериды – это основные разновидности липидов (жиросодержащих веществ), транспортируемых кровью. Для того чтобы холестерин транспортировался кровью по организму, он связывается с белками. Связанный с белками холестерин называется липопротеин.
Существует два вида липопротеинов – низкой и высокой плотности. Большая часть холестерина крови содержится в липопротеинах низкой плотности (холестерин ЛПНП), которые и доставляют его к тканям организма.
Липопротеины высокой плотности (ЛПВП) транспортируют тот же холестерин, но холестерин ЛПВП не участвует в образовании бляшек, а выводит избыток плохого холестерина из тканей организма. Поэтому холестерин ЛПВП называют хорошим. Чем выше уровень холестерина ЛПВП в крови, тем меньше риск развития сердечно-сосудистых заболеваний.
Триглицериды — важный показатель, применяемый наряду с уровнем холестерина для оценки риска развития атеросклероза. Некоторые из триглицеридов поступают в организм с жирами, содержащимися в пище. При поступлении в организм углеводов, белков и алкоголя, а, следовательно, и калорий в количестве большем, чем необходимо, начинает вырабатываться дополнительное количество триглицеридов.
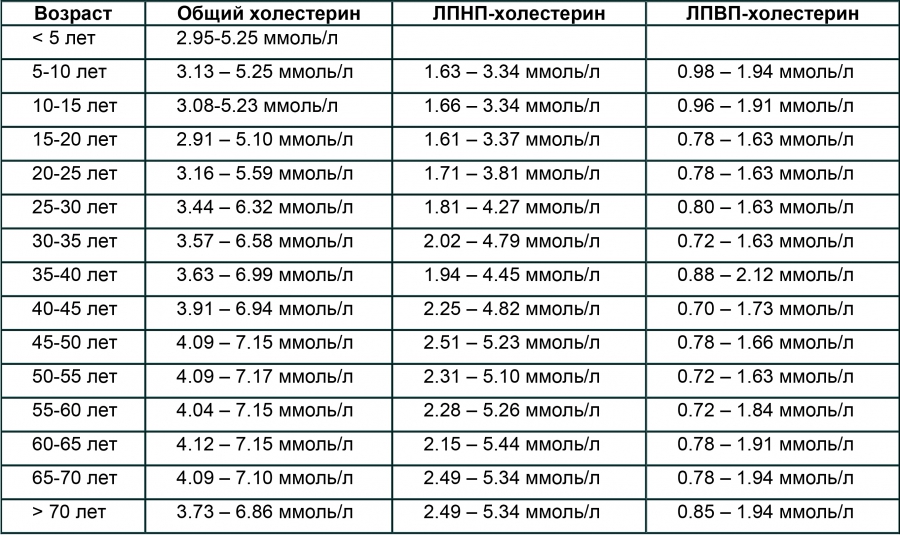
УРОВНИ ХОЛЕСТЕРИНА ДЛЯ ЗДОРОВЫХ ЛЮДЕЙ:
| Общий холестерин < 5,0 ммоль/л Холестерин ЛПНП < 3,0 ммоль/л Холестерин ЛПВП >1,2 ммоль/л у женщин >1,0 ммоль/л у мужчин Триглицериды < 1,7 ммоль/л | При наличии сердечно-сосудистых заболеваний или/ и сахарного диабета уровень общего холесте рина, холестерина ЛПНП должны быть ниже указанных величин. Проконсультируйтесь с врачом! |
Что можете сделать вы
- Сбалансируйте питание
- Употребляйте достаточное количество омега-3 полиненасыщенных жирных кислот, которые препятствуют образованию атеросклеротических бляшек. Омега-3 ПНЖК должны поступать с продуктами питания ежедневно, большое их количество содержится в скумбрии, сельди, лососе, тунце, форели, семенах льна, грецких орехах, сое.
- Употребляйте не менее пяти порций овощей и фруктов в день, не считая картофеля: 2-3 порции фруктов и 3-5 порций овощей (1 порция – количество продукта размером с Ваш кулак: 1 яблоко, банан или апельсин, долька дыни, 100 г ягод, 100 г вареных или консервированных фруктов, 60 г сухофруктов, 175 мл свежевыжатого сока).

- Употребляйте достаточное количество продуктов, содержащих антиоксиданты (витамины А, С, Е предупреждают отложения холестерина в стенке сосуда). Витамин А содержится в морской рыбе, рыбьем жире, яичном желтке, томатах, цитрусовых, моркови, абрикосах, листьях петрушки и шпината, тыкве. Витамин С содержится в свежих фруктах, овощах (брюссельской, красной и цветной капусте, зеленом горошке, красном перце), ягодах (шиповнике, черной смородине, ягодах облепихи, рябины). Витамин Е содержится в растительных маслах, яйцах, злаковых, бобовых, брюссельской капусте, брокколи, ягодах шиповника, семенах подсолнечника, арахисе, миндале.
- Ограничивайте жирную пищу (диета с низким содержанием жиров способствует похудению, помогает снизить уровень холестерина в крови и тем самым уменьшить риск развития атеросклероза). Откажитесь от продуктов, содержащих много скрытых жиров: колбасы, сосиски, паштеты, птица с кожей, творожная масса, сыры, срезайте видимый жир с мяса и снимайте его с готовых блюд.
 Покупайте молоко и сыр с пониженным содержанием жира, постное мясо. Пользуйтесь духовкой, пароваркой, грилем при приготовлении блюд.
Покупайте молоко и сыр с пониженным содержанием жира, постное мясо. Пользуйтесь духовкой, пароваркой, грилем при приготовлении блюд. - Ограничьте употребление соли (соль препятствует расщеплению жиров, делает внутреннюю поверхность сосудов более рыхлой и восприимчивой к отложению холестерина).
- Употребляйте меньше простых углеводов (избыток простых углеводов, или сахаров, стимулирует выработку инсулина, который повышает аппетит и переводит сахара в жиры).
- Ограничьте употребление алкоголя. Лучше всего не пейте алкогольные напитки вообще или ограничьте употребление алкоголя до двух доз за один прием для мужчин и одной дозы для женщин. Одна доза составляет примерно 10 г (или 12 мл) чистого (100%) алкоголя (250 мл пива, 100 мл вина или 30 мл крепких напитков). Абсолютно противопоказан алкоголь при повышенных триглицеридах крови, артериальной гипертензии.
- Регулярно занимайтесь физической активностью.
 30-45 минут аэробной (динамической) физической нагрузки умеренной и средней интенсивности минимум 5 дней в неделю снижает риск инфаркта и улучшает физическую форму. Ни в коем случае не начинайте занятия физической культурой сразу с больших нагрузок. Перед началом занятий посетите врача и убедитесь, что выбранная вами программа принесет вам только пользу.
30-45 минут аэробной (динамической) физической нагрузки умеренной и средней интенсивности минимум 5 дней в неделю снижает риск инфаркта и улучшает физическую форму. Ни в коем случае не начинайте занятия физической культурой сразу с больших нагрузок. Перед началом занятий посетите врача и убедитесь, что выбранная вами программа принесет вам только пользу. - Крайне важно бросить курить (курение многократно увеличивает риск прогрессирования атеросклероза, развития инфаркта и инсульта).
- Пациенты, страдающие сахарным диабетом, должны регулярно контролировать уровень сахара крови.
- Необходимо регулярно проходить диспансеризацию и профилактические медицинские осмотры, знать свой уровень холестерина и соблюдать рекомендации врача с целью достижения целевых показателей холестерина.
Что может сделать врач
Несмотря на то, что уровень холестерина в крови — один из самых значимых факторов риска заболеваний сердца и сосудов, существуют и другие факторы, которые важны при определении врачом оптимального уровня холестерина для Вас и способов его достижения (с назначением препаратов, снижающих холестерин, или только немедикаментозными методами).
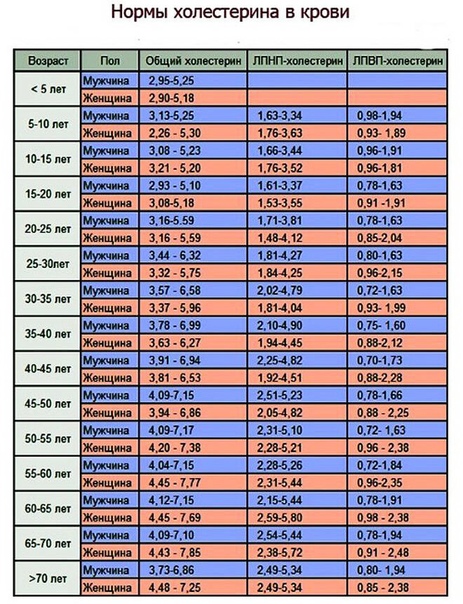
К этим факторам относятся: курение, высокое артериальное давление (более 140/90 мм рт. ст.), раннее возникновение сердечно-сосудистых заболеваний у родственников (у отца или брата в возрасте менее 55 лет, у матери или сестры в возрасте менее 65 лет), возраст пациента (мужчины старше 45 лет, женщины старше 55 лет), низкий уровень холестерина ЛПВП, наличие диагностированных заболеваний, связанных с атеросклерозом.
Некоторым пациентам могут потребоваться препараты, снижающие уровень липидов в крови. Но даже если Вы принимаете лекарства, снижающие холестерин, очень важно продолжать соблюдать правильную диету и не забывать о физической активности.
Новое на сайте
Если у вас повышен холестерин.
Холестерин является жизненно необходимым веществом в организме человека. Холестерин вместе с другими липидами и белками входит в состав мембран клеток. Кроме того, холестерин является материалом для образования в организме человека важных биологически активных соединений: в печени он служит предшественником желчных кислот, в эндокринных органах холестерин участвует в синтезе стероидных гормонов.
Уровень холестерина в крови определяется соотношением процессов его поступления с пищей и всасывания в кишечнике, синтеза, в основном, в печени, и выделения из организма. Когда холестерина в организме, прежде всего в крови, становиться слишком много, он откладывается в стенках кровеносных сосудов, способствуя развитию атеросклеротических бляшек, которые сужают и закупоривают просвет сосудов.
Если закупорка происходит в сосудах, снабжающих кровью сердце, развивается стенокардия и/или инфаркт миокарда, если в сосудах мозга – мозговой инсульт, если поражаются сосуды ног – в таком случае развивается тромбофлебит вен нижних конечностей.
Что означают цифры в анализе крови, который вы получаете?
Каждый человек старше 20 лет должен знать свой уровень холестерина. Для этого нужно не реже одного раза в 3 года делать анализ крови для определения уровня общего холестерина. Целевой показатель уровня общего холестерина – менее 5 ммоль\л, холестерин липопротеидов высокой плотности (ЛПВП) у мужчин не менее 1,0 ммоль\л, у женщин не менее 1,2 ммоль\л, холестерин липопротеидов низкой плотности (ЛПНП) меньше 3 ммоль/л, триглицериды менее 1,7 ммоль\л.
Для этого нужно не реже одного раза в 3 года делать анализ крови для определения уровня общего холестерина. Целевой показатель уровня общего холестерина – менее 5 ммоль\л, холестерин липопротеидов высокой плотности (ЛПВП) у мужчин не менее 1,0 ммоль\л, у женщин не менее 1,2 ммоль\л, холестерин липопротеидов низкой плотности (ЛПНП) меньше 3 ммоль/л, триглицериды менее 1,7 ммоль\л.
Что делать, если уровень холестерина в вашей крови повышен?
Содержание холестерина можно снизить. Любые профилактические мероприятия включают в себя не медикаментозные и медикаментозные вмешательства. Не медикаментозными методами можно снизить уровень холестерина в крови на 10 – 12 % – это отказ от курения, увеличение физической активности, снижение избыточного веса и здоровая антиатерогенная диета:
1) Ограничение потребления с пищей продуктов, содержащих много животных жиров и холестерина, замена их на растительные жиры (подсолнечное, соевое, кукурузное, оливковое, рапсовое), низко жировые продукты, рыбу, зерновые продукты, овощи и фрукты.
2) Потребление углеводов должно составлять 50-60% общей калорийности, в основном за счёт сложных углеводов зерновых, овощей, фруктов, содержащих 30 – 40 г. клетчатки. Количество простых углеводов (сахара) должно составлять не более 30 – 60 г. в сутки.
3) Ежедневное употребление овощей и фруктов должно составлять не менее 500г.
Что делать, если диета не дала результатов?
Если через 6-8 недель диеты снижение уровня общего холестерина в крови не достигло целевых показателей, то врач может назначить вам лекарства, снижающие уровень холестерина в крови. Назначенное врачом медикаментозное лечение длиться долго и требует постоянного лабораторного контроля за уровнем всех форм липопротеинов, и возможными нежелательными явлениями, чтобы их вовремя предупредить.
В заключение следует отметить, что согласно результатам многочисленных международных профилактических программ, коррекция нарушений системы транспорта холестерина продлевает здоровую жизнь человека.
8 мифов о холестерине. Ответы на самые важные вопросы
15.09.2020
Миф №1. Высокий уровень холестерина не передается по наследству
На самом деле: ДА
Семейная гиперхолестеринемия — генетическое заболевание, вызванное рядом мутаций в гене рецептора липопротеина низкой плотности на 19 хромосоме. Этот генетический сбой влияет на способность печени эффективно регулировать уровень «плохого» холестерина, то есть липопротеинов низкой плотности (ЛПНП). Это приводит к повышенным общим показателям холестерина и может спровоцировать риск сердечно-сосудистой катастрофы (инфаркт, инсульт).
Наследуются разные формы заболевания. В случае аутосомно-рецессивного наследования, заболеет ребенок, получивший два патологических гена от каждого родителя, и тогда гиперхолестеринемия проявится еще в детском возрасте. Такое состояние ребенка требует обязательного медикаментозного лечения. При аутосомно-доминантном типе наследования заболевания может быть два варианта проявления болезни. Когда ребенок получает от родителя один патологический ген. И тогда заболевание протекает «мягче» и позже проявляется. В этом случае он наследует два патологических гена (заболевание возникает в раннем детском возрасте и протекает тяжелее). Кроме этих форм существуют формы первичной гиперхолестеринемии других типов наследования и приобретенная гиперхолестеринемия. Они легче поддаются лечению.
При аутосомно-доминантном типе наследования заболевания может быть два варианта проявления болезни. Когда ребенок получает от родителя один патологический ген. И тогда заболевание протекает «мягче» и позже проявляется. В этом случае он наследует два патологических гена (заболевание возникает в раннем детском возрасте и протекает тяжелее). Кроме этих форм существуют формы первичной гиперхолестеринемии других типов наследования и приобретенная гиперхолестеринемия. Они легче поддаются лечению.
Чтобы исключить генетические риски можно провести в СИТИЛАБ исследование 66-10-018 — Генетический риск атеросклероза и ИБС, предрасположенность к дислипидемии.
Миф №2. Холестерин поступает в организм только с пищей
На самом деле: НЕТ
80 % холестерина синтезируется в организме. Поэтому отказ от продуктов, содержащих холестерин, кроме проблем ничего не даст. Ежедневно тело синтезирует примерно 1000 мг холестерина, необходимого для пищеварения, развития клеток, производства витаминов и гормонов.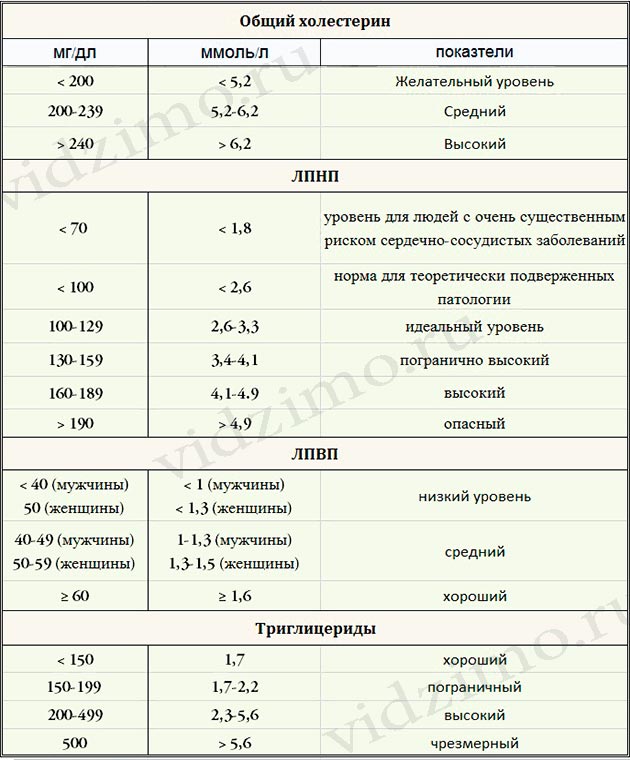 Дисбаланс холестерина в организме в первую очередь обусловлен внутренними проблемами, а не дефицитом, связанным с пищей. В первую очередь определяющими факторами являются:
Дисбаланс холестерина в организме в первую очередь обусловлен внутренними проблемами, а не дефицитом, связанным с пищей. В первую очередь определяющими факторами являются:
— наследственная предрасположенность
— заболевания печени и почек
— вирусные заболевания
— сахарный диабет
— прием лекарств
— гормональный сбой
— возраст
Повышение уровня холестерина и развитие гиперхолестеринемии возможно при чрезмерном употреблении продуктов с повышенным содержанием насыщенных жиров (сливочное масло, жирное мясо, яйца, сыр) и транс-жиров (жареные продукты, весь фаст-фуд) на фоне нарушений в работе печени.
Миф №3. Холестерин выполняет второстепенную функцию в организме
На самом деле: НЕТ
Холестерин — важнейший компонент жирового обмена и структурная часть гормонов, например эстрогена и тестостерона, витамина D, желчных кислот, необходимых для переваривания жиров; он используется для построения мембран клеток. В крови холестерин находится в свободном и связанном состоянии с белками. Липопротеины низкой плотности (ЛПНП) — комплексы холестерина с меньшим количеством белка («плохой» холестерин). Их уровень увеличивается в крови в случае нарушений обмена веществ, ведущих к атеросклерозу.
В крови холестерин находится в свободном и связанном состоянии с белками. Липопротеины низкой плотности (ЛПНП) — комплексы холестерина с меньшим количеством белка («плохой» холестерин). Их уровень увеличивается в крови в случае нарушений обмена веществ, ведущих к атеросклерозу.
Липопротеины высокой плотности (ЛПВП) — высокобелковые комплексы холестерина («хороший» холестерин) обладают защитными свойствами для сосудов.
Норма холестерина ЛПВП — 0,-9-1,9 мМ/л. Снижение показателей с 0,9 до 0,78 мМ/л в четыре раза повышает риск развития атеросклероза. Увеличение показателей в большую сторону наблюдается на фоне интенсивной физической активности, под влиянием лекарств, снижающих общий уровень содержания липидов.
Норма холестерина ЛПНП — менее 3,5 мМ/л. Повышение концентрации ЛПНП (выше 4,0 мМ/л) свидетельствует об ожирении, снижении функции щитовидной железы; может быть на фоне приема бета-блокаторов, мочегонные препаратов, контрацептивов. Снижение, ниже 3,5 мМ/л возникает в результате голодания, заболеваний легких, анемии, злокачественных новообразованиях.
Миф № 4. Повышенное содержание холестерина в крови провоцирует атеросклероз
На самом деле: ДА
Увеличение концентрации холестерина — гиперхолестеринемия — достоверный факт развития атеросклероза. Высокие риски атеросклероза коронарных артерий наблюдаются уже при величинах свыше 5,2-6,5 ммоль/л (200-300 мг/дл) — это пограничная зона или зона риска. Показатели 6,5-8,0 ммоль/л свидетельствуют об умеренной, а свыше 8,0 ммоль/л о выраженной гиперхолестеринемии. Безопасным считается уровень менее 5,2 ммоль/л (200 мг/дл). В этом случае риск атеросклероза минимальный.
Миф №5. Гиперхолестеринемия не лечится
На самом деле: НЕТ, ЛЕЧИТСЯ
Гиперхолестеринемия лечится, в том числе семейная. Для этого применяют комплексные методы терапии. В первую очередь назначают статины, фибраты – специальные липидосодержащие препараты, которые уменьшают количество холестерина в крови, тем самым снижая риск осложнений, возможных при атеросклерозе. Из немедикаментозных методов применяют диету и физические нагрузки для нормализации веса и профилактики ожирения, отказ от вредных привычек (употребление алкоголя, курение).
Из немедикаментозных методов применяют диету и физические нагрузки для нормализации веса и профилактики ожирения, отказ от вредных привычек (употребление алкоголя, курение).
Миф №6. Занятия спортом могут понизить уровень «плохого» холестерина
На самом деле. ДА
Если риск развития сердечно-сосудистых заболеваний и гиперхолестеринемии по семейной линии минимальный, то уменьшить показатели «плохого» холестерина помогут занятия фитнесом. Так, например, было доказано, что через три недели занятий, у женщин с диабетом II типа уровень липопротеинов низкой плотности (ЛПНП) снизился на 21 %, а уровень триглицеридов — на 18 %.
Однако не стоит экспериментировать с физическими нагрузками, если у вас диагностированы стенокардия, заболевания периферических артерий, высокие уровни «плохого» холестерина. В этом случае в первую очередь рекомендован прием лекарственных препаратов, а потом уже зарядка.
Миф №7. Существуют продукты, снижающие уровень холестерина в крови
На самом деле: ДА
При повышенном риске развития гиперхолестеринемии разумно ограничить до физиологического минимума продукты, содержащие насыщенные жиры (жирные сорта мяса, сливочное масло, яйца, сыр). Это действительно может привести к снижению уровня общего холестерина в крови. Однако многие заменяют насыщенные жиры, полиненасыщенными. Доказано, например, что омега-6 жирные кислоты понижают уровень «хорошего» холестерина (ЛПВП). Они содержатся в маслах: льняном, виноградных косточек, кунжутном, арахисовом, кукурузном. Многие считают эти виды масел более полезными, чем подсолнечное. На самом деле, здоровая альтернатива – это оливковое масло, которое помогает снизить уровень холестерина и ЛПНП, не снижая уровень «хороших» ЛПВП. Таким же эффектом обладает морская рыба жирных сортов и оливки.
Это действительно может привести к снижению уровня общего холестерина в крови. Однако многие заменяют насыщенные жиры, полиненасыщенными. Доказано, например, что омега-6 жирные кислоты понижают уровень «хорошего» холестерина (ЛПВП). Они содержатся в маслах: льняном, виноградных косточек, кунжутном, арахисовом, кукурузном. Многие считают эти виды масел более полезными, чем подсолнечное. На самом деле, здоровая альтернатива – это оливковое масло, которое помогает снизить уровень холестерина и ЛПНП, не снижая уровень «хороших» ЛПВП. Таким же эффектом обладает морская рыба жирных сортов и оливки.
Миф №8. До 40 лет анализы на холестерин можно не делать
На самом деле. НЕТ
Контролировать уровень холестерина, ЛПВП, ЛПНП, триглицеридов необходимо с 25 лет. Малоподвижный образ жизни, нездоровые перекусы, пристрастие к алкоголю, курению который оказывает повреждающее действие на печень, могут приводить к повышению уровня холестерина. Важно понимать, что гиперхолестеринемия, уровень более 5,2 ммоль/л в четыре раза повышает риск развития атеросклероза, ишемической болезни сердца, артериальной гипертензии.
Чтобы пройти обследование и узнать в норме ли показатели липидов, в СИТИЛАБ можно выполнить комплексные профили тестов:
99-20-022 «Липидный профиль сокращенный».
В состав профиля входят:
— Холестерин;
— Триглицериды;
— Холестерин ЛПВП;
— Холестерин ЛПНП (прямое определение)4
— Индекс атерогенности.
09-01-005 «Липидный статус».
Он рекомендуется всем, но особенно тем, у кого есть лишний вес.
В состав профиля входят 8 показателей, в том числе общий холестерин, ЛПВН, ЛПНП, а также триглицериды, липопротеин А, аполипротеин А1 и B и индекс атерогенности, который отражает баланс между «плохим» и «хорошим» холестерином.
Будьте здоровы!
Высокий уровень холестерина
Образовательная программа для пациентов
Основные сведения:
У миллионов людей во всем мире уровень холестерина в крови повышен. Это состояние описывается медицинским термином гиперлипидемия. Повышенный уровень холестерина увеличивает риск инфаркта миокарда и инсульта. Этот курс объясняет, что такое холестерин, как его повышенный уровень приводит к заболеванию сердца, и что можно сделать (с применением лекарственных средств и без них) для снижения уровня холестерина.
Это состояние описывается медицинским термином гиперлипидемия. Повышенный уровень холестерина увеличивает риск инфаркта миокарда и инсульта. Этот курс объясняет, что такое холестерин, как его повышенный уровень приводит к заболеванию сердца, и что можно сделать (с применением лекарственных средств и без них) для снижения уровня холестерина.
1. Что такое липиды и холестерин?
Холестерин, жирные кислоты и триглицериды являются разновидностями жиров (липидов). Это занятие объясняет, что такое липиды и показывает, почему они важны для жизни.
Описание
Существуют три типа липидов: холестерин, жирные кислоты и триглицериды. Жирные кислоты бывают двух типов: насыщенные и ненасыщенные. Ненасыщенные жирные кислоты могут быть мононенасыщенными или полиненасыщенными.
Холестерин
Холестерин в норме присутствует во всех тканях организма. Тело человека состоит из миллионов клеток. В состав их стенок входят липиды, к числу которых относится холестерин. Без холестерина наши клетки не смогли бы правильно работать. Холестерин также является одним из основных элементов структуры солей желчных кислот (помогающих переваривать жиры), витамина D и гормонов. Холестерин попадает в организм из двух источников. Примерно 70% синтезируется самим организмом, в основном, в печени. Еще 30% поступает с пищей. Все мы потребляем пищу, содержащую холестерин.
Без холестерина наши клетки не смогли бы правильно работать. Холестерин также является одним из основных элементов структуры солей желчных кислот (помогающих переваривать жиры), витамина D и гормонов. Холестерин попадает в организм из двух источников. Примерно 70% синтезируется самим организмом, в основном, в печени. Еще 30% поступает с пищей. Все мы потребляем пищу, содержащую холестерин.
Жирные кислоты
Другие важные типы липидов — жирные кислоты и триглицериды. Как и холестерин, они являются незаменимыми компонентами клеточных стенок.
Жирные кислоты образуются в организме, однако некоторые из них должны поступать с пищей. Жирные кислоты бывают двух видов: насыщенные и ненасыщенные. Ненасыщенные жирные кислоты могут быть мононенасыщенными или полиненасыщенными.
Липопротеины
Липиды нужны всем тканям организма, поэтому они транспортируются кровью при помощи химических веществ, называемых липопротеинами. Эти липопротеины могут связываться с различными структурами клеток организма и при необходимости освобождать липиды. Две основные категории липопротеинов, переносящих холестерин в организме, называются липопротеинами Высокой плотности (ЛПВП) и липопротеинами низкой плотности (ЛПНП). Они описаны более подробно в следующем разделе
Две основные категории липопротеинов, переносящих холестерин в организме, называются липопротеинами Высокой плотности (ЛПВП) и липопротеинами низкой плотности (ЛПНП). Они описаны более подробно в следующем разделе
2. В чем различие холестерина ЛПВП и ЛПНП?
ЛПВП и ЛПНП — основные липопротеины, используемые для транспорта холестерина в организме. Холестерин ЛПВП часто называют «хорошим», а холестерин ЛПНП — «плохим». В этом разделе рассказано, почему.
Описание
Липопротеины — такие, как липопротеины высокой плотности (ЛПВП), и низкой плотности (ЛПНП) — являются основными переносчиками холестерина. Они связываются с холестерином, переносят его в другую часть организма, а затем при необходимости освобождают.
ЛПНП
ЛПНП переносят 60 — 70% холестерина крови. Одна из неприятных особенностей ЛПНП состоит в их тенденции «прилипать» к стенкам кровеносных сосудов. Поэтому ЛПНП – это основной класс липопротеинов, обнаруживаемых при атеросклерозе (заболевании, сопровождающемся образованием отложений на стенках артерий), а высокие уровни холестерина ЛПНП являются важным фактором риска сердечно-сосудистых заболеваний.
Это будет описано более подробно в следующем разделе. В связи с этим холестерин ЛПНП часто называют «плохим».
ЛПВП
ЛПВП — самый малочисленный класс липопротеинов, который переносит 20 — 30% холестерина крови. ЛПВП связывают избыток холестерина и возвращают его в печень для переработки и/или удаления из организма. Таким образом, в отличие от ЛПНП, ЛПВП удаляют холестерин из циркулирующей крови. Считается, что высокий уровень ЛПВП снижает риск сердечно-сосудистых заболеваний, поэтому холестерин ЛПВП часто называют «хорошим».
Отношение
Отношение ЛПНП к ЛПВП часто используется для оценки риска сердечно-сосудистых заболеваний у пациента. Высокие значения отражают преобладание холестерина ЛПНП (плохого) и указывают на высокий риск. Низкие значения отражают преобладание холестерина ЛПВП (хорошего) и указывают на низкий риск.
3. Что такое дислипидемия?
Дислипидемия — это состояние, при котором изменены уровни липидов в крови, например, повышен уровень холестерина. Этот раздел объясняет, что такое дислипидемия, и указывает на две ее причины.
Этот раздел объясняет, что такое дислипидемия, и указывает на две ее причины.
Описание
Кроме холестерина, имеются другие важные классы липидов, в том числе жирные кислоты и триглицериды. Набор липидов и их уровни у каждого пациента обычно называются его липидным профилем. Организм регулирует уровни этих липидов, которые зависят друг от друга. У большинства людей уровни этих липидов находятся в нормальных пределах. Однако у некоторых людей количества отдельных типов липидов могут выходить за нормальные границы. Такое состояние называется дислипидемией. Так чем же может быть вызвана дислипидемия? Дислипидемия может быть либо первичной, либо вторичной. Причиной первичной дислипидемии являются генетические, или наследственные нарушения, и эти состояния довольно редки. Вторичные дислипидемии наблюдаются гораздо чаще. Они вызваны другим заболеванием, некоторыми лекарственными средствами, гормонами или факторами стиля жизни (например, жирной пищей, ожирением и недостаточной физической активностью). Несомненно, гораздо легче лечить вторичную дислипидемию.
Несомненно, гораздо легче лечить вторичную дислипидемию.
4. Повышенный холестерол — причина заболевания
Повышение уровня холестерина может привести к образованию бляшек на стенках артерий — атеросклерозу. В результате этого движение крови по сосудам может быть нарушено, а в некоторых случаях может произойти разрыв пораженного сосуда. В зависимости от того, в каком органе это произойдет, такой процесс может стать причиной тяжелого осложнения, например, инсульта или инфаркта. В этом уроке объясняется, как это происходит.
Описание
Атеросклероз — это процесс образования жировых или волокнистых отложений в виде бляшек на стенках кровеносных сосудов. При этом просвет кровеносного сосуда со временем сужается, а его стенка уплотняется.
Так какова же роль повышенного уровня холестерина в образовании этих бляшек?
Бляшка
Образование бляшки начинается с повреждения внутренней оболочки кровеносного сосуда. Такое повреждение может возникнуть в результате курения, повышения кровяного давления или слишком высокого уровня глюкозы крови (например, при диабете). Эти повреждения позволяют ЛПНП проникать в стенки сосудов. Иммунные клетки также проходят в стенку сосуда и, поглощая ЛПНП, превращаются в пенистые клетки. Скопления
Такое повреждение может возникнуть в результате курения, повышения кровяного давления или слишком высокого уровня глюкозы крови (например, при диабете). Эти повреждения позволяют ЛПНП проникать в стенки сосудов. Иммунные клетки также проходят в стенку сосуда и, поглощая ЛПНП, превращаются в пенистые клетки. Скопления
пенистых клеток под микроскопом похожи на жировые полоски. Пенистые клетки вырабатывают химические вещества, которые образуют волокнистый слой на поверхности жировой полоски, в результате чего образуется атероматозная бляшка. К каким нарушениям приводят эти бляшки? Существуют три основных события, вызванных наличием атеросклеротических бляшек.
Ишемия
Растущая бляшка может сузить просвет кровеносного сосуда, ограничивая кровоток тканей и их снабжение кислородом. Это состояние называется ишемией.
Эмболия
Мелкие части бляшки могут отрываться и циркулировать в крови, закупоривая другие сосуды. Это называется эмболией. Разрыв бляшки может также привести к освобождению накопленного холестерина в кровоток. Содержимое бляшки может также спровоцировать образование тромба в месте разрыва.
Разрыв бляшки может также привести к освобождению накопленного холестерина в кровоток. Содержимое бляшки может также спровоцировать образование тромба в месте разрыва.
Аневризма
Формирование бляшек на стенках кровеносных сосудов может ослаблять их стенки, в результате чего образуются шарообразные расширения, называемые аневризмами. По мере роста аневризмы стенки сосуда истончаются и ослабляются; повышается вероятность их разрыва и опасного для жизни кровоизлияния. Эти три процесса могут иметь серьезные последствия в зависимости от того, в какой части организма они происходят. Переместите курсор на три показанные области организма.
5. Что означает Ваш липидный профиль
Врач может назначить Вам исследование липидного профиля, если заподозрит у Вас дислипидемию. При этом в анализе крови будут определены уровни основных липидов и липопротеинов. До взятия крови на этот анализ вы не должны принимать пищу в течение 12 часов, так как уровни многих из этих липидов повышаются после еды.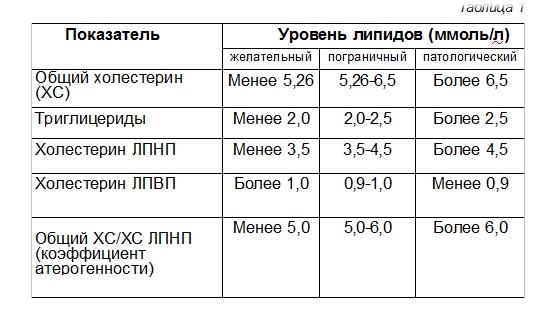
Описание
При исследовании липидного профиля определяют содержание триглицеридов, общего холестерина, ЛПВП (иногда пишут «холестерин ЛПВП») и ЛПНП (иногда пишут «холестерин ЛПНП»). В сообщении о результатах исследования часто указывают отношение ЛПНП/ЛПВП. В США единицей измерения уровня липидов служат миллиграммы на децилитр (мг/дл), а в Европе и России — миллимоли на литр (ммоль/л). Рекомендуемые уровни различны в разных странах и часто изменяются. В России используются Европейские рекомендации по профилактике ССЗ. Согласно этим рекомендациям оптимальные значения липидов составляют: общий холестерин <5 ммоль/л (<200 мг/дл), холестерин ЛПНП <3,0 ммоль/л (<115 мг/дл), холестерин ЛПВП > 1,0 ммоль/л у мужчин (>40мг/дл) и > 1,2 ммоль/л у женщин (>46 мг/дл), триглицериды < 1,7 ммоль/л (< 155 мг/дл).
У больных ИБС и/или при атеросклерозе периферических артерий, сонных артерий,а также при наличии сахарного диабета, рекомендуемый уровень общего холестерина < 4,5 ммоль/л, а «плохого» холестерина <2,6 ммоль/л.
Ролловер-текст:
Триглицериды (ТГ): Триглицериды не так тесно связаны с заболеванием, как холестерин. Однако нормальные уровни не должны превышать 1,7 ммоль/л (150 мг/дл), и врач может назначить медикаментозное лечение, если обнаружит у Вас более 200 мг/дл (2,3 ммоль/л).
Общий холестерин: В идеальном случае уровень общего холестерина должен быть ниже 5,2 ммоль/л (200 мг/дл).
Холестерин ЛПВП: Уровень «хорошего холестерина» в идеальном случае должен быть выше 1,1 ммоль/л (45 мг/дл) у мужчин и 1,4 ммоль/л (55 мг/дл) у женщин до менопаузы. Уровни выше 60 мг/дл (1,55 ммоль/л) особенно благоприятны и снижают риск сердечно-сосудистых заболеваний.
Холестерин ЛПНП: Уровень этого «плохого холестерина» в идеальном случае должен быть ниже 2,6 ммоль/л (100 мг/дл).
Отношение холестерина ЛПНП к холестерину ЛПВП: Отношение ниже 3,5 считается нормальным. Отношение 5,0 или выше должно настораживать. Такое отношение часто считается показателем высокого риска сердечно-сосудистых заболеваний.
Такое отношение часто считается показателем высокого риска сердечно-сосудистых заболеваний.
6. Каков Bаш риск инфаркта?
Высокий уровень холестерина — только один из многих факторов риска, связанных с атеросклерозом и сердечно-сосудистыми событиями, например, с инфарктом миокарда. В этом разделе описаны эти факторы риска.
Описание
Фактор риска — это признак (например, ожирение или курение), повышающий вероятность развития заболевания. Факторы риска, указывающие на возможность развития заболевания сердца, подразделяются на управляемые и неуправляемые. Неуправляемыми называются факторы, на которые человек не может воздействовать, например, возраст (риск сердечно-сосудистых заболеваний с возрастом повышается), наследственность, пол и этнические факторы. К управляемым факторам риска относятся те, которые можно изменить. Среди них — курение, ожирение, диета, недостаток физической активности, дислипидемия, высокое
артериальное давление и диабет. Ответьте на следующие вопросы и нажмите «ввести», чтобы увидеть численную оценку Ваших факторов риска. Если Bы не уверены в ответе, оставьте его пустым. Нажмите «продолжить», когда закончите работу в этом разделе. Риск коронарных заболеваний сердца значительно возрастает при наличии нескольких факторов риска, поскольку влияние отдельных факторов умножается, а не суммируется. Эта диаграмма показывает, как сочетаются относительные риски. Например, если человек курит, его относительный риск равен 1,6, т.е. вероятность развития сердечно-сосудистого заболевания, которое может привести к инфаркту, в 1,6 раз выше, чем у некурящего. Если у того же человека еще и высокое артериальное давление, относительный риск возрастает до 4,5. Если у того же человека повышен уровень холестерина, относительный риск резко повышается до 16. Поэтому чем больше факторов риска Вы устраните, тем меньше Ваш риск сердечно- сосудистого заболевания.
Ответьте на следующие вопросы и нажмите «ввести», чтобы увидеть численную оценку Ваших факторов риска. Если Bы не уверены в ответе, оставьте его пустым. Нажмите «продолжить», когда закончите работу в этом разделе. Риск коронарных заболеваний сердца значительно возрастает при наличии нескольких факторов риска, поскольку влияние отдельных факторов умножается, а не суммируется. Эта диаграмма показывает, как сочетаются относительные риски. Например, если человек курит, его относительный риск равен 1,6, т.е. вероятность развития сердечно-сосудистого заболевания, которое может привести к инфаркту, в 1,6 раз выше, чем у некурящего. Если у того же человека еще и высокое артериальное давление, относительный риск возрастает до 4,5. Если у того же человека повышен уровень холестерина, относительный риск резко повышается до 16. Поэтому чем больше факторов риска Вы устраните, тем меньше Ваш риск сердечно- сосудистого заболевания.
7. Как можно понизить уровень холестерина?
Добиться снижения уровня холестерина можно многими способами. Большинство из них связаны со сменой образа жизни, например, изменением диеты и увеличением физической активности. Такие изменения описаны в этом разделе.
Большинство из них связаны со сменой образа жизни, например, изменением диеты и увеличением физической активности. Такие изменения описаны в этом разделе.
Описание
Здесь показан список пищевых продуктов и блюд. Отметьте те из них, которые Вы регулярно едите или пьете. Нажмите «продолжить», когда закончите работу в этом разделе. Здесь показана схема, описывающая различные типы липидов.
Ролловер-текст:
Жиры/Липиды: Употребляйте меньше жирной пищи. Жир должен составлять менее 30% потребляемых Вами калорий. (Для человека, потребляющего в день 2000 калорий, это означает суточное потребление не более 65 граммов жира).
Холестерин: Холестерин присутствует только в пище животного происхождения, т.е. в мясе, молочных продуктах, но не во фруктах, овощах или орехах. Ограничивайте потребление холестерина до величины не более 300 миллиграммов (мг) в день.
Жирные кислоты/триглицериды (ТГ): В отличие от холестерина, они
присутствуют в пище животного и растительного происхождения.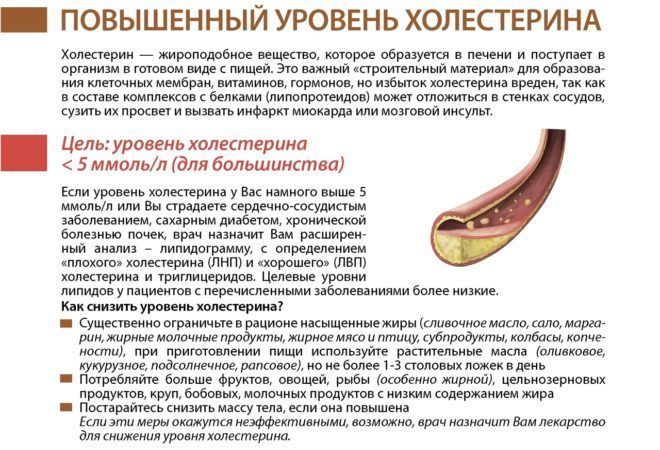 Насыщенные жиры: Это самые плохие жиры. Насыщенные жиры имеют плотную консистенцию при комнатной температуре. Они содержатся в жирах животного происхождения и некоторых маслах тропических растений (в том числе, в пальмовом и кокосовом). Эти жиры повышают уровень холестерина ЛПНП. Насыщенные жиры должны составлять менее 10% потребляемых Вами калорий.
Насыщенные жиры: Это самые плохие жиры. Насыщенные жиры имеют плотную консистенцию при комнатной температуре. Они содержатся в жирах животного происхождения и некоторых маслах тропических растений (в том числе, в пальмовом и кокосовом). Эти жиры повышают уровень холестерина ЛПНП. Насыщенные жиры должны составлять менее 10% потребляемых Вами калорий.
Ненасыщенные жиры: Ненасыщенные жиры лучше, чем насыщенные.
Ненасыщенные жиры содержатся в растениях. При комнатной температуре они имеют жидкую консистенцию.
Полиненасыщенные жиры: Подсолнечное, кукурузное и соевое масла содержат полиненасыщенные жиры.
Мононенасыщенные жиры: Это самые хорошие жиры. Примеры: рапсовое и рисовое масла. Этот тип жиров помогает повысить уровень холестерина ЛПВП.
8. Какие лекарства можно применять?
В настоящее время существуют 5 основных классов лекарственных средств, которые могут снизить уровень липидов. Чаще всего применяются статины. Кроме того, имеются смолы (также известные как секвестранты желчных кислот), ингибиторы всасывания холестерина, фибраты и никотиновая кислота. В этом разделе описаны эти препараты.
Чаще всего применяются статины. Кроме того, имеются смолы (также известные как секвестранты желчных кислот), ингибиторы всасывания холестерина, фибраты и никотиновая кислота. В этом разделе описаны эти препараты.
Описание
Статины
Статины — самые распространенные препараты для снижения уровня липидов. Холестерин образуется во всех клетках организма, однако наибольшее его количество образуется в печени. Поэтому снижение продукции холестерина печенью стало главной целью лекарственной терапии. Чтобы понять механизм действия статинов, нужно знать пути синтеза холестерина. Холестерин образуется в результате многоступенчатого процесса, а статины угнетают один из его этапов. Основной фермент, управляющий этим процессом — ГМГ КоА-редуктаза. Статины влияют на активность этого фермента и блокируют путь синтеза холестерина в организме. Поэтому организм вырабатывает меньше холестерина, а его уровень в крови пациента снижается. В настоящее время имеются несколько статинов.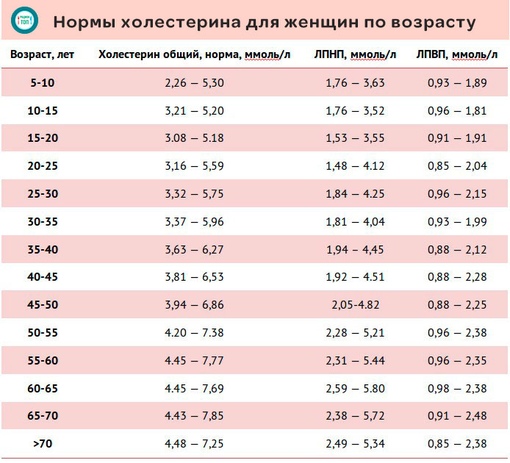 Посоветуйтесь с врачом о различных статинах и их полезных эффектах. Существуют также другие лекарственные средства, снижающие уровни холестерина и триглицеридов. Их можно использовать отдельно или в комбинации со статинами.
Посоветуйтесь с врачом о различных статинах и их полезных эффектах. Существуют также другие лекарственные средства, снижающие уровни холестерина и триглицеридов. Их можно использовать отдельно или в комбинации со статинами.
Смолы
Смолы связывают соли желчных кислот, после чего они выходят из организма с калом. Печень реагирует на потерю солей желчных кислот использованием большего количества холестерина для синтеза новых солей желчных кислот, и, таким образом, снижает уровень холестерина в организме.
Ингибиторы всасывания холестерина
Аналогичным образом, ингибиторы всасывания холестерина ограничивают его всасывание в кишечнике и, тем самым, снижают содержание липидов.
Фибраты
Фибраты — другой пример нестатиновых средств лечения дислипидемии. Эти препараты несколько снижают уровень ЛПНП, но, в основном, используются для коррекции высокого уровня триглицеридов и низкого уровня ЛПВП.
Никотиновая кислота
Наконец, никотиновая кислота, которая принадлежит к группе витаминов РР, снижает уровни холестерина ЛПНП и триглицеридов, повышая уровень холестерина ЛПВП. Это эффективное средство повышения уровня холестерина ЛПВП.
Это эффективное средство повышения уровня холестерина ЛПВП.
Спасибо!
Мы надеемся, что этот курс был Вам интересен. Если Вы полагаете, что Вы или кто-то из Ваших близких страдаете этим заболеванием — посоветуйтесь с врачом.
о чем это говорит, и что надо делать? / Государственное бюджетное учреждение здравоохранения Ямало-Ненецкого автономного округа «Лабытнангская городская больница»
Холестерин – органическое вещество, природный жирорастворимый спирт. В организме всех живых существ, входит в состав клеточной стенки, образуя ее структурность и участвуя в транспорте веществ внутрь клетки и обратно.
Холестерин существует в виде двух: LDL или липопротеид низкой плотности (ЛПНП) называют «плохим» холестерином. Липопротеид высокой плотности (ЛПВП) или HDL — называют «хорошим».
Высокий холестерин в крови, не считавшийся проблемой еще несколько десятков лет назад, сейчас волнует многих. Инфаркты и инсульты уносят жизни многих людей, и причиной половины их них является атеросклероз сосудов, который, в свою очередь, является следствием повышенного холестерина в крови у мужчин и женщин. О чем это говорит, и что надо делать в таком случае.
О чем это говорит, и что надо делать в таком случае.
Показано определение холестерина следующим пациентам:
• Женщинам, длительно принимающим гормональные контрацептивы;
• Женщинам в менопаузе;
• Мужчинам после 35 лет;
•Людям из группы риска по наследственности;
• При достижении определенного возраста;
• Страдающим сахарным диабетом и гипотиреозом;
• Страдающим ожирением;
• Имеющим вредные привычки;
• При наличии симптомов системного атеросклероза.
Большинство специалистов считают, что сидячая работа, малоподвижный образ жизни, отсутствие регулярной физической нагрузки на свежем воздухе, переедание, обилие вредной пищи в рационе — являются определяющими факторами в раннем развитии атеросклероза и причинами высокого холестерина у населения.
Норма холестерина может колебаться в диапазоне 3,6-7,8 ммоль/л. Однако врачи говорят, что любой уровень холестерина свыше 6 ммоль/л считают повышенным и представляет риск для здоровья, так как может спровоцировать атеросклероз, другим словом закупорить сосуды, создавая препятствия для тока крови по венам и артериям.
Классификация уровней холестерина в крови:
• Оптимальный – 5 и менее ммоль/л.
• Умеренно повышенный – 5-6 ммоль/л.
• Опасно повышенный холестерин – 7,8 ммоль/л.
При этом различают несколько видов данных соединений:
• ЛПВП – липопротеиды высокой плотности, транспортируют излишки свободного холестерина из тканей в печень для переработки и выведения.
• ЛПНП – липопротеиды низкой плотности, предназначенные для транспорта холестерина из печени к тканям.
• ЛПОНП – липопротеиды очень низкой плотности, переносят эндогенный холестерин, триглицериды в организме.
Повышенное содержание в крови холестерина способствует развитию атеросклеротического поражения стенок кровеносных сосудов и является одним из факторов риска развития тяжелых сердечно-сосудистых заболеваний, таких как стенокардия (ишемическая болезнь сердца) и инфаркт миокарда, мозговой инсульт и перемежающаяся хромота.
Почему холестерин в крови повышен, о чем это говорит и что надо делать? Риск появления повышенного холестерина увеличивается в случае наследственной предрасположенности, если близкие родственники больны атеросклерозом, ИБС или артериальной гипертензией.
С возрастом риск развития гиперхолестеринемии также повышается. В среднем возрасте повышение холестерина чаще выявляется у мужчин, однако с наступлением климакса женщины становятся подвержены этой патологии так же часто, как и мужчины.
Тем не менее, основные причины высокого холестерина у женщин или мужчин имеют приобретенный характер:
• Неправильный образ жизни больного: гиподинамия, курение, злоупотребление спиртными напитками, частые стрессовые ситуации;
• Сопутствующие заболевания: ожирение, сахарный диабет, системные заболевания соединительной ткани;
• Кулинарные предпочтения: регулярное употребление жирной пищи, животного происхождения, недостаточное количество в рационе свежих овощей и фруктов.
Все вышеперечисленные факторы – это прямые ответы, почему может быть повышен холестерин, а точнее, это прямые результаты некачественного отношения к своему здоровью.
Симптомы
Вот определенные признаки, по которым можно выявить холестерин выше нормы:
• стенокардия из-за суживания коронарных артерий сердца.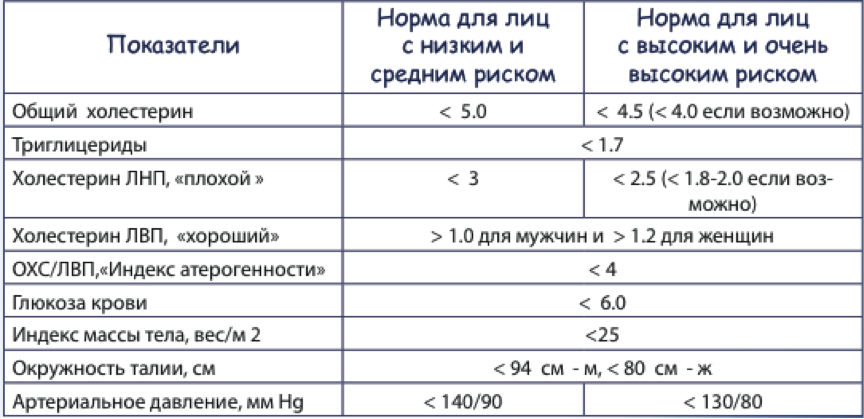
• боли в ногах при физических нагрузках.
• наличие сгустков крови и разрывов кровеносных сосудов.
• разрыв бляшек и как следствие сердечная недостаточность.
• наличие ксантомы – это желтые пятна на коже, чаще всего в области глаз.
Сам по себе высокий холестерин не имеет никаких признаков. Симптомы бывают у атеросклероза – общепринятого последствия излишнего холестерина. Если простуду вы можете распознать по легкому насморку, то повышенный холестерин в крови иногда обнаруживается только после инфаркта.
Иными словами, не стоит дожидаться, пока признаки высокого холестерина проявят себя. Лучше делать анализы для профилактики раз в 1-5 лет (в зависимости от риска).
Как лечить повышенный холестерин?
Для того, чтобы снизить высокий уровень холестерина в крови нужен комплексный подход. Проконсультируйтесь со своим лечащим врачом для выбора оптимальной программы борьбы с повышенным содержанием холестерина.
В зависимости от степени риска, применяются разные методы лечения:
• отказ от вредных привычек;
• лечебная физкультура;
• снижение веса;
• специальные диеты;
• медикаментозное лечение.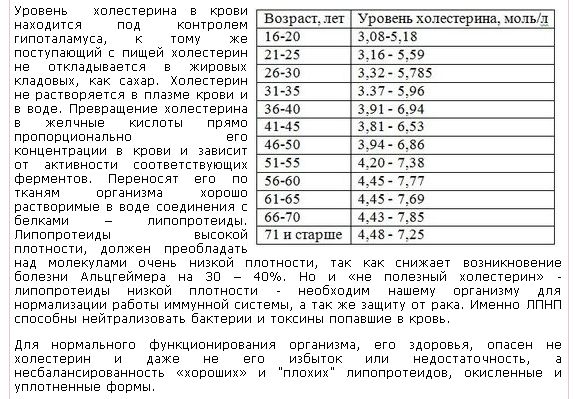
Помогает снизить холестерин в крови у женщин и мужчин:
• физическая активность 5-6 раз в неделю по 30-60 минут;
• не ешьте продукты, содержащие транс-жиры;
• ешьте побольше клетчатки, в продуктах, разрешенных для низко-углеводной диеты;
• ешьте морскую рыбу хотя бы 2 раза в неделю или принимайте жирные кислоты Омега-3;
• бросьте курить;
• будьте трезвенником или пейте алкоголь умеренно.
Следует отметить важное значение регулярных медицинских осмотров, ведь большинство заболеваний гораздо проще вылечить на начальной стадии, когда человека еще практически ничто не беспокоит. Помните: осложнения, которые вызываются повышенным холестерином, необратимы, а лечение не избавляет от существующих проблем, а лишь предотвращает развитие новых.
Для того, чтобы понизить гиперхолестеринемию, следует ограничить в своем рационе продукты повышающие холестерин:
красное мясо – говядина, телятина;
желток яйца;
жирная свинина, баранина, сало;
субпродукты;
сосиски, колбасы;
мясо утки;
майонез;
консервы;
легкоусвояемые углеводы;
жареные блюда;
маргарин;
кофе;
продукты, содержащие транс-жиры, так называемый фаст-фуд: чипсы, крекеры и т. п.;
п.;
молочка высокой жирности: сыр, сливки, сметана, молоко, мороженое, сливочное масло, топленое масло;
устрицы, крабы, креветки, икра. К примеру, лобстер весом 100 гр. содержит 70 мг. холестерина.
Не стоит забывать, что в среднем, лишь 30% холестерина поступают в кровь извне. Остальная его часть вырабатывается организмом самостоятельно. Поэтому даже если с помощью различных диет пытаться снизить уровень этих жиров, то «убрать» его существенную долю все равно не получится.
Специалисты рекомендуют придерживаться безхолестериновой диеты не с целью профилактики, а лишь в лечебных целях, когда уровень этих жиров действительно высокий.
Помимо ограничение продуктов, которые повышают холестерин, можно добавить в свой рацион питания продукты, понижающие уровень холестерина.
авокадо;
зародыши пшеницы;
отруби коричневого риса;
семена кунжута;
семечки подсолнуха;
фисташки;
семена тыквы;
кедровые орехи;
льняное семя;
миндаль;
оливковое масло;
зелень в любом виде;
дикий лосось и сардины — рыбий жир;
черника, малина, клубника, клюква, брусника, черноплодная рябина, гранат, красный виноград.
Также исключив кофе и заменив его на качественный некрепкий зеленый чай можно сократить уровень холестерина на 15%.
Занятия спортом
Самый простой и естественный способ поддерживать сосуды в хорошей форме — это движение: физический труд, гимнастика, танцы, прогулки, словом, все, что приносит ощущение мышечной радости. У людей, физически активных, уровень общего холестерина обычно бывает ниже, а уровень «хорошего» — выше.
Получасовая ходьба в умеренном темпе 3–5 раз в неделю, чтобы пульс учащался не более чем на 10–15 ударов в минуту, — прекрасный цикл терапии.
Кроме таких способов, как повышение физической нагрузки, ведение здорового образа жизни и употребления в пищу здоровых продуктов, человеку с повышенным уровнем холестерина может быть предложен прием медикаментозных средств. #ямалздоров #нацпроектдемография89 #нацпроектздравоохранение89
Холестерин
Контроль за коррекцией повышенного уровня холестерина
Холестерин (химическое название — холестерол) – это органическое вещество жировой природы, постоянно присутствующее в организме человека и необходимое для нормального метаболизма. Большая часть холестерина производится внутри организма печеночными клетками, часть холестерина поступает извне с продуктами питания.
Большая часть холестерина производится внутри организма печеночными клетками, часть холестерина поступает извне с продуктами питания.
Нормы холестерина.
Симптомы.
О том, что у вас повышенный холестерин, симптомы не скажут ничего. Признаками этого состояния являются признаки того заболевания, которое вызвал повышенный уровень этого вещества в крови. Поэтому самой основной профилактикой является периодическая проверка крови на содержание липидов. Если же вы не следите за своим здоровьем и не контролируете формулу крови, то узнать о том, что имеется повышенный уровень холестерина в крови, можно уже после свершившегося инсульта или инфаркта.
Какие заболевания чаще всего вызывает повышенный холестерин? Прежде всего, это атеросклероз. Это заболевание можно записать в симптомы повышенного холестерина в крови у женщин. Такое состояние дает о себе знать уплотнением стенок сосудов, уменьшением их эластичности, уменьшением диаметра просвета сосудов, что ведет за собой нарушение снабжения соответственных органов кровью.
Таким образом, внешне определить наличие повышенного уровня холестерина практически невозможно: это заболевание внутреннее. К примеру, человек полного телосложения не обязательно будет страдать от повышенного холестерина, хотя несомненно, он входит в группу риска.
Но несмотря на все это, немногочисленные симптомы большого содержания липопротеидов в крови все же есть. К ним можно отнести следующие:
- стенокардия, сердечные боли;
- боли в ногах при небольших нагрузках и даже ходьбе;
- ксантомы и ксантелазмы – специфические холестериновые отложения под кожей.
Так как все перечисленные симптомы, кроме последних, могут быть вызваны и другими заболеваниями, основными следует считать ксантомы – точки белого цвета под кожей, которые часто располагаются в области век
Еще один довольно характерный признак высокого содержания липопротеидов является ранняя седина. Обычно она появляется после определенного возраста и ее причиной выступают атеросклеротические изменения в капиллярах волосяных луковиц.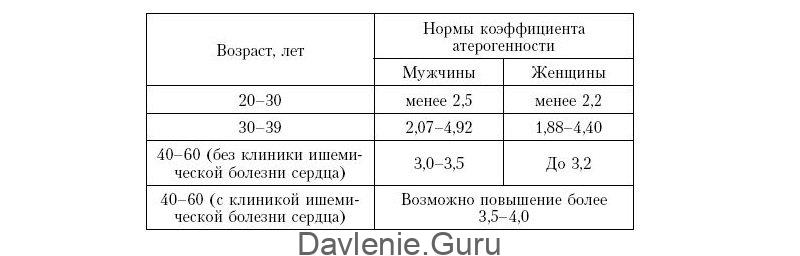 Так что если у молодого мужчины наблюдается поседение – ему необходимо проверить уровень холестерина в крови.
Так что если у молодого мужчины наблюдается поседение – ему необходимо проверить уровень холестерина в крови.
Причины повышения холестерина в крови? Обычно к факторам роста ЛНП относят следующие:
- лишний вес;
- слабая двигательная активность, сидячая работа;
- переедание, неправильное питание, несоблюдение режима питания;
- курение и злоупотребление спиртным;
- заболевания общего характера: болезни почек, печени, диабет и другие состояния, которые сопровождаются нарушениями в балансе хорошего и плохого холестерина;
- эндокринные нарушения.
Причины высокого холестерина у женщин могут быть связаны с беременностью. Так, в этот период формируется плод и для его правильного развития требуется, в том числе, и холестерин. Со временем после рождения ребенка уровень липопротеидов приходит в норму.
Коррекция уровня холестерина.
Повышенный уровень холестерина в крови, причины которого удалось выяснить, требует принятия соответствующих мер по его нормализации. Так, многие врачи выписывают своим пациентам специальные препараты – статины, которые принимаются продолжительное время и имеют, как и все препараты, свои побочные эффекты. Но есть врачи, имеющие другое мнение на этот счет. Они считают, и это подтверждено соответствующими исследованиями, что достаточно правильно питаться и подчинить свой прием пищи четкому распорядку.
Так, многие врачи выписывают своим пациентам специальные препараты – статины, которые принимаются продолжительное время и имеют, как и все препараты, свои побочные эффекты. Но есть врачи, имеющие другое мнение на этот счет. Они считают, и это подтверждено соответствующими исследованиями, что достаточно правильно питаться и подчинить свой прием пищи четкому распорядку.
Что должен представлять из себя такой рацион? Прежде всего – клетчатка: продуктов, содержащих ее должно быть достаточно: это хлеб с отрубями, бобовые, овощи, крупы из цельных зерен. Также обязательны витамины и микроэлементы: их получать необходимо из растительных масел – авокадо, оливкового, льняного, орехового, подсолнечного, рыбьего жира. Вместо обычного молока лучше употреблять его обезжиренный аналог, а вместо красного мяса использовать птицу и рыбу. Орехи – крайне полезный продукт в борьбе с холестерином, однако людям, страдающим избыточным весом, есть их нужно с особой осторожностью.
Физическая активность, занятия спортом, утренние пробежки или просто ходьба в быстром темпе, йога, гимнастика, словом – все то, что дает организму умеренные нагрузки – играет важную роль в нормализации уровня липопротеидов. Давайте своему организму умеренные нагрузки, откажитесь от алкоголя, курения. Специалисты советуют не дожидаться, пока какие-либо симптомы повышенного холестерина начнут проявляться, а регулярно, хотя бы ежегодно, проходить анализ крови.
Давайте своему организму умеренные нагрузки, откажитесь от алкоголя, курения. Специалисты советуют не дожидаться, пока какие-либо симптомы повышенного холестерина начнут проявляться, а регулярно, хотя бы ежегодно, проходить анализ крови.
Заведующая терапевтическим отделением № 2 Прашкович Н.В.
Норма холестерина у женщин по возрасту: таблица
Многие знают, что анализ на холестерин выполняется для диагностики расстройства липидного обмена и для оценки риска развития такого заболевания, как атеросклероз. Однако у большинства нет ответов на такие вопросы:
- А должно ли это органическое соединение присутствовать в организме человека?
- В любом ли количестве?
- Одинаковы ли показатели для мужчин и женщин?
- Зависит ли уровень холестерина у женщин от уровня гормонов?
- А что будет, если значение выше нормы или, наоборот, ниже?
И это не весь список того, о чем может подумать женщина, услышав об анализе на холестерин.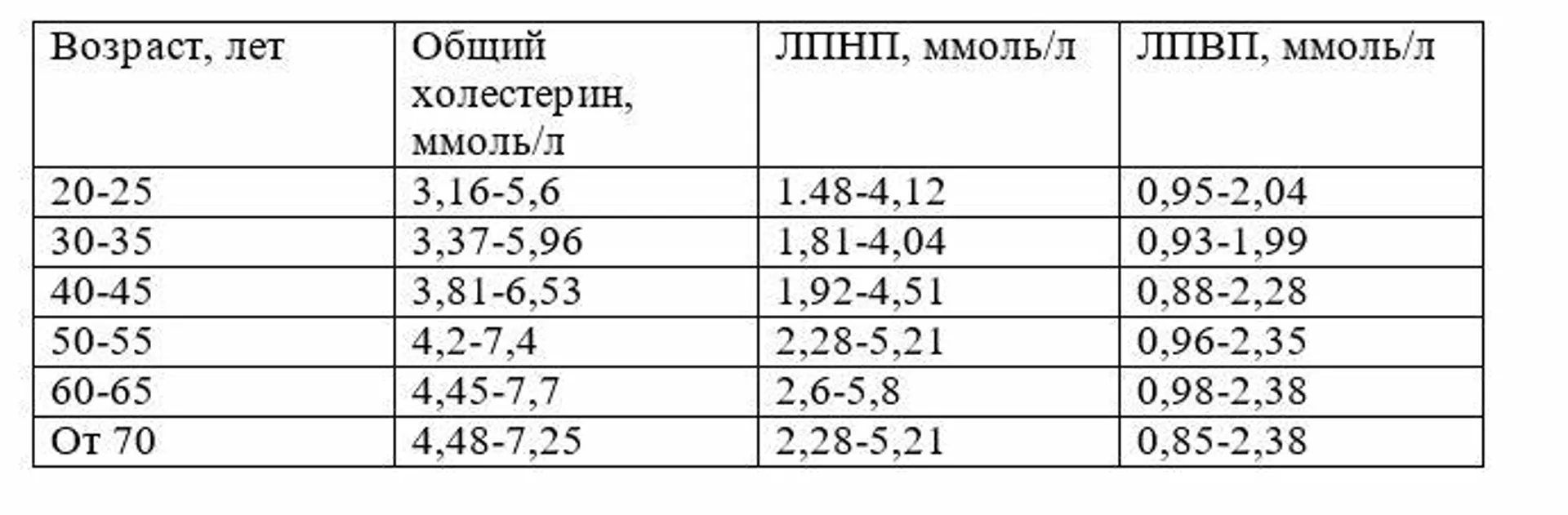 Раз вопросы возникают, то их стоит задать соответствующему специалисту. Но если в данный момент такой возможности нет, то можно изучить хотя бы базовую информацию.
Раз вопросы возникают, то их стоит задать соответствующему специалисту. Но если в данный момент такой возможности нет, то можно изучить хотя бы базовую информацию.
Холестерин. Что это и зачем он нужен всем
Холестерин (или, по-другому, холестерол) представляет собой органическое соединение, которое производится нашим организмом и еще поступает в него с пищей. Причем не из любого продукта. Если говорить о пище, то она должна быть животного происхождения: яйца, рыба, мясо, молоко и субпродукты. А в организме человека печень выступает в роли главного «завода» по изготовлению холестерина. Также вещество образуется еще и в стенках кишечника, коже, надпочечниках и некоторых других органах. Есть определенные значения, в пределах которых содержание холестерина в крови считается нормой. Показатели для женщин и мужчин различаются не только по половому признаку, но и по возрастному. Тем не менее холестерин в широком смысле – строительный материал для клеток. Органическое соединение содержится в клеточных мембранах; участвует в синтезе витамина D, половых гормонов и в обмене веществ. Таким образом, без холестерина наш организм не может нормально функционировать.
Таким образом, без холестерина наш организм не может нормально функционировать.
Холестерин – плохой или хороший
Само по себе вещество в крови не плавает. Соединение всегда окружено липопротеинами – комплексами белков, жиров и других компонентов. В зависимости от состава этих комплексов холестерин может превращаться в хороший либо плохой.
- При повышении в крови холестерин в составе липопротеинов низкой плотности (ЛНП, или ЛПНП) часто ведет себя не очень: оседает на стенки сосудов, образуя бляшки. Если эти «засоры» сильно закупорят сосуды, то могут развиться сердечно-сосудистые заболевания.
- А вот с липопротеинами высокой плотности (ЛВП, или ЛПВП) вещество может переноситься из самих бляшек и органов в печень для дальнейшей переработки.
Нельзя говорить, что один из видов нужен, а другой – нет. Холестерин с липопротеинами и высокой, и низкой плотности нужен в организме. Однако, как и в любой системе, важное значение имеет баланс./90.jpg) Для расширенной диагностики анализ крови обычно берется:
Для расширенной диагностики анализ крови обычно берется:
- на общий холестерин;
- ЛПВП;
- ЛПНП;
- триглицериды.
Верхние и нижние границы нормы для женщин. Таблица с основными показателями
Данные, указанные в таблице, носят информативный характер. Для проведения анализов обратитесь к терапевту по месту жительства или в сертифицированную лабораторию. ВАЖНО: правильно интерпретировать результаты может только врач, учитывая анамнез пациентки, ее жалобы (либо их отсутствие) и другие диагностические данные.
|
Возраст |
Общий холестерин (ХС), ммоль/л |
Холестерин липопротеинов высокой плотности (хороший, ЛПВП), ммоль/л |
Холестерин липопротеинов низкой плотности (плохой, ЛПНП), ммоль/л |
Триглицериды (ТГ), ммоль/л |
|
15–20 лет |
3,08–5,18 |
0,91–1,91 |
1,53–3,55 |
0,44–1,4 |
|
20–25 лет |
3,16–5,59 |
0,85–2,04 |
1,48–4,12 |
0,41–1,48 |
|
25–30 лет |
3,32–5,75 |
0,96–2,15 |
1,84–4,25 |
0,42–1,63 |
|
30–35 лет |
3,37–5,96 |
0,93–1,99 |
1,81–4,04 |
0,44–1,70 |
|
35–40 лет |
3,63–6,27 |
0,88–2,12 |
1,94–4,45 |
0,45–1,99 |
|
40–45 лет |
3,81–6,53 |
0,88–2,28 |
1,92–4,51 |
0,51–2,16 |
|
45–50 лет |
3,94–6,86 |
0,88–2,25 |
2,05–4,82 |
0,52–2,42 |
|
50–55 лет |
4,20–7,38 |
0,96–2,38 |
2,28–5,21 |
0,59–2,63 |
|
55–60 лет |
4,45–7,77 |
0,96–2,35 |
2,31–5,44 |
0,62–2,96 |
|
60–65 лет |
4,45–7,69 |
0,98–2,38 |
2,59–5,80 |
0,63–2,70 |
|
65–70 лет |
4,43–7,85 |
0,91–2,48 |
2,38–5,72 |
0,68–2,71 |
|
> 70 лет |
4,48–7,25 |
0,85–2,38 |
2,49–5,34 |
0,68–2,71 |
Почему норма холестерина для женщин меняется с их возрастом
Обычно при разговоре о повышенном холестерине подразумевают именно показатели ЛПНП. Если выше посмотреть на всю таблицу, то можно с легкостью заметить, что с возрастом норма содержания вещества в крови увеличивается. Следовательно, можно сделать вывод, что ЛПНП (и не только они) все больше появляются в крови. Конечно, это не постоянное пропорциональное повышение вверх. Увеличение происходит до определенного возраста женщины. Примерно после 65 лет концентрация холестерина в крови начинает опускаться вместе с границами нормы. А почему с возрастом концентрация повышается? Вопрос хороший и простой, поэтому и ответ на него короткий: чем старше человек становится, тем больше разрастаются соединительные ткани в организме и формируются жировые отложения, все это и провоцирует повышение уровня холестерина. Именно по этой причине в течение жизни стоит контролировать показатели ХС, ЛПВП, ЛПНП и триглицеридов.
Если выше посмотреть на всю таблицу, то можно с легкостью заметить, что с возрастом норма содержания вещества в крови увеличивается. Следовательно, можно сделать вывод, что ЛПНП (и не только они) все больше появляются в крови. Конечно, это не постоянное пропорциональное повышение вверх. Увеличение происходит до определенного возраста женщины. Примерно после 65 лет концентрация холестерина в крови начинает опускаться вместе с границами нормы. А почему с возрастом концентрация повышается? Вопрос хороший и простой, поэтому и ответ на него короткий: чем старше человек становится, тем больше разрастаются соединительные ткани в организме и формируются жировые отложения, все это и провоцирует повышение уровня холестерина. Именно по этой причине в течение жизни стоит контролировать показатели ХС, ЛПВП, ЛПНП и триглицеридов.
5 мифов: я слышала, что холестерин…
Люди постоянно делятся друг с другом различной информацией. Однако важно обмениваться правдивыми фактами и не искажать их. Именно потому, что кто-то что-то где-то слышал, а потом рассказал другому, и берутся мифы. Рассмотрим несколько конкретно про холестерин.
Именно потому, что кто-то что-то где-то слышал, а потом рассказал другому, и берутся мифы. Рассмотрим несколько конкретно про холестерин.
Провоцирует ожирение. А если быть точнее, повышенный уровень холестерина провоцирует набор лишнего веса. Нет! Эта взаимосвязь не доказана. Но то, что гиперхолестеринемия и ожирение часто наблюдаются одновременно, – факт. Все дело в том, что появление и первого, и второго заболевания могут провоцировать одни и те же причины:
- дисбаланс микрофлоры кишечника;
- употребление большого количества рафинированных продуктов;
- дисфункция печени.
При коррекции питания, активном образе жизни и прохождении лечения (при необходимости) и масса тела, и уровень холестерина могут снизиться, а затем прийти в норму.
Провоцирует появление атеросклероза. Среди причин возникновения заболевания действительно есть такая, как повышенный уровень холестерина. Но утверждать, что это вещество – главная причина возникновения атеросклероза, нельзя. Как правило, заболевание возникает из-за совокупного наличия многих факторов (вредных привычек, неправильного питания, ожирения, сахарного диабета, наследственности, половой принадлежности, регулярного употребления жирного, возраста пациента и так далее).
Но утверждать, что это вещество – главная причина возникновения атеросклероза, нельзя. Как правило, заболевание возникает из-за совокупного наличия многих факторов (вредных привычек, неправильного питания, ожирения, сахарного диабета, наследственности, половой принадлежности, регулярного употребления жирного, возраста пациента и так далее).
Выведется из организма, если есть много фруктов и овощей. В этих продуктах содержится клетчатка, поэтому некоторые думают, что она может обволакивать холестерин и выводить его из организма. Нет. Клетчатка полезна для функционирования кишечника, печени и других органов, но упомянутым свойством не обладает. Да и не требуется полностью выводить холестерин. Помните, что органическое соединение нужно многим клеткам, и не только им.
Выведется из организма, если убрать из рациона пищу животного происхождения. Помните, что в организм холестерин попадает извне, как раз из такой еды? Так вот, совсем убирать ее из рациона не стоит. Жирную еду – да, нужно свести к минимуму (фастфуд, майонез, колбасы, печенье, торты и т. п.). Яйца, мясо, рыба и подобная пища животного происхождения являются источником не только необходимого организму холестерина, но и белков. Если холестерин повышен, то нужна консультация специалиста и обследования, чтобы выявить реальные причины проблемы.
Жирную еду – да, нужно свести к минимуму (фастфуд, майонез, колбасы, печенье, торты и т. п.). Яйца, мясо, рыба и подобная пища животного происхождения являются источником не только необходимого организму холестерина, но и белков. Если холестерин повышен, то нужна консультация специалиста и обследования, чтобы выявить реальные причины проблемы.
Не нуждается в контроле, если я худая. А вот и неправда. Необходимость в контроле холестерина не зависит от телосложения. Сдавать анализ на такой показатель нужно всем женщинам. Во-первых, функционирование печение и желудочно-кишечного тракта зависит далеко не от одного уровня холестерина. Соответственно, пониженный или повышенный показатель может быть у женщины с любой фигурой и весом. Во-вторых, в детородном возрасте женский организм обычно препятствует отложению плохого холестерина в сосудах. Однако при недостатке этого органического соединения может наступить аменорея. После менопаузы уровень вещества повышается, что иногда увеличивает риск развития сердечно-сосудистых заболеваний у женщин.
Как можно поддерживать холестерин в норме
- Отказаться от вредных привычек. Алкоголь и курение негативно влияют на здоровье, в том числе и на уровень хорошего холестерина. Откажитесь от этих двух вредных привычек – и организм наверняка отблагодарит вас улучшением самочувствия и настроения.
- Правильно питаться. Да, это тяжело, ведь так хочется жирненького, жареного, сладкого… Но тяжело не значит невозможно! Начните процесс постепенно. Например, уберите сначала сладкое, потом через неделю – жареное, еще через неделю – жирное. Ведите дневник, записывая свой вес, уровень холестерина и другие достижения. Так вы увидите динамику, которая обычно является мотивацией к дальнейшим действиям. При необходимости обратитесь за консультацией к диетологу. Специалист поможет составить рацион правильного питания. Компания Herbalife Nutrition разработала линейку продуктов, которые в комплексе с правильным питанием, умеренными спортивными нагрузками и при отсутствии противопоказаний могут помочь организму насытить клетки полезными веществами и избавиться от токсинов, шлаков.

- «Термо Комплит». Может нормализовывать обменные процессы, насыщать и тонизировать ткани.
- «Роузгард». Помогает продлить молодость на клеточном уровне и очистить клетки от антиоксидантов.
- «Найтворкс». Может использоваться для нормализации работы сердечно-сосудистой системы и насыщения крови азотом.
- «Клеточный Активатор». Помогает оперативной трансформации жировых клеток в энергию.
- Заниматься спортом. Необязательно совершать километровые забеги в парке, хотя кому-то и это придется по душе. Гуляйте, передвигайтесь пешком, запишитесь в бассейн или спортзал. Если парк далеко, бегайте на стадионе в соседнем дворе. Бегать тяжело? Как вариант – скандинавская ходьба. Подумайте, что вам было бы интересно и в удовольствие. Нужна компания? Пригласите с собой мужа, подругу, ребенка или другого близкого человека. Относитесь к спорту не как к принуждению, а как к части образа жизни.
Холестерин нужен женщинам. Бесспорно. Однако следите за его уровнем. Проводите контроль хотя бы раз в год и вне зависимости от возраста. Но помните, что обычно именно от возраста зависит, какой будет верхняя и нижняя граница нормы холестерина для женщины.
Бесспорно. Однако следите за его уровнем. Проводите контроль хотя бы раз в год и вне зависимости от возраста. Но помните, что обычно именно от возраста зависит, какой будет верхняя и нижняя граница нормы холестерина для женщины.
Высокий холестерин: симптомы, причины и лечение
Холестерин — это восковое вещество, которое ваша печень вырабатывает для защиты нервов и для производства клеток ткани и некоторых гормонов. Ваше тело также получает холестерин из пищи, которую вы едите. Это включает яйца, мясо и молочные продукты. Слишком много холестерина может навредить вашему здоровью. Есть «хороший» холестерин и «плохой» холестерин.
Слишком много холестерина может навредить вашему здоровью. Есть «хороший» холестерин и «плохой» холестерин.
В чем разница между «хорошим» холестерином и «плохим» холестерином?
Хороший холестерин известен как липопротеин высокой плотности (ЛПВП).Удаляет холестерин из кровотока. Липопротеины низкой плотности (ЛПНП) — это «плохой» холестерин.
Если ваш общий уровень холестерина высок из-за высокого уровня ЛПНП, вы можете подвергаться более высокому риску болезни сердца или инсульта. Но если ваш общий уровень холестерина высок только из-за высокого уровня ЛПВП, вы, вероятно, не подвержены более высокому риску.
Триглицериды — это еще один тип Fat contains nine calories per gram.» rel=»tooltip»> жира в крови . Когда вы потребляете больше калорий, чем может использовать ваше тело, лишние калории превращаются в триглицериды.
Изменение образа жизни (диета и упражнения) может улучшить уровень холестерина, снизить уровень ЛПНП и триглицеридов, а также повысить уровень ЛПВП.
Ваш идеальный уровень холестерина будет зависеть от вашего риска сердечных заболеваний.
- Общий уровень холестерина — лучше менее 200, но это зависит от ваших уровней ЛПВП и ЛПНП.

- Уровни холестерина ЛПНП — лучше менее 130, но это зависит от вашего риска сердечных заболеваний.
- Уровень холестерина ЛПВП –60 или выше снижает риск сердечных заболеваний.
- Триглицериды — лучше менее 150 миллиграммов на децилитр (мг / дл).
ЛПНП: «плохой» холестерин: MedlinePlus
Что такое холестерин?
Холестерин — это воскообразное жироподобное вещество, которое содержится во всех клетках вашего тела. Ваша печень вырабатывает холестерин, а также он содержится в некоторых продуктах, таких как мясо и молочные продукты. Вашему организму для правильной работы необходим холестерин. Но слишком много холестерина в крови увеличивает риск ишемической болезни сердца.
Что такое ЛПНП и ЛПВП?
ЛПНП и ЛПВП — это два типа липопротеинов. Они представляют собой комбинацию жира (липидов) и белка. Липиды должны быть прикреплены к белкам, чтобы они могли перемещаться по крови. ЛПНП и ЛПВП имеют разные цели:
ЛПНП и ЛПВП имеют разные цели:
- ЛПНП означает липопротеины низкой плотности. Его иногда называют «плохим» холестерином, потому что высокий уровень ЛПНП приводит к накоплению холестерина в артериях.
- HDL означает липопротеины высокой плотности.Его иногда называют «хорошим» холестерином, потому что он переносит холестерин из других частей тела обратно в печень. Затем ваша печень выводит холестерин из вашего тела.
Как высокий уровень ЛПНП может повысить риск ишемической болезни сердца и других заболеваний?
Если у вас высокий уровень ЛПНП, это означает, что у вас слишком много холестерина ЛПНП в крови. Этот дополнительный ЛПНП вместе с другими веществами образует зубной налет. Бляшка накапливается в артериях; это состояние называется атеросклерозом.
Ишемическая болезнь сердца возникает, когда бляшки накапливаются в артериях сердца. Это приводит к уплотнению и сужению артерий, что замедляет или блокирует приток крови к сердцу. Поскольку кровь доставляет кислород к сердцу, это означает, что ваше сердце может не получать достаточно кислорода. Это может вызвать стенокардию (боль в груди) или сердечный приступ, если кровоток полностью заблокирован.
Поскольку кровь доставляет кислород к сердцу, это означает, что ваше сердце может не получать достаточно кислорода. Это может вызвать стенокардию (боль в груди) или сердечный приступ, если кровоток полностью заблокирован.
Как мне узнать, какой у меня уровень ЛПНП?
Анализ крови может определить уровень холестерина, включая ЛПНП.Когда и как часто вам следует проходить этот тест, зависит от вашего возраста, факторов риска и семейного анамнеза. Общие рекомендации:
Для лиц моложе 19 лет:
- Первый тест должен быть в возрасте от 9 до 11 лет
- Дети должны проходить обследование каждые 5 лет
- У некоторых детей этот тест может проходить с 2 лет, если в семейном анамнезе имеется высокий уровень холестерина в крови, сердечный приступ или инсульт
Для лиц старше 20 лет:
- Взрослые люди молодого возраста должны проходить обследование каждые 5 лет
- Мужчины в возрасте от 45 до 65 лет и женщины в возрасте от 55 до 65 лет должны проходить его каждые 1-2 года
Что может повлиять на мой уровень ЛПНП?
Вещи, которые могут повлиять на ваш уровень ЛПНП, включают
- Диета.
 Насыщенные жиры и холестерин в пище, которую вы едите, повышают уровень холестерина в крови
Насыщенные жиры и холестерин в пище, которую вы едите, повышают уровень холестерина в крови - Масса. Избыточный вес повышает уровень ЛПНП, снижает уровень ЛПВП и увеличивает уровень общего холестерина
- Физическая активность. Недостаток физической активности может привести к увеличению веса, что может повысить уровень ЛПНП.
- Курение. Курение сигарет снижает уровень холестерина ЛПВП. Поскольку ЛПВП помогает удалить ЛПНП из артерий, если у вас меньше ЛПВП, это может способствовать повышению уровня ЛПНП.
- Возраст и пол. По мере взросления женщин и мужчин уровень холестерина у них повышается. До наступления менопаузы у женщин уровень общего холестерина ниже, чем у мужчин того же возраста. После наступления менопаузы уровень ЛПНП у женщин имеет тенденцию к повышению.
- Генетика. Ваши гены частично определяют, сколько холестерина вырабатывает ваше тело.
 Высокий холестерин может передаваться по наследству. Например, семейная гиперхолестеринемия (СГ) — это наследственная форма высокого холестерина в крови.
Высокий холестерин может передаваться по наследству. Например, семейная гиперхолестеринемия (СГ) — это наследственная форма высокого холестерина в крови. - Лекарства. Некоторые лекарства, включая стероиды, некоторые лекарства от артериального давления и лекарства от ВИЧ / СПИДа, могут повысить ваш уровень ЛПНП.
- Прочие медицинские показания. Заболевания, такие как хроническая болезнь почек, диабет и ВИЧ / СПИД, могут вызывать более высокий уровень ЛПНП.
- Гонка. У некоторых рас может быть повышенный риск высокого холестерина в крови. Например, афроамериканцы обычно имеют более высокий уровень холестерина ЛПВП и ЛПНП, чем белые.
Каким должен быть мой уровень ЛПНП?
Для холестерина ЛПНП более низкие значения лучше, потому что высокий уровень ЛПНП может повысить риск ишемической болезни сердца и связанных с ней проблем:
| ЛПНП (плохой) уровень холестерина | Категория холестерина ЛПНП |
|---|---|
| Менее 100 мг / дл | Оптимальный |
| 100-129 мг / дл | Почти оптимальное / выше оптимального |
| 130-159 мг / дл | Граница высокая |
| 160-189 мг / дл | Высокая |
| 190 мг / дл и выше | Очень высокий |
Как я могу снизить уровень ЛПНП?
Есть два основных способа снизить уровень холестерина ЛПНП:
- Терапевтические изменения образа жизни (TLC).
 TLC состоит из трех частей:
TLC состоит из трех частей: - Здоровое для сердца питание. План питания, полезного для сердца, ограничивает количество потребляемых насыщенных и трансжиров. Примеры планов питания, которые могут снизить уровень холестерина, включают диету терапевтического изменения образа жизни и план питания DASH.
- Управление весом. Если у вас избыточный вес, похудение может помочь снизить уровень холестерина ЛПНП.
- Физическая активность. Каждый должен регулярно заниматься физической активностью (30 минут в большинство, если не все дни).
- Медикаментозное лечение. Если сами по себе изменения образа жизни не приводят к достаточному снижению уровня холестерина, вам также может потребоваться прием лекарств. Доступно несколько типов препаратов, снижающих уровень холестерина, включая статины. Лекарства действуют по-разному и могут иметь разные побочные эффекты. Поговорите со своим врачом о том, какой из них подходит вам.
 Пока вы принимаете лекарства для снижения уровня холестерина, вы все равно должны продолжать изменять образ жизни.
Пока вы принимаете лекарства для снижения уровня холестерина, вы все равно должны продолжать изменять образ жизни.
Некоторые люди с семейной гиперхолестеринемией (СГ) могут получать лечение, называемое липопротеидным аферезом.В этом лечении используется фильтрующая машина для удаления холестерина ЛПНП из крови. Затем машина возвращает человеку оставшуюся кровь.
NIH: Национальный институт сердца, легких и крови
Высокий холестерин: симптомы, причины, лечение
Холестерин — это тип жира или липидов, который важен для множества функций вашего тела. Вашему организму холестерин необходим для выработки клеточных мембран, желчных кислот и некоторых гормонов.
Есть два основных источника холестерина.Ваше тело производит большую часть (75%) холестерина, содержащегося в вашей крови. Остальное (25%) поступает из продуктов животного происхождения. Высокий уровень холестерина или гиперхолестеринемия вызван потреблением слишком большого количества холестерина из рациона или вырабатываемым организмом слишком большого количества холестерина.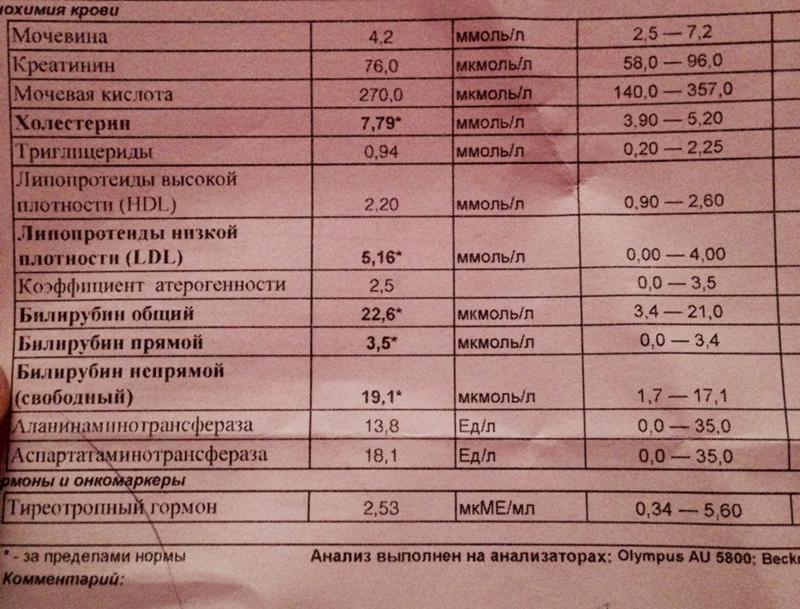
Существует два основных типа холестерина: «плохой» холестерин, также известный как липопротеин низкой плотности (ЛПНП), и «хороший» холестерин, также известный как липопротеин высокой плотности (ЛПВП). Когда в крови присутствует слишком много ЛПНП, он может накапливаться в веществе, называемом зубным налетом, на стенках артерий и увеличивать риск развития сердечно-сосудистых заболеваний.К ним относятся атеросклероз, ишемическая болезнь сердца, тромбы, сердечный приступ и инсульт. Напротив, ЛПВП помогает предотвратить закупорку артерий ЛПНП.
Более высокий уровень ЛПВП помогает снизить риск сердечных заболеваний, сердечного приступа и инсульта. Триглицериды — это еще один тип жиров, который используется для определения риска сердечных заболеваний, сердечного приступа и инсульта. Когда ЛПВП, ЛПНП и триглицериды присутствуют в организме в нужных количествах и сбалансированы, холестерин защищает ваше здоровье, в том числе сердечно-сосудистую систему.
В США примерно каждый шестой взрослый имеет повышенный уровень общего холестерина, определяемый как 240 мг / дл (миллиграммы на децилитр крови) и выше (Источник: CDC).
Обычно симптомы повышенного холестерина отсутствуют, и многие люди даже не подозревают об этом. Это означает, что многие взрослые в США не осознают, что у них повышенный риск сердечных заболеваний, сердечного приступа и инсульта. Кроме того, болезни сердца и инсульт являются основными причинами смерти в Соединенных Штатах.Ежегодно более миллиона человек в Соединенных Штатах страдают сердечным приступом, и многие из них умирают. (Источник: НХЛБИ).
Учитывая риски для здоровья, связанные с высоким уровнем холестерина, важно регулярно проходить скрининг на холестерин или тестировать его. Если вы знаете свои риски, вы можете помочь контролировать их с помощью диеты, физических упражнений, изменения образа жизни, регулярного медицинского обслуживания, а иногда и лекарств.
Высокий уровень холестерина связан с повышенным риском сердечно-сосудистых заболеваний, включая сердечный приступ и инсульт. Немедленно обратитесь за медицинской помощью (позвоните 911) , если у вас или у кого-то из ваших близких есть симптомы инсульта или сердечного приступа, такие как боль в груди, затрудненное дыхание, головокружение, потливость, обморок, беспокойство, внезапное онемение или слабость, спутанность сознания , проблемы с речью или пониманием речи, проблемы со зрением или ходьбой или сильная головная боль.
Немедленно обратитесь за медицинской помощью (позвоните 911) , если у вас или у кого-то из ваших близких есть симптомы инсульта или сердечного приступа, такие как боль в груди, затрудненное дыхание, головокружение, потливость, обморок, беспокойство, внезапное онемение или слабость, спутанность сознания , проблемы с речью или пониманием речи, проблемы со зрением или ходьбой или сильная головная боль.
Хороший, плохой и общий холестерин: что все это значит?
Если вы обсуждали уровень холестерина со своим лечащим врачом, вы знаете, что существуют разные типы холестерина, которые по-разному влияют на ваш организм.Однако многие люди не знают о холестерине. Есть ли действительно хороший холестерин и плохой холестерин? Что такое здоровый уровень холестерина и как управлять холестерином? Вот некоторая информация, которая поможет вам понять, что такое холестерин.
Что такое холестерин?
Печень производит холестерин: воскообразное, похожее на жир вещество, которое наш организм использует для производства новых клеток. Холестерин — это липид, что означает, что он нерастворим в воде, поэтому для циркуляции он полагается на белки.Белки, которые переносят холестерин с кровотоком, известны как липопротеины.
Холестерин — это липид, что означает, что он нерастворим в воде, поэтому для циркуляции он полагается на белки.Белки, которые переносят холестерин с кровотоком, известны как липопротеины.
Однако не весь холестерин одинаков. Существуют разные липопротеины, переносящие холестерин. Некоторые холестерины вызывают образование бляшек, которые могут закупоривать артерии, в то время как другие липопротеины помогают удалить излишки холестерина из организма.
Уровень холестерина обычно повышается с возрастом, а это означает, что с возрастом становится все более важным контролировать уровень холестерина и предпринимать шаги для управления холестерином.Нажмите, чтобы твитнутьСуществует два основных типа холестерина
Два основных липопротеина, ответственных за перенос холестерина, — это липопротеины низкой плотности (ЛПНП) и липопротеины высокой плотности (ЛПВП).
ЛПНП — это так называемый «плохой» холестерин. Слишком много холестерина ЛПНП приводит к накоплению жировых отложений, которые закупоривают артерии — атеросклерозу. Узкие артерии затрудняют прохождение крови по телу, и это заставляет ваше сердце усерднее перекачивать кровь. Избыток холестерина ЛПНП увеличивает риск сердечных заболеваний, сердечного приступа, инсульта, заболеваний периферических артерий.
Узкие артерии затрудняют прохождение крови по телу, и это заставляет ваше сердце усерднее перекачивать кровь. Избыток холестерина ЛПНП увеличивает риск сердечных заболеваний, сердечного приступа, инсульта, заболеваний периферических артерий.
В целом, вам нужен более низкий уровень холестерина липопротеинов низкой плотности (ЛПНП).
HDL холестерин обычно называют «хорошим» холестерином. Исследования показывают корреляцию между более высоким уровнем ЛПВП и более низким риском сердечных заболеваний. Липопротеины высокой плотности помогают переносить холестерин ЛПНП через кровь и обратно в печень. Затем печень расщепляет холестерин ЛПНП, позволяя организму выводить его как отходы.
В общем, вам нужен более высокий уровень холестерина липопротеинов высокой плотности (ЛПВП).
Что такое общий холестерин?
Общий холестерин определяет общее количество холестерина в крови. Это включает как холестерин ЛПНП, так и холестерин ЛПВП. Он также включает холестерин липопротеинов очень низкой плотности (ЛПОНП), который связан с триглицеридами.
А как насчет триглицеридов?
Триглицериды — это самый распространенный тип жира в организме. Хотя они не относятся к типу холестерина, важно обращать внимание на уровень триглицеридов наряду с уровнем холестерина.Высокий уровень триглицеридов с высоким уровнем ЛПНП и низким уровнем ЛПВП увеличивает риск сердечно-сосудистых заболеваний.
Каков здоровый уровень холестерина?
- Холестерин ЛПНП для взрослых должен быть ниже 100 мг / дл.
- Холестерин ЛПВП для мужчин должен быть выше 40 мг / дл.
- Холестерин ЛПВП для женщин должен быть выше 50 мг / дл.
- Общий холестерин должен быть от 125 до 200 мг / дл.
Уровень холестерина обычно повышается с возрастом, а это означает, что с возрастом становится все более важным следить за уровнем холестерина и принимать меры для управления холестерином.
Управление холестерином
Вас не удивят изменения в образе жизни, которые помогут вам контролировать холестерин:
- Ешьте больше клетчатки, например, цельнозерновых, фруктов и овощей.

- Выбирайте более здоровые жиры, например, в рыбе, орехах и авокадо.
- Регулярно делайте физические упражнения.
- Не курите.
- Ограничьте употребление алкоголя.
Контроль уровня холестерина начинается с проверки уровня холестерина. Поговорите со своим врачом о холестерине при следующем посещении оздоровительного центра.
Высокий холестерин: симптомы, причины, лечение
Что такое холестерин и почему высокий холестерин вреден для вас? Узнайте, как высокий уровень холестерина может повлиять на ваше сердце и как его снизить.
Что такое холестерин?
Холестерин (matū ngako) — это жироподобное вещество в крови. Он поступает из двух источников:
- некоторые из них вырабатываются вашей печенью
- некоторые из продуктов, которые вы едите.
Холестерин не всегда «плохой».Вашему организму для правильной работы необходим холестерин. Он использует его для выработки клеток и гормонов, а также для обработки и переваривания жиров. Но если количество холестерина в крови станет слишком высоким, это может вызвать сердечный приступ или инсульт.
Но если количество холестерина в крови станет слишком высоким, это может вызвать сердечный приступ или инсульт.
Типы холестерина
Существует два типа холестерина:
- липопротеинов низкой плотности (холестерин ЛПНП)
- холестерин липопротеинов высокой плотности (холестерин ЛПВП).
Холестерин ЛПНП
Холестерин ЛПНП иногда называют «плохим холестерином».Когда у вас слишком много холестерина ЛПНП, он накапливается в артериях (кровеносных сосудах, переносящих кровь и кислород по телу).
Накопление холестерина вызывает образование на стенках артерий комков твердого жира, называемых бляшками. Они могут сломаться, заблокировать артерию и вызвать сердечные приступы и инсульты.
Холестерин ЛПВП
Холестерин ЛПВП — это «хороший» холестерин. Он работает как очиститель, перенося холестерин ЛПНП из артерий в печень, где он расщепляется и используется организмом.
Триглицериды
Триглицериды — это еще один тип жира в крови.
Когда мы едим или пьем, наше тело превращает любую энергию (калории), которая ему не нужна, в триглицериды, которые затем хранятся в жировых клетках.
Уровень триглицеридов обычно повышается после того, как мы поели, но когда мы потребляем больше энергии, чем требуется нашему организму, они остаются на высоком уровне, а не возвращаются к норме.
Это особенно верно, если в наш рацион входит много рафинированного сахара.Это включает:
- продуктов с высоким содержанием добавленного сахара, таких как сладости, выпечка и шоколад
- углеводов с низким содержанием клетчатки, например белый хлеб
- алкоголь и газированные напитки, которые содержат много дополнительного сахара.
Подобно холестерину, высокие триглицериды могут увеличивать количество налета (твердого жира) в стенках артерий.
Тесты на холестерин
Единственный способ измерить холестерин — это сдать анализ крови. Иногда ваш врач назовет этот анализ крови «липидным профилем» или «липидным тестом».Липид — это другое слово для обозначения жира, поэтому этот тест включает ваш уровень холестерина и триглицеридов.
Иногда ваш врач назовет этот анализ крови «липидным профилем» или «липидным тестом».Липид — это другое слово для обозначения жира, поэтому этот тест включает ваш уровень холестерина и триглицеридов.
Обычно вам нужно идти в ближайшую лабораторию (лабораторию) для анализа крови. Иногда медсестра может взять кровь у вашего врача.
Некоторые новозеландские аптеки также предлагают услуги по тестированию холестерина. Это тест на укол из пальца, который измеряет те же параметры, что и анализы крови. Если показание высокое, фармацевт направит вас к терапевту для повторного осмотра.
Когда мне следует проверить уровень холестерина?
Если вы раньше не проходили тест на холестерин, поговорите со своим врачом или медсестрой о том, когда вам следует его делать.
Если вы подвержены более высокому риску сердечного приступа или инсульта из-за вашего или семейного здоровья, вам может понадобиться один в более молодом возрасте.
Тесты на холестерин обычно проводятся в рамках проверки здоровья сердца.
Если в вашей семье наблюдается повышенный уровень холестерина, вам, возможно, придется пройти обследование еще в подростковом возрасте.
Понимание показаний холестерина
Результаты вашего анализа крови будут включать ваши уровни:
- Холестерин ЛПВП («хороший холестерин»)
- Холестерин ЛПНП («плохой холестерин»)
- триглицериды
- общий холестерин. Это общее количество холестерина в крови, которое складывается из ЛПВП и ЛПНП.
- Отношение общий холестерин / ЛПВП (соотношение холестерина). Ваше соотношение холестерина важно, потому что оно показывает количество «хорошего холестерина» по сравнению с количеством «плохого холестерина».
Показания здорового холестерина
Не существует нормального уровня холестерина, который применим ко всем. Ваш идеальный уровень холестерина зависит от общего риска сердечного приступа и инсульта. Чтобы узнать это, ваш терапевт или другой поставщик медицинских услуг может провести оценку риска сердечно-сосудистых заболеваний.
Если вы подвержены высокому риску инсульта или сердечного приступа, вам следует стремиться к тому, чтобы уровень холестерина ЛПНП был ниже 1,8 ммоль / л.
Что такое высокий холестерин?
Высокий холестерин — это когда в крови слишком много плохого холестерина (ЛПНП) и / или недостаточно хорошего холестерина (ЛПВП).
На этом рисунке показано, как это выглядит, если у вас низкий уровень холестерина, нормальный холестерин и плохой холестерин.
Иногда медицинские работники говорят о терминах дислипидемия и гиперлипидемия. Оба являются клиническими терминами, которые означают, что ваш уровень холестерина выходит за пределы нормы.
Симптомы высокого холестерина
Вы не узнаете, есть ли у вас высокий холестерин, потому что обычно у него нет симптомов. Единственный способ узнать это — сдать анализ крови.
Почему так важен высокий холестерин?
Когда уровень холестерина слишком высок, он может образовывать бляшки в артериях. Если налет станет слишком большим или отломится, это может вызвать сердечный приступ или инсульт. Этот риск также увеличивается, когда уровень триглицеридов слишком высок.
Если налет станет слишком большим или отломится, это может вызвать сердечный приступ или инсульт. Этот риск также увеличивается, когда уровень триглицеридов слишком высок.
Ваш врач будет использовать результаты вашего анализа крови и другие факторы риска сердечного приступа, чтобы решить, нужны ли вам лекарства для снижения уровня холестерина или триглицеридов.
Что вызывает высокий уровень холестерина?
Различные вещества, вызывающие повышенный уровень холестерина.Некоторые из этих причин вы можете изменить, а некоторые — нет.
Факторы риска, которые вы можете изменить:
- Слишком много продуктов с высоким содержанием насыщенных жиров, таких как красное мясо, масло, сливки и другие молочные продукты
- Слишком много продуктов с рафинированным сахаром, таких как сладости, выпечка, белый хлеб и т. Д. газированные напитки
- Слишком много алкоголя
- Недостаточная активность каждый день
- Курение
- Слишком много жира в организме, особенно около середины
Хорошая новость в том, что есть много способов управлять этими рисками. Прочтите о снижении уровня холестерина.
Прочтите о снижении уровня холестерина.
Факторы риска, которые вы не можете изменить:
- Семейный анамнез
- Возраст
- Биологический пол (независимо от того, мужчина вы или женщина)
- Другие медицинские состояния, такие как заболевание почек или печени, или гипотиреоз.
Некоторые состояния с высоким уровнем холестерина, которые передаются из семьи, в том числе:
- семейная гиперлипидемия (высокий уровень липидов)
- семейная гиперхолестеринемия (высокий уровень холестерина)
- семейная гипертриглицеридемия (высокий уровень триглицеридов).
Если у вас есть одно из этих состояний, возможно, вы не сможете снизить свой уровень, изменив только образ жизни. Возможно, вам также придется принимать лекарства.
Если у вас есть родитель или брат или сестра с одним из этих состояний, поговорите со своим врачом о проверке уровня холестерина. Эти состояния обычно начинаются в более молодом возрасте и могут повлиять на людей в подростковом или двадцатилетнем возрасте.
Как снизить уровень холестерина
Если у вас высокий уровень холестерина, ваш врач может порекомендовать изменение образа жизни, лекарства или и то, и другое.
Вот несколько способов снизить уровень холестерина.
Ешьте полезную для сердца пищу
То, что вы едите, может существенно повлиять на уровень холестерина.
Сократите потребление продуктов с высоким содержанием насыщенных жиров, таких как:
И ешьте самые разные полезные для сердца продукты, такие как:
- цельнозерновые
- орехи и семена
- фрукты и овощи
- жирная рыба.
Пейте меньше алкоголя
Употребление слишком большого количества алкоголя может повысить уровень холестерина ЛПНП и триглицеридов.Так что меньше пить — это хороший способ снизить уровень холестерина.
Минздрав рекомендует не более 10 стандартных напитков в неделю для женщин и не более 15 для мужчин. Один стандартный напиток равен:
- стандартная банка 4% пива (300 мл)
- небольшой бокал вина (100 мл)
- небольшая порция спиртных напитков (25 мл)
Если у вас высокий уровень холестерина или у вас диагностировали сердечное заболевание, возможно, вам придется пить меньше этого количества.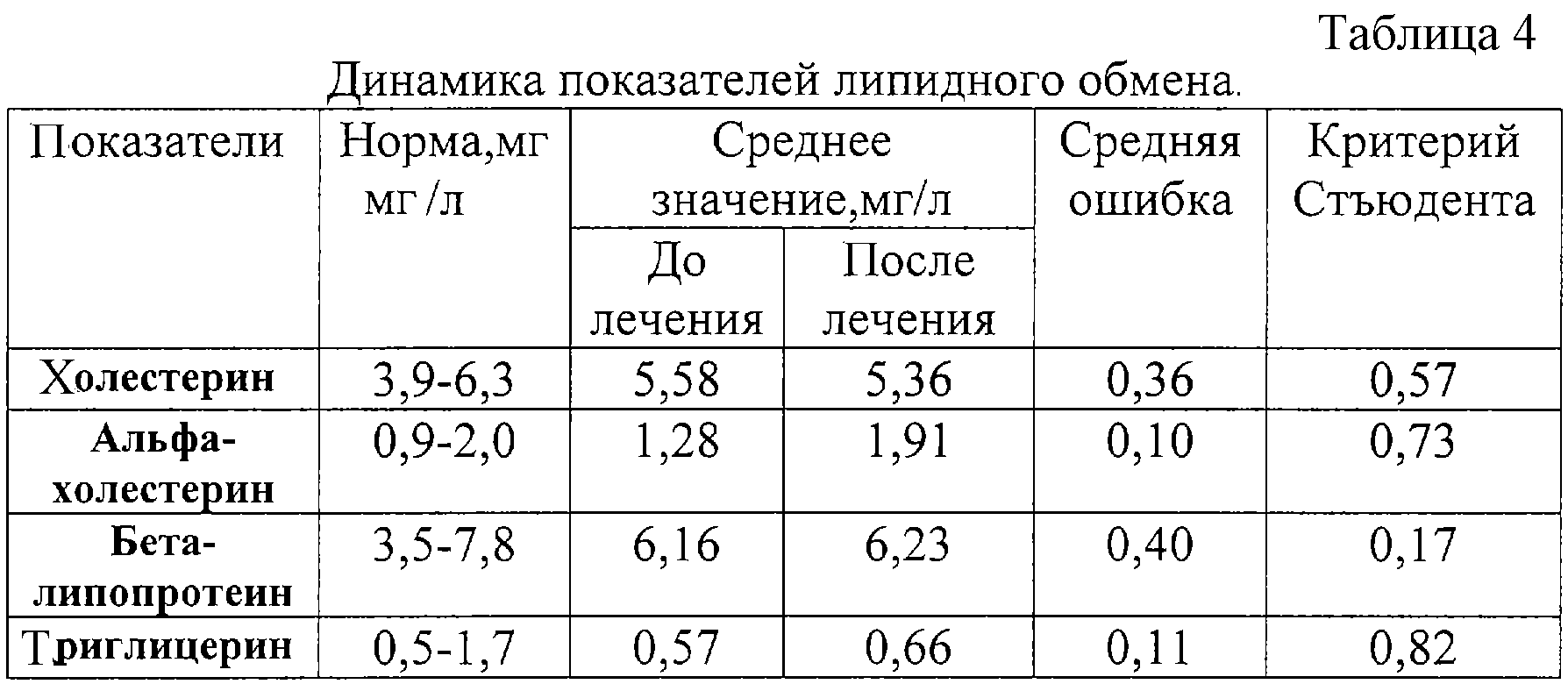
Бросьте курить
Курение делает холестерин ЛПНП (плохой холестерин) более липким и снижает количество холестерина ЛПВП (хорошего холестерина) в крови. Это также повреждает стенки артерий. Это увеличивает образование бляшек в артериях и может вызвать риск сердечного приступа и инсульта.
Отказ от курения — отличный способ снизить уровень холестерина и снизить риск сердечных заболеваний.
Узнайте, как бросить курить.
Больше двигаться
Меньше сидеть и быть более активными — отличный способ снизить высокий уровень холестерина.
Это не означает, что вам нужно ходить в тренажерный зал или заниматься бегом — это просто означает, что вам нужно больше двигать телом в течение дня. В идеале вы должны заниматься 30 минут в день.
Вы можете попробовать:
- по лестнице, а не на лифте
- парковка в 10 минутах от работы или выход из автобуса ранняя остановка
- дважды выгуливать собаку по парку вместо одного раза
- гулять на улице во время перерыва на работе
- Купались или гуляли по пляжу с семьей
- занимались садоводством или уборкой на полчаса.

Узнайте больше о пользе физических упражнений.
Лекарства от холестерина
Ваш врач может порекомендовать вам принимать лекарства для снижения уровня холестерина. Если вы принимаете это лекарство в соответствии с указаниями, оно помогает снизить вероятность сердечного приступа или инсульта.
Обычно это из группы лекарств, называемых статинами.
Преимущества приема статинов обычно перевешивают любые побочные эффекты. Если вы испытываете неприятные побочные эффекты, поговорите о них со своим врачом.Иногда они могут изменить тип статинов, которые вы принимаете, или скорректировать дозу. Никогда не прекращайте принимать лекарства от холестерина, не посоветовавшись предварительно с врачом.
Узнайте больше о статинах.
Природные средства и снижение холестерина
Очень важно поговорить со своим лечащим врачом, прежде чем использовать:
- добавки
- витамины
- натуральные средства
- или дополнительные методы лечения.

Иногда они могут принести больше вреда, чем пользы.Они могут взаимодействовать с любыми лекарствами, которые вы принимаете, что может быть опасно. Они также могут снизить эффективность ваших лекарств. Ваш врач должен знать все, что вы принимаете, чтобы гарантировать безопасность комбинации.
Если вам прописали лекарства, снижающие уровень холестерина, обязательно принимайте их в соответствии с указаниями врача. Это один из самых эффективных способов снизить уровень холестерина.
Посмотреть ресурсы с высоким содержанием холестерина Какие продукты помогают снизить уровень холестерина?Высокий холестерин — причины, симптомы и лечение
Что такое высокий холестерин?
Холестерин — это жирное вещество, которое содержится в крови.Он естественным образом вырабатывается в печени. Холестерин есть у всех. Он нужен нам, чтобы оставаться здоровыми, потому что он используется каждой клеткой нашего тела. Часть этого холестерина поступает из пищи, которую мы едим.
Высокий холестерин — это когда у вас слишком много холестерина в крови. Это может увеличить риск сердечно-сосудистых заболеваний, таких как сердечный приступ и инсульт.
Какие типы холестерина?
Существует два основных типа холестерина: хороший и плохой.Слишком высокий уровень «плохого» холестерина может вызвать проблемы со здоровьем. Холестерин переносится в кровь белками. Когда холестерин и белки объединяются, они называются липопротеинами.
Липопротеины высокой плотности или ЛПВП называют «хорошим» холестерином. Это потому, что он избавляет вашу кровь от «плохого» холестерина. Он забирает ненужный холестерин обратно в печень. Печень расщепляет его, поэтому он может быть выведен из организма.
Липопротеины не высокой плотности или не-ЛПВП называются «плохим» холестерином.Это потому, что, когда его слишком много, он может накапливаться внутри стенок кровеносных сосудов. Это закупоривает их, вызывая сужение артерий, что увеличивает риск сердечного приступа или инсульта.
Возможно, вы слышали, что «плохой» холестерин называют холестерином «ЛПНП». Ранее это использовалось в качестве основного показателя плохого холестерина, но теперь мы знаем, что другие формы холестерина, отличного от ЛПВП, также вредны.
Триглицериды
Наша кровь также содержит жир, называемый триглицеридами.Он хранится в жировых клетках организма. Избыточный вес, употребление большого количества жирной и сладкой пищи или употребление слишком большого количества алкоголя могут повысить вероятность высокого уровня триглицеридов. Триглицериды также могут способствовать сужению стенок артерий, увеличивая риск. Вы можете увидеть это в результатах измерения холестерина, и ваш врач сможет сказать вам, если он слишком высок.
У вас может быть нормальный уровень холестерина ЛПВП и не-ЛПВП, но при этом высокий уровень триглицеридов.
Почему высокий холестерин вреден для вас?
Не-ЛПВП переносят холестерин из печени в клетки вашего тела. Слишком много плохого холестерина (не-ЛПВП) может быть вредным, потому что он прилипает к внутренним стенкам ваших артерий. Это может привести к накоплению жирового материала (атеромы) — этот процесс известен как атеросклероз. Это затрудняет кровоток, что может привести к сердечному приступу или инсульту.
Слишком много плохого холестерина (не-ЛПВП) может быть вредным, потому что он прилипает к внутренним стенкам ваших артерий. Это может привести к накоплению жирового материала (атеромы) — этот процесс известен как атеросклероз. Это затрудняет кровоток, что может привести к сердечному приступу или инсульту.
Если у вас высокий общий холестерин, это может означать, что у вас в крови много плохого (не-ЛПВП) холестерина.Высокий уровень хорошего холестерина (ЛПВП) может помочь контролировать плохой холестерин и вывести его из организма.
Какой у меня должен быть уровень холестерина?
Не существует конкретного целевого уровня холестерина, потому что ваш врач изучает ваш общий риск развития сердечно-сосудистых заболеваний. Наша медсестра рассказывает о количестве холестерина в нашем видео ниже:
Что вызывает высокий холестерин?
Любой может получить высокий холестерин, и это может быть вызвано множеством разных причин. Некоторые вещи вы можете контролировать, например привычки образа жизни, другие — нет. Если вы будете заботиться о том, что можете контролировать, вы поможете снизить риск.
Некоторые вещи вы можете контролировать, например привычки образа жизни, другие — нет. Если вы будете заботиться о том, что можете контролировать, вы поможете снизить риск.
Вещи, вызывающие высокий уровень холестерина, вы можете контролировать:
Курение может привести к высокому уровню холестерина, а накопление смолы в артериях облегчает прилипание холестерина к стенкам артерий.
Если у вас избыточный вес или у вас диабет, вы подвержены повышенному риску высокого уровня холестерина.
Вещи, вызывающие высокий уровень холестерина, который вы не можете контролировать:
Признаки и симптомы повышенного холестерина
Обычно нет типичных признаков высокого уровня холестерина, поэтому так важно проверить его.Это скрытый фактор риска, который означает, что это происходит без нашего ведома, пока не станет слишком поздно.
Как измеряется холестерин?
Уровень холестерина в крови измеряется с помощью простого анализа крови. Ваш терапевт или медсестра возьмут образец крови, как правило, уколом пальца, или вас могут попросить сдать анализ крови в местной больнице.
Затем ваша кровь проверяется на уровень хорошего (ЛПВП) холестерина, плохого (не-ЛПВП) холестерина и триглицеридов, а также на общий холестерин.
Холестерин и триглицериды измеряются в единицах, называемых миллимолями на литр крови, которые обычно сокращаются до «ммоль / литр» или «ммоль / л». Вообще говоря, для здорового сердца цель — иметь низкий уровень не-ЛПВП и более высокий уровень ЛПВП.
Если вам сказали, что у вас высокий уровень холестерина, значит, в вашем кровотоке слишком много «плохого» холестерина, что увеличивает риск сердечного приступа или инсульта. Но высокий уровень «хорошего» (ЛПВП) холестерина может помочь контролировать этот «плохой» (не-ЛПВП) холестерин.
Что означает высокий уровень холестерина для моего здоровья?
Ваш риск сердечно-сосудистых заболеваний увеличивается, если у вас высокий уровень холестерина, а также другие факторы риска, такие как:
Чем больше у вас факторов риска, тем выше риск развития сердечно-сосудистых заболеваний, таких как сердечный приступ, инсульт или сосудистая деменция.
Как я могу снизить уровень холестерина?
- Соблюдайте здоровую сбалансированную диету с низким содержанием насыщенных жиров
- Активный
- Бросить курить
Узнайте больше о здоровом образе жизни и простых свопах, которые помогут снизить уровень холестерина.
НАШИ ПРОСТОЙ ШАГ ПО СНИЖЕНИЮ ХОЛЕСТЕРИНА Лекарства и методы лечения высокого холестерина
Если у вас очень высокий уровень холестерина и если изменения образа жизни недостаточно, ваш врач может предложить контролировать его с помощью лекарств.
Статины — это основной вид лекарств, используемых для снижения уровня холестерина. Ваш врач сообщит вам, нужно ли вам принимать какие-либо другие лекарства, которые помогают контролировать уровень холестерина. Они также могут направить вас к специалисту, называемому липидологом.
Если у вас есть вопросы о ваших лекарствах, поговорите со своим врачом или позвоните в нашу службу поддержки кардиологов по номеру 0300 330 3311. Вы также можете просмотреть наши публикации для получения дополнительной информации.
Вы также можете просмотреть наши публикации для получения дополнительной информации.
Справка и поддержка
Если вам от 40 до 74 лет, вы можете попросить пройти медицинский осмотр NHS только в Англии, но аналогичные схемы доступны и в других частях Великобритании. Ваш врач должен писать вам об этом каждые пять лет, но вы также можете просто записаться на прием, чтобы проверить свое кровяное давление.
Если у вас высокий уровень холестерина, важно знать, что вы не одиноки.Найдите поддержку у специалистов здравоохранения и окружающих вас людей.
Позвоните на нашу горячую линию по телефону 0300 330 3311, чтобы поговорить с одной из наших кардиологических медсестер. Они могут предоставить вам информацию и поддержку о сердечно-сосудистых заболеваниях и их факторах риска.
Присоединяйтесь к нашему сообществу HealthUnlocked.
Управляйте уровнем холестерина
Наш центр по холестерину отвечает на все ваши вопросы о холестерине, в том числе о том, как с ним бороться, когда проходить проверки и больше о статинах.
Подробнее о холестерине
Хотите узнать больше?
Закажите или скачайте наши публикации:
мифов и фактов о холестерине | cdc.gov
Холестерин может сбивать с толку! Узнайте ответы на общие вопросы о холестерине в крови.
Что означает ваш уровень холестерина? Может ли еда, которую вы едите, изменить уровень холестерина?
Узнайте разницу между мифом о холестерине и фактом.Затем обязайтесь проверить уровень холестерина в этом году, чтобы знать свои цифры и свой риск сердечных заболеваний и инсульта.
Проверь свой холестерин в этом году, чтобы знать свои цифры и свой риск сердечных заболеваний и инсульта.
Миф: Весь холестерин вреден для вас.
Факт: Некоторые виды холестерина необходимы для хорошего здоровья. Вашему организму холестерин необходим для выполнения важных функций, таких как выработка гормонов и строительство клеток.Холестерин проходит через кровь на белках, называемых липопротеинами . Два типа липопротеинов переносят холестерин по всему телу:
Вашему организму холестерин необходим для выполнения важных функций, таких как выработка гормонов и строительство клеток.Холестерин проходит через кровь на белках, называемых липопротеинами . Два типа липопротеинов переносят холестерин по всему телу:
- ЛПНП (липопротеины низкой плотности) , иногда называют «плохим» холестерин, составляет большую часть холестерина в вашем организме. Высокий уровень холестерина ЛПНП повышает риск сердечных заболеваний и инсульта.
- ЛПВП (липопротеин высокой плотности), или «хороший» холестерин, переносит холестерин обратно в печень.Затем печень выводит его из организма. Высокий уровень холестерина ЛПВП может снизить риск сердечных заболеваний и инсульта.
Когда в вашем организме слишком много холестерина ЛПНП, он может накапливаться в стенках кровеносных сосудов. Этот нарост называется бляшкой . По мере того как кровеносные сосуды со временем накапливают зубной налет, внутренняя часть сосудов сужается. Это сужение может ограничивать и в конечном итоге блокировать кровоток к сердцу и другим органам и от них. Когда приток крови к сердцу заблокирован, это может вызвать стенокардию (боль в груди) или сердечный приступ.
По мере того как кровеносные сосуды со временем накапливают зубной налет, внутренняя часть сосудов сужается. Это сужение может ограничивать и в конечном итоге блокировать кровоток к сердцу и другим органам и от них. Когда приток крови к сердцу заблокирован, это может вызвать стенокардию (боль в груди) или сердечный приступ.
Миф: Я бы почувствовал это, если бы у меня был высокий холестерин.
Факт: Повышенный уровень холестерина обычно не имеет признаков или симптомов. Вы можете не знать, что у вас нездоровый уровень холестерина, пока не станет слишком поздно — когда у вас случится сердечный приступ или инсульт. Вот почему так важно проверять уровень холестерина как минимум каждые 5 лет. 1,2 Узнайте больше о проверке уровня холестерина.
Иногда у некоторых людей на коже появляются желтоватые новообразования, называемые ксантомами , которые представляют собой отложения, богатые холестерином.У людей с ксантомами может быть высокий уровень холестерина.
Миф: Употребление в пищу продуктов с высоким содержанием холестерина не повысит мой уровень холестерина.
Факт: Это может быть сложно. Мы знаем, что продукты с высоким содержанием холестерина обычно также содержат много насыщенных жиров. Насыщенные жиры могут повысить уровень холестерина, поэтому лучше выбирать продукты с низким содержанием насыщенных жиров. Продукты, приготовленные из животных, включая красное мясо, масло и сыр, содержат много насыщенных жиров.
Вместо этого старайтесь есть продукты, богатые клетчаткой, например овсянку и бобы, и полезные ненасыщенные жиры, такие как авокадо, оливковое масло и орехи. Узнайте больше о здоровом питании и питании на сайте CDC по вопросам питания, физической активности и ожирения.
Миф: Я ничего не могу сделать, чтобы изменить уровень холестерина.
Факт: Вы можете многое сделать, чтобы улучшить уровень холестерина и поддерживать его в здоровом диапазоне!
- Сдавайте анализы не реже одного раза в 5 лет (если врач не назначил иное).
 1,2 Узнайте больше о скрининге холестерина.
1,2 Узнайте больше о скрининге холестерина. - Выбирайте здоровую пищу. Ограничьте употребление продуктов с высоким содержанием насыщенных жиров. Выбирайте продукты с высоким содержанием клетчатки и ненасыщенных жиров. Узнайте больше о здоровом питании и питании на сайте CDC по вопросам питания, физической активности и ожирения.
- Будьте активны каждый день. Руководство по физической активности для американцев рекомендует взрослым получать от 150 до 300 минут умеренной физической активности каждую неделю.Узнайте больше об основах физической активности и советах.
- Не курите и не употребляйте табачные изделия. Курение повреждает кровеносные сосуды, ускоряет затвердевание артерий и значительно увеличивает риск сердечных заболеваний. Если не куришь, не начинай. Если вы все же курите, отказ от курения снизит риск сердечных заболеваний. Узнайте больше об употреблении табака и способах бросить курить на веб-сайте CDC о курении и употреблении табака.

- Поговорите со своим лечащим врачом о способах управления уровнем холестерина; Если вам прописали какие-либо лекарства для снижения уровня холестерина, принимайте их по назначению.Узнайте больше о лекарствах для снижения холестерина.
- Знайте историю своей семьи. Если у ваших родителей или других ближайших родственников повышен уровень холестерина, вам, вероятно, следует чаще сдавать анализы. У вас может быть состояние, называемое семейной гиперхолестеринемией (СГ).
Миф: мне не нужны статины или другие лекарства от холестерина. Я могу контролировать уровень холестерина с помощью диеты и упражнений.
Факт: Хотя многие люди могут достичь хорошего уровня холестерина, выбирая здоровую пищу и получая достаточную физическую активность, некоторым людям также могут потребоваться лекарства, называемые статинами, для снижения уровня холестерина.Значок на внешней стороне также предполагает, что для контроля холестерина могут потребоваться другие лекарства, помимо статинов. 2
2
К людям, которым могут потребоваться статины или другие лекарства для контроля уровня холестерина, относятся следующие:
- Люди с семейной гиперхолестеринемией (СГ) или люди с очень высоким уровнем «плохого» холестерина. FH — это генетическое заболевание, которое вызывает очень высокий уровень холестерина ЛПНП («плохой»), начиная с раннего возраста. Если не лечить, уровень холестерина будет продолжать ухудшаться.Это значительно повышает риск сердечных заболеваний, сердечного приступа и инсульта в молодом возрасте.
- Люди с сердечно-сосудистыми заболеваниями (ССЗ). Люди с сердечно-сосудистыми заболеваниями могут уже иметь суженные артерии из-за слишком большого количества бляшек. Лекарства, снижающие уровень холестерина, могут помочь снизить риск сердечного приступа или инсульта.
- Люди с сахарным диабетом. Диабет 2 типа снижает уровень ЛПВП или «хорошего» холестерина и повышает уровень «плохого» холестерина.

 Слишком много плохого холестерина (не-ЛПВП) может быть вредным, потому что он прилипает к внутренним стенкам ваших артерий. Это может привести к накоплению жирового материала (атеромы) — этот процесс известен как атеросклероз. Это затрудняет кровоток, что может привести к сердечному приступу или инсульту.
Слишком много плохого холестерина (не-ЛПВП) может быть вредным, потому что он прилипает к внутренним стенкам ваших артерий. Это может привести к накоплению жирового материала (атеромы) — этот процесс известен как атеросклероз. Это затрудняет кровоток, что может привести к сердечному приступу или инсульту. Некоторые вещи вы можете контролировать, например привычки образа жизни, другие — нет. Если вы будете заботиться о том, что можете контролировать, вы поможете снизить риск.
Некоторые вещи вы можете контролировать, например привычки образа жизни, другие — нет. Если вы будете заботиться о том, что можете контролировать, вы поможете снизить риск.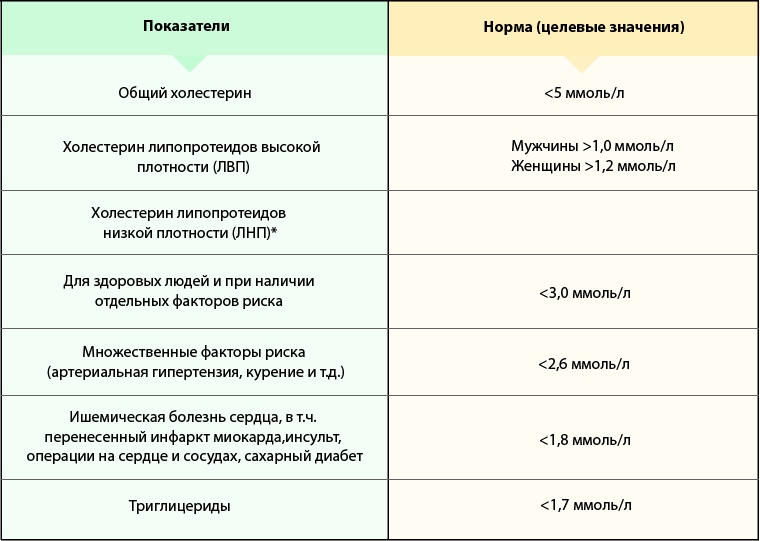

 Вы также можете просмотреть наши публикации для получения дополнительной информации.
Вы также можете просмотреть наши публикации для получения дополнительной информации.
 Вашему организму холестерин необходим для выполнения важных функций, таких как выработка гормонов и строительство клеток.Холестерин проходит через кровь на белках, называемых липопротеинами . Два типа липопротеинов переносят холестерин по всему телу:
Вашему организму холестерин необходим для выполнения важных функций, таких как выработка гормонов и строительство клеток.Холестерин проходит через кровь на белках, называемых липопротеинами . Два типа липопротеинов переносят холестерин по всему телу: По мере того как кровеносные сосуды со временем накапливают зубной налет, внутренняя часть сосудов сужается. Это сужение может ограничивать и в конечном итоге блокировать кровоток к сердцу и другим органам и от них. Когда приток крови к сердцу заблокирован, это может вызвать стенокардию (боль в груди) или сердечный приступ.
По мере того как кровеносные сосуды со временем накапливают зубной налет, внутренняя часть сосудов сужается. Это сужение может ограничивать и в конечном итоге блокировать кровоток к сердцу и другим органам и от них. Когда приток крови к сердцу заблокирован, это может вызвать стенокардию (боль в груди) или сердечный приступ.
 1,2 Узнайте больше о скрининге холестерина.
1,2 Узнайте больше о скрининге холестерина.
 2
2 


 Покупайте молоко и сыр с пониженным содержанием жира, постное мясо. Пользуйтесь духовкой, пароваркой, грилем при приготовлении блюд.
Покупайте молоко и сыр с пониженным содержанием жира, постное мясо. Пользуйтесь духовкой, пароваркой, грилем при приготовлении блюд. 30-45 минут аэробной (динамической) физической нагрузки умеренной и средней интенсивности минимум 5 дней в неделю снижает риск инфаркта и улучшает физическую форму. Ни в коем случае не начинайте занятия физической культурой сразу с больших нагрузок. Перед началом занятий посетите врача и убедитесь, что выбранная вами программа принесет вам только пользу.
30-45 минут аэробной (динамической) физической нагрузки умеренной и средней интенсивности минимум 5 дней в неделю снижает риск инфаркта и улучшает физическую форму. Ни в коем случае не начинайте занятия физической культурой сразу с больших нагрузок. Перед началом занятий посетите врача и убедитесь, что выбранная вами программа принесет вам только пользу.
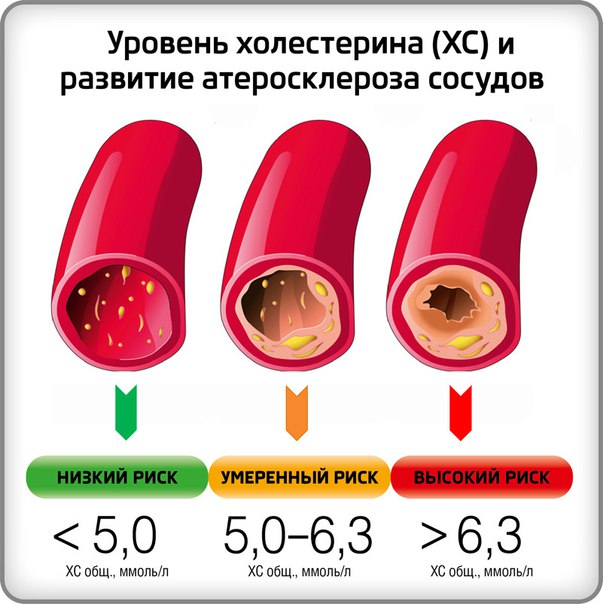
 Насыщенные жиры и холестерин в пище, которую вы едите, повышают уровень холестерина в крови
Насыщенные жиры и холестерин в пище, которую вы едите, повышают уровень холестерина в крови Высокий холестерин может передаваться по наследству. Например, семейная гиперхолестеринемия (СГ) — это наследственная форма высокого холестерина в крови.
Высокий холестерин может передаваться по наследству. Например, семейная гиперхолестеринемия (СГ) — это наследственная форма высокого холестерина в крови. TLC состоит из трех частей:
TLC состоит из трех частей: Пока вы принимаете лекарства для снижения уровня холестерина, вы все равно должны продолжать изменять образ жизни.
Пока вы принимаете лекарства для снижения уровня холестерина, вы все равно должны продолжать изменять образ жизни.
