Диуретики | Dopinglinkki
С поправками от 16.9.2019
Тело человека на 60 % состоит из воды [1]. В живых организмах вода находится в виде внеклеточной и внутриклеточной жидкости. Количество внеклеточной жидкости должно оставаться почти постоянным, чтобы клетки функционировали должным образом. Жидкости человека содержат различные соли, концентрация которых точно регулируется. Если концентрация солей становится слишком сильной или слишком слабой, возникают метаболические нарушения [2]. Наиболее важными солями крови человека являются натрий и калий. Внеклеточная жидкость содержит преимущественно натрий, а внутриклеточная жидкость — калий. Оба необходимы для нормального функционирования клетки. Солевой баланс в организме можно легко измерить по плазме. [3,4]. Количество натрия в плазме обычно составляет около 3,2 г/л, или около 140 миллимоль/л (ммоль/л) [4]. Уровень калия в плазме относительно низок (0,15 г/л), но имеет большое значение для обмена веществ. Эталонные значения калия составляют 3,3–4,9 ммоль/л [3].
Функция почек заключается в удалении посторонних веществ, отходов и поддержании стабильного баланса жидкости и электролитов в организме. Поэтому почки являются основным регулятором жидкостного и электролитного баланса организма: они производят до 180 литров сильно разбавленной первичной мочи (так называемой ранней мочи), состоящей из воды и электролитов. Частично эта моча возвращается в кровоток, а остатки выводятся из организма в виде мочи. Диуретики — это лекарственные препараты, механизм действия которых основан на предотвращении обратной абсорбции электролитов и воды в почках. В результате секреция воды и солей с мочой повышается [5].
К диуретикам относятся несколько различных лекарственных препаратов, которые отличаются друг от друга, помимо прочего, химической структурой и механизмом действия. Диуретики подразделяются на тиазидные диуретики и их производные, короткодействующие солевые диуретики, калийсодержащие и другие диуретики [5].
К диуретикам тиазидной группы относится гидрохлоротиазид. Фуросемид и буметанид являются короткодействующими солевыми (петлевыми) диуретиками. Спиронолактон, триамтерен и амилорид являются калийсберегающими диуретиками. К другим диуретикам относятся, например, ингибиторы карбангидразы (ацетазоламид и дорзоламид), а также осмотические диуретики, такие как маннитол, который вызывает водный диурез [5].
Фуросемид и буметанид являются короткодействующими солевыми (петлевыми) диуретиками. Спиронолактон, триамтерен и амилорид являются калийсберегающими диуретиками. К другим диуретикам относятся, например, ингибиторы карбангидразы (ацетазоламид и дорзоламид), а также осмотические диуретики, такие как маннитол, который вызывает водный диурез [5].
Диуретики применяются в лечении повышения артериального давления, сердечной недостаточности и отеков, а также других состояний [5, 6]. Для лекарственной терапии повышения артериального давления используются диуретики, которые повышают экскрецию натрия и хлорида с мочой [3]. Лечение сердечной недостаточности при помощи диуретиков направлено на снижение содержания воды и солей в организме человека, при этом также снижается объем циркулирующей крови.
Солевые диуретики применяются особенно в тех ситуациях, когда требуется быстрый и эффективный диурез. К этим ситуациям относится лечение отека легких, гипертензивных кризов и отравлений. [5] Солевые диуретики также применяются для лечения сердечной недостаточности [6].
[5] Солевые диуретики также применяются для лечения сердечной недостаточности [6].
Эффективность калийсберегающих диуретиков выражена меньше, по сравнению с другими диуретиками. Таким образом, при лечении повышения артериального давления они применяются в сочетании с тиазидными диуретиками. Калийсберегающие диуретики используются в качестве основного средства лечения, например, цирроза печени.
Свойства различных диуретиков отличаются друг от друга [5]. Солевые диуретики обладают более высокой эффективностью, по сравнению с тиазидными диуретиками, тогда как калийсберегающие диуретики менее эффективны, чем другие диуретики [3]. Кроме того, различаются механизмы действия разных классов диуретиков [5].
Тем не менее, в целом можно отметить, что диуретики предотвращают реабсорбцию электролитов и воды в почках, в результате чего повышается экскреция мочи и электролитов.
Тиазидные диуретики повышают экскрецию натрия, калия, хлорида и воды.
Диуретики выводят воду и соли [5] из организма, поэтому они используются для снижения массы в тела в соревновательных видах спорта с весовыми категориями [7].
Диуретики также могут быть использованы при попытке скрыть присутствие допинговых препаратов в моче, поскольку они повышают количество выделяемой мочи, в связи с чем концентрация других веществ в моче снижается. Определенные диуретики могут изменять pH мочи, при этом допинговые препараты могут не выделяться с мочой.
Применение диуретиков в больших дозах может вызвать тяжелое обезвоживание и гиповолемию в организме. Это означает, что объем крови уменьшается ниже нормы [5, 6]. Побочные эффекты, вызываемые тиазидными диуретиками, включают, помимо прочего, дисбаланс жидкости и электролитов [5].
Побочные эффекты, вызываемые тиазидными диуретиками, включают, помимо прочего, дисбаланс жидкости и электролитов [5].
Наиболее выраженным побочным эффектом тиазидных диуретиков является гипокалиемия, то есть уменьшения содержания калия в крови ниже нормы. Тиазидные диуретики в больших дозах могут привести к развитию обезвоживания и гипотонии, то есть чрезмерному снижению артериального давления.
Применение в больших дозах может привести к ухудшению течения сахарного диабета и повышению риска развития подагры [5], поскольку тиазиды могут ослаблять толерантность к глюкозе и увеличивать абсорбцию мочевого урата. [2, 3]. Таким образом, уровни глюкозы и урата в крови могут повышаться во время терапии тиазидными диуретиками [5]. Другие побочные эффекты включают различные симптомы нарушения работы нервной системы (головокружение, головную боль, повышенную утомляемость) и желудочно-кишечного тракта (рвоту, тошноту). Однако такие симптомы появляются редко [5].
Побочным эффектом короткодействующих солевых диуретиков, помимо обезвоживания, является дисбаланс жидкости и электролитов, в частности гипокалиемия [5]. Короткодействующие солевые диуретики, подобно тиазидным диуретикам, также могут ухудшить течение сахарного диабета и привести к повышению риска развития подагры.
Короткодействующие солевые диуретики, подобно тиазидным диуретикам, также могут ухудшить течение сахарного диабета и привести к повышению риска развития подагры.
Наиболее значимым побочным эффектом калийсберегающих диуретиков является гиперкалиемия, то есть состояние, при котором отмечается чрезмерное повышение уровня калия в крови [5]. Гиперкалиемия может привести к смертельному исходу.
Salla Ruuska (Салла Рууска)
Доктор наук, фармацевт
С поправками
Dopinglinkki
Диуретики: безопасность прежде всего!
В летнюю жару организм человека пытается накопить больше жидкости ради поддержания терморегуляции и во избежание дегидратации. Когда запасы воды становятся заметны невооруженным глазом, потребители отправляются в аптеку за мочегонными средствами. Чем может им помочь фармацевт в этой ситуации?
Диуретики против отечности: дифференцируем «застойные» проявленияЕсли не говорить о симптомах таких тяжелых патологий, как сердечная, почечная или венозная недостаточность, при которых отечный синдром приобретает весьма характерные «очертания», то причины застоя жидкости в организме настолько многочисленны, что без скрупулезной диагностики их установить невозможно.
Как правило, легкая или умеренная отечность в жару – это попытка организма контролировать температуру тела. Повышение температуры воздуха приводит не только к увеличению потоотделения и, как следствие, электролитному дисбалансу, но также к нарушениям кровообращения. Под воздействием тепла кровеносные сосуды расширяются и теряют способность эффективно перекачивать кровь, стенки вен растягиваются, истончаются, начинают пропускать воду в межклеточные пространства окружающих тканей – так возникают отеки в конечностях. Ну, а то, что застой жидкости ощущается чаще всего в ногах, можно легко объяснить гравитацией.
Мочегонные препараты отличаются как по фармакокинетике, так и по степени выраженности терапевтического эффекта, и самое главное – профилем безопасности, т.е. риском развития побочных реакций. Последний, как правило, напрямую связан с интенсивностью их мочегонного действия, которое проявляется за счет снижения реабсорбции воды, натрия (а также других электролитов) в почечных канальцах, что усиливает выведение жидкости из организма.
В частности, избыточная потеря жидкости при приеме рецептурных диуретиков повышает риск развития гиповолемии (состояния, характеризующиеся уменьшением общего объема крови), гипотонии и острой почечной травмы. Подобные мочегонные препараты также повышают риск развития гипокалиемии – дефицита калия. Достаточно распространенным побочным эффектом таких препаратов является гипонатриемия (недостаток натрия), спровоцированная усиленным выведением этого минерала. Многие диуретики способны повысить уровень кальция или глюкозы в крови, нарушить электролитный баланс и липидный обмен, а также спровоцировать дефицит калия и магния, а при подагре – стать причиной обострения. Есть средства, которые безопасны в плане дефицита калия, однако они представляют потенциальную угрозу для пациентов с заболеваниями сердца. Мало того, неконтролируемый прием (высокие дозы) некоторых диуретиков даже может привести к временной или постоянной глухоте.
Кроме того, все без исключения диуретики способны стать причиной гиперкоагуляции (повышенной свертываемости крови) и часто склонны вступать в различные лекарственные взаимодействия. В связи с этим строжайше рекомендовано избегать совместного применения с диуретиками средств, повышающих свертываемость крови (коагулянтов).
В связи с этим строжайше рекомендовано избегать совместного применения с диуретиками средств, повышающих свертываемость крови (коагулянтов).
В целом же отеки, отечность, одутловатость весьма разнообразны по своей природе: они возникают как при тяжелых патологиях, так и у практически здоровых людей. Беременность, предменструальный синдром, ожирение, прием определенных лекарств (бета-блокаторы, миноксидил, гормональные препараты и т.д.) – все это также может сопровождаться отеками. Отдельно выделяют идиопатический отек, который возникает чаще у женщин репродуктивного возраста (как правило, 20-30 лет). Идиопатический отек усугубляется в вертикальном положении и отличается от предменструального отека цикличностью, стойкостью и склонностью к прогрессированию.
К счастью, в большинстве случаев отеки не угрожают здоровью, так как связаны с застойными явлениями (затруднением оттока лимфы), которые усугубляется в жару как у мужчин, так и у женщин. Межклеточная жидкость в тканях способна собираться почти в любом месте, особо заметна отечность лица, которая может появляться у людей совершенно разного возраста при неправильном питании, чрезмерной усталости, дефиците сна, злоупотреблении спиртным. Но так или иначе, посетитель с жалобами на отечность нуждается в квалифицированной консультации специалиста – даже если после прочтения медицинского сайта он уверен, что ему наверняка поможет фуросемид. От этой идеи его можно (и нужно) отговорить. А в легких случаях можно ограничиться рекомендацией ОТС-средства.
Межклеточная жидкость в тканях способна собираться почти в любом месте, особо заметна отечность лица, которая может появляться у людей совершенно разного возраста при неправильном питании, чрезмерной усталости, дефиците сна, злоупотреблении спиртным. Но так или иначе, посетитель с жалобами на отечность нуждается в квалифицированной консультации специалиста – даже если после прочтения медицинского сайта он уверен, что ему наверняка поможет фуросемид. От этой идеи его можно (и нужно) отговорить. А в легких случаях можно ограничиться рекомендацией ОТС-средства.
Высокий риск некорректного назначения рецептурных диуретиков не означает, что вам следует отправить посетителя с отеками восвояси. К счастью, существуют и другие препараты с мочегонным действием – на основе лекарственных растений. Они популярны среди потребителей, да и в случае отеков неизвестной природы они кажутся наиболее предпочтительным вариантом для рекомендаций, так что на фитопрепаратах стоит остановиться подробнее. К растительным мочегонным средствам, которые можно найти в нашей фармакопее, относятся березовые почки, листья толокнянки, плоды можжевельника, трава полевого хвоща: как правило, эти средства назначаются при инфекциях мочевыделительных путей, хотя их действие весьма разнообразно. Например, трава хвоща также показана и при «сердечных» отеках, а большинство «травяных» диуретиков – при дисфункциях желчевыводящих путей, реже – печени.
К растительным мочегонным средствам, которые можно найти в нашей фармакопее, относятся березовые почки, листья толокнянки, плоды можжевельника, трава полевого хвоща: как правило, эти средства назначаются при инфекциях мочевыделительных путей, хотя их действие весьма разнообразно. Например, трава хвоща также показана и при «сердечных» отеках, а большинство «травяных» диуретиков – при дисфункциях желчевыводящих путей, реже – печени.
Распространены комбинации растительных диуретиков: мочегонный и урологический сборы, почечный чай. Для достижения нескольких терапевтических эффектов мочегонные растительные средства сочетают с травами, оказывающими антибактериальное, спазмолитическое и противовоспалительное действие. Например, к таким многофункциональным фитопрепаратам можно отнести сбор «Урофлокс» – помимо мочегонных толокнянки и хвоща содержит противовоспалительные спазмолитики – липу, зверобой и цветки бузины. Аналогичным образом скомпонованы таблетки «Урокран»: среди растительных экстрактов плодов клюквы и черники, кукурузных рылец, которые проявляют противовоспалительные действие, спрятаны мочегонные листья толокнянки и петрушки.
В целом, природа предлагает нам богатый выбор растительных мочегонных средств, но они, как и синтетические препараты, также чреваты побочными эффектами. Многие люди, страдающие от отеков, используют мочегонные таблетки или чаи – подобное самолечение не всегда безопасно. Существует ошибочное убеждение, будто натуральные препараты можно принимать без контроля. Отпуская такие мочегонные, клиента следует обязательно предупреждать о том, что растительные средства не менее опасны, чем синтетические – они способны вызвать побочные реакции, в том числе тяжелые (обезвоживание, нарушения электролитного баланса вплоть до опасной для жизни потери минералов и солей), поэтому их нужно принимать только по инструкции – не превышая дозировку и указанный срок.
И березовые почки, и плоды можжевельника, и другие натуральные диуретики способны спровоцировать нежелательные эффекты, а при совместном приеме различных групп препаратов, не важно, натуральных или синтетических, проявляются более серьезные побочные эффекты. Категорически не следует комбинировать их с растительными коагулянтами, такими как трава тысячелистника, пастушьей сумки, водяного перца и птичьего горца, листья крапивы.
Категорически не следует комбинировать их с растительными коагулянтами, такими как трава тысячелистника, пастушьей сумки, водяного перца и птичьего горца, листья крапивы.
Какие растения обладают диуретическим эффектом, список лучших мочегонных трав?
Мочегонные травы – это диуретики природного происхождения. Они ускоряют выведение из организма застоявшейся жидкости при отеках, проблемах с мочеиспусканием, болезнях сердца и мочеполовой системы. Поскольку они практически не имеют побочных эффектов и действуют мягче, чем аптечные препараты, их часто назначают беременным, детям и людям с серьезными хроническими патологиями.
Внимание! Перед приемом мочегонных трав нужно обязательно проконсультироваться с врачом. Многие из них характеризуются большим перечнем индивидуальных противопоказаний.
Показания и противопоказания к применению
Отвары и настои из мочегонных трав помогают при болезнях мочевыводящей системы, сердца, сосудов, интоксикации. Их часто назначают при цистите, сердечной недостаточности, уретрите, пиелонефрите, отеках ног и лица на фоне гипертонии или беременности, отравлении. Многие используют диуретические растения для похудения и общей чистки организма.
Их часто назначают при цистите, сердечной недостаточности, уретрите, пиелонефрите, отеках ног и лица на фоне гипертонии или беременности, отравлении. Многие используют диуретические растения для похудения и общей чистки организма.
Противопоказания:
- опухоли;
- нефроз почек;
- диабет;
- камни в почках;
- подагра;
- почечная недостаточность;
- дефицит цинка, калия.
Внимание! Некоторые растения могут вызвать аллергическую реакцию. Поэтому стоит убедиться в отсутствии индивидуальной непереносимости компонентов в их составе.
Топ-5 мочегонных трав
Мочегонным эффектом обладают многие лекарственные растения. Наиболее популярные, доступные и эффективные: ромашка, толокнянка, шиповник, крапива, расторопша.
Очистить организм токсинов и вывести лишнюю жидкость поможет Turbo Tea (Очищающий турбочай) — Yoo Gо. Сенна дарит комфорт, а имбирь и курильский чай помогают нормализовать обмен веществ. Чай помогает оставаться в тонусе на протяжении всего дня и не думать о тяжести в животе.
Сенна дарит комфорт, а имбирь и курильский чай помогают нормализовать обмен веществ. Чай помогает оставаться в тонусе на протяжении всего дня и не думать о тяжести в животе.
Ромашка
У ромашки разностороннее действие: мочегонное, успокаивающее, противовоспалительное, антисептическое. Она входит во многие рецепты народных средств для устранения отеков, снижения выраженности воспалительных процессов в почках, лечения патологий нервной системы и бессонницы.
Для приготовления ромашкового отвара нужно залить 1-2 ч. л. травы 200 мл кипятка, настоять 15 минут и процедить через марлю. Пьют его как напиток несколько раз в день.
Толокнянка
Толокнянка обладает мощным диуретическим эффектом. Ее часто применяют для лечения болезней мочевого пузыря и ликвидации отеков при беременности. В день выпивают всего 1 стакан толокняного отвара из 200 мл кипятка и 1 ст. л. сырья.
л. сырья.
Шиповник
Шиповник, напротив, является мягким и щадящим диуретиком с иммуномодулирующим и общеукрепляющим действием. Он полезен для сосудов, почек, сердца.
Настой готовят из 2 ст. л. травы и 400 мл кипятка. Чтобы растение не утратило полезные свойства, его заваривают в термосе или кастрюле под закрытой крышкой, не кипятят. Пьют такой отвар несколько раз в день как чай.
Крапива
Крапива – эффективное разжижающее, диуретическое и укрепляющее средство. Растение отличается мягким действием и отличной совместимостью с другими травами, поэтому оно часто входит в состав сборов.
Рецепт лечебного мочегонного отвара: 1 ст. л. измельченной смеси из листьев крапивы и березы, ягод терна, цветов бузины заливают 200 мл кипятка, настаивают 10 минут, процеживают. Пьют по утрам до еды.
Расторопша
Расторопша характеризуется щадящим мочегонным эффектом короткого действия. Отвар на ее основе можно пить через каждый час.
Внимание! Расторопша обладает антиоксидантным, противовоспалительным и спазмолитическим эффектом. Поэтому она является идеальным народным средством для облегчения состояния при пиелонефрите, камнях в почках, воспалительных болезнях мочевыводящих протоков.
Отвар готовят из 30 г семян и 500 мл кипятка. После соединения ингредиенты томят на малом огне до испарения 50% жидкости. Пьют средство по 1 ложке через каждые 60 минут в течение нескольких недель.
Список других диуретических трав
Помимо перечисленных, мочегонным эффектом обладают такие растения
- полевой хвощ;
- фенхель;
- ягоды можжевельника;
- семена льна;
- березовые листья;
- пижма;
- петрушка;
- листья черной смороды;
- цветки василька;
- золототысячник.

Препятствует застою жидкости в организме растительный комплекс Медвежьи ушки и брусника — Essential Botanics, оказывающий антимикробное и противовоспалительное действие на организм. Рекомендуется на постоянной основе, особенно в период холодов.
Поддержать работу мочевыделительной системы поможет также капельный синергетик Siberian Wellness — ЭПАМ 96 (урологический). Входящие в его состав компоненты обладают умеренным мочегонным, а также антибактериальным и противовоспалительным действием действием, оказывают общеукрепляющую поддержку организма.
Внимание! Не стоит пить мочегонные отвары на ночь, чтобы не нарушать фазы сна. И не забывайте, что, по правилам, лечение травами должно быть курсовым: 10 дней приема, перерыв.
Проблемы назначения современных мочегонных препаратов у больных ХСН
Владимир Трофимович Ивашкин, академик РАМН, доктор медицинских наук:
— Мы попросим профессора Арутюнова Григория Павловича рассказать нам об адекватной диуретической терапии хронической сердечной недостаточности. Пожалуйста, Григорий Павлович.
Пожалуйста, Григорий Павлович.
00:13
Арутюнов Григорий Павлович, доктор медицинских наук, профессор:
— Большое спасибо, Владимир Трофимович.
Уважаемые коллеги. Синдром хронической сердечной недостаточности – это очень хорошо известный синдром с древних времен. Меняются времена, но всегда остается большая проблема в описании этого синдрома, в описании симптомов, характерных для этого синдрома.
(Демонстрация слайда).
Современный клинический портрет больного, страдающего недостаточностью кровообращения. Зеленые столбики означают мнение врачей. Красные столбики – так встречается в реальной клинической практике. Как и многие века назад, многие десятилетия на первых позициях по-прежнему чувство нехватки воздуха и четкие выраженные отеки, которые встречаются у этих больных.
Какие бы новые симптомы не появлялись в последние годы (например, утомляемость – великолепно описанный синдром в последние десятилетия XX века), сохраняется особое значение старых симптомов, борьба с которыми, по сути, является клинически значимой в сохранении жизни наших пациентов.
Но слово «отеки» в сознании врача-интерниста, терапевта в первую очередь обязательно ассоциируется со словом «мочегонные препараты».
Как современные рекомендации говорят, когда мочегонные препараты должны появиться в схеме лечения недостаточности кровообращения. Возьмем самых простых больных, самых легких. Недостаточность кровообращения, I-II функциональный класс, еще синусовый ритм.
Старт-терапия всегда начинается с ингибитора АПФ, при непереносимости – это АРА. Только потом, когда титрованы ингибиторы АПФ, при наличии отеков терапевт вправе поставить вопрос о мочегонной терапии.
Если больные с мерцательной аритмией, даже в этой ситуации мочегонные препараты не выходят на первую линию. Это все равно препараты, которые корригируют нейрогормональный профиль больного. Это и гликозиды при мерцательной аритмии. Только тогда, когда титрованными препаратами контролируется ритм, на повестку дня ставится вопрос о мочегонных препаратах.
У более тяжелых больных, III-IV функциональный класс, но все еще сохраняется синусовый ритм, терапевт вправе впервые поставить диуретики, первую линию препаратов.
У больных с мерцательной аритмией III-IV функционального класса стартуют три препарата в лечении. Это ингибиторы АПФ, диуретики (обращаю внимание, диуретики на первой линии) и гликозиды.
02:47
Мы с вами проговорили первое условное место для мочегонных препаратов. Начнем с первого закона назначения мочегонных препаратов для терапевта. Без отеков нет мочегонной терапии. Если нет материального субстрата (нет отеков), терапевт не должен задумываться о мочегонной терапии в лечении ХСН.
Однако сами по себе отеки требуют от терапевта осмысления: что это за отеки. Опишем отеки, которые требуют мочегонные препараты. Вспомним Боткина, его описание отеков. Больные с недостаточностью кровообращения должны подчиняться закону симметрии. Симметричные отеки. Пощупай отеки – они должны быть плотные, холодные. Оцени их цвет – они должны быть синие.
Итак, плотные, холодные, симметричные отеки – это отеки, обусловленные гидростатическими проблемами, недостаточностью кровообращения. Тогда на повестку дня выходят мочегонные препараты.
Тогда на повестку дня выходят мочегонные препараты.
Когда нарушается закон симметрии, отеки становятся односторонними, для мочегонных препаратов нет места. Это хирургическая проблема, которая требует своего решения, обязательно в экстренном порядке.
Терапевт осмысленно посмотрел на отеки, пощупал, оценил их цвет, температуру и принимает решение о назначении мочегонных препаратов.
Чего мы достигаем, назначая мочегонные препараты. В первую очередь, мы будем влиять на выведение из организма натрия и связанного с натрием хлора. Поскольку объем внеклеточной жидкости регламентируется, главным образом, содержанием натрия и хлора в организме, то мы будем влиять на выход жидкости из организма с первичной, затем вторичной мочой.
04:41
Закон мощности мочегонных препаратов. Чем ближе к нефрону, тем сильнее действие мочегонного препарата. В этом правиле есть исключения. Диакарб не подчиняется этому правилу. Он действует рядом с нефроном. Но это не относится к числу мощных мочегонных препаратов.
Ближе всего уровень петли, будут действовать петлевые диуретики (отсюда их название). Дальше будут действовать тиазидные диуретики. Еще дальше будут действовать калий-сберегающие мочегонные препараты. Итак, мы запомнили первое основное правило. Чем ближе к нефрону, тем мощнее действие мочегонного препарата с единственным исключением для препарата Диакарб.
Посмотрим на второй и третий закон. Они всегда должны быть в оперативной памяти терапевта. Диуретики нельзя назначать дискретно. Назначение мочегонных препаратов 1-2 раза в неделю, по четным или нечетным дням не приносит пользу больному. Напротив, начинают раскачивать нейрогормональный профиль пациента.
Что произойдет с пациентом, когда он будет принимать нерегулярно мочегонные препараты. На какое-то количество времени резко возрастет объем выделяемой мочи. Изменится нейрогормональный профиль. В ответ на выведенную жидкость начнется овер-синтез ангиотензина II, норадреналина. Вы начнете раскачивать нейрогормональный профиль.
Диуретики назначаются в ежедневном режиме в малых дозах, но ни в коем случае не дискретно, что сегодня не должно рассматриваться вообще в схемах лечения недостаточности кровообращения.
Очень интересен вопрос истории развития мочегонных препаратов. На заре медицины мочегонными препаратами являлись сборы трав. Потом совершенно случайно в период лечения сифилиса было обнаружено, что ртуть (ртутная мазь применялась в лечении сифилиса) обладает мочегонным эффектом. Конечно, удивительно токсичный мочегонный препарат оказался.
Эра мочегонных препаратов – это послевоенная эра. После Второй мировой войны, когда были синтезированы первые эффективные мочегонные препараты, которые были не столь токсичны, были клинически высокоэффективны.
Процесс синтеза новых препаратов не завершен. На сегодняшний день в XX веке мы говорим о трех новых классах мочегонных препаратов. Это процесс, который, видимо, будет развиваться все время.
Но мы вспомнили историю синтеза мочегонных препаратов только для того, чтобы подойти к четвертому закону назначения мочегонных препаратов. Диуретики терапевтом назначаются по принципу: от слабейшего к сильнейшему. Это оправданно, потому что чем сильнее мочегонный эффект, чем сильнее мочегонный препарат, тем больше его побочное действие, тем больше его токсическое действие.
Диуретики терапевтом назначаются по принципу: от слабейшего к сильнейшему. Это оправданно, потому что чем сильнее мочегонный эффект, чем сильнее мочегонный препарат, тем больше его побочное действие, тем больше его токсическое действие.
07:40
Итак, посмотрим на мочегонный препарат, который гораздо слабее, чем петлевые диуретики.
Это тиазидный диуретик. Он будет, в первую очередь, снижать реабсорбцию хлора. Это его самое главное. Вместе с хлором будет оказывать пассивное воздействие на экскрецию натрия и воды, связанной с натрием.
Очень важно посмотреть, что группа тиазидных диуретиков, о которых мы так легко говорим, очень большая группа. В нее входит хорошо нам известный препарат Индапамид, Гидрохлортиазид, Хлорталидон, более известный в других странах, чем у нас. Тем не менее, это совершенно разные препараты.
Это различие мочегонных препаратов приводит к тому, что терапевт должен помнить про период полувыведения. Это слишком разные периоды полувыведения, чтобы сказать о чем-то едином для этой группы. Период полувыведения мочегонного препарата – важнейший показатель мочегонного препарата. Чем больше период полувыведения, тем больше токсический эффект мочегонного препарата, тем меньше его влияние на нейрогормональный профиль нашего пациента.
Период полувыведения мочегонного препарата – важнейший показатель мочегонного препарата. Чем больше период полувыведения, тем больше токсический эффект мочегонного препарата, тем меньше его влияние на нейрогормональный профиль нашего пациента.
(Демонстрация слайда).
Посмотрим на тиазидные диуретики.
Хорошо выделенная белая линия. Один из самых главных побочных эффектов мочегонного тиазидного препарата (две стрелки стоят под уровнем калия) – это высокий вывод калия. Следовательно, высокие дозы тиазидных диуретиков всегда будут чреваты развитием тяжелых нарушений ритма. Натрий выводится существенно меньше, чем калий. Это очень существенный момент.
Наконец, тиазидные диуретики оказывают достаточно токсическое действие на скорость клубочковой фильтрации.
09:20
Побочные эффекты. Сегодня завершилась дискуссия о дозе тиазидных диуретиков. Считается, что 12,5 мг вместе с ингибиторами АПФ безопасно. Дозы ниже, чем 12,5 мг безопасны. Это очень важная для нас находка. Но мы помним, что тиазидные диуретики будут вмешиваться в липидный спектр, влиять на уровень холестерина, оказывать, к сожалению, в высоких дозах негативное влияние на уровень глюкозы крови.
Но мы помним, что тиазидные диуретики будут вмешиваться в липидный спектр, влиять на уровень холестерина, оказывать, к сожалению, в высоких дозах негативное влияние на уровень глюкозы крови.
Применение. Здесь терапевт должен запомнить простое правило. Чем хуже функция почки, чем ниже скорость клубочковой фильтрации, тем менее эффективны тиазидные диуретики. При цифре 40 мл/мин. (скорость клубочковой фильтрации, рассчитанная по Кокрофту-Голту или по формуле MDRD) тиазидные диуретики практически неэффективны. Это очень важный момент, когда мы будем строить повседневную схему лечения больных.
Петлевые диуретики намного эффективнее, чем тиазидные диуретики. Точка приложения действия петлевого диуретика – это толстый сегмент восходящей части петли Генле. В этом участке будет реабсорбироваться 25% отфильтровавшегося натрия. Если мы заблокируем вход натрия назад, то вместе с натрием уйдет и вода.
Почему такой высокий эффект у петлевых диуретиков. Вместе с натрием уйдут и другие электролиты. Речь идет о кальции, о магнии. Высокие дозы все равно будут вмешиваться в электролитный баланс и могут быть чреваты нарушениями ритма у пациента.
Речь идет о кальции, о магнии. Высокие дозы все равно будут вмешиваться в электролитный баланс и могут быть чреваты нарушениями ритма у пациента.
Петлевой диуретик выводит натрий гораздо больше, чем тиазидный диуретик, но вместе с этим он влияет и на уровень выведения калия. Любой мочегонный препарат, вмешиваясь в электролитный баланс, будет чреват нарушениями ритма.
Не будем забывать, что вместе с выведенным натрием уходит большой объем воды. Следовательно, будет прямое влияние на гематокрит. Если вы лечите лежачего пациента, то создадутся идеальные условия для тромбоза глубоких вен голени. Петлевые диуретики в высоких дозах всегда будут давать высокий уровень выведенной воды из организма. Терапевт всегда должен держать в памяти великую вероятность не только нарушений ритма, но и тромбоза глубоких вен голени с возможным эмболическим синдромом в легочную артерию.
Токсический эффект. Самый главный показатель, от которого во многом зависит продолжительность жизни пациента – это скорость клубочковой фильтрации. Здесь при умеренных дозах нет негативного влияния. Однако появится резкое снижение скорости клубочковой фильтрации при высоких дозах петлевых диуретиков.
Здесь при умеренных дозах нет негативного влияния. Однако появится резкое снижение скорости клубочковой фильтрации при высоких дозах петлевых диуретиков.
12:32
Подойдем к классу петлевых диуретиков.
Они тоже очень разнятся между собой. Это и этакриновая кислота, и Фуросемид и Торасемид. Принципиальный показатель, по которому они разнятся – это период полувыведения. Второй показатель – это метаболизм мочегонного препарата. Чем больше мочегонного препарата выводится через почку, тем более токсичен и негативен его эффект, особенно у больных с изначально измененной функцией почки (как у наших пациентов с недостаточностью кровообращения).
Я хочу привлечь ваше внимание к тем дозам, которые рекомендованы Мировыми рекомендациями для введения, например, Фуросемида. Пероральный, конечно, прием 40 мг, 160 мг – это доза не повседневной практики, однако такая практика существует в мире. Мы должны быть готовы, что дозы петлевых диуретиков не пройдут бесследно.
Где будет негативный эффект высоких доз при повседневном или дискретном приеме? Если мы блокируем всасывание натрия, то мы должны совершенно четко вспомнить, что после прекращения циркуляции препарата в крови произойдет, к сожалению, синдром отскока. Это будет постдиуретическая реабсорбция. Количество натрия, которое будет всасываться с первичной мочи, будет резко возрастать.
Это будет постдиуретическая реабсорбция. Количество натрия, которое будет всасываться с первичной мочи, будет резко возрастать.
Период полувыведения мочегонного препарата становится доминирующим. Мы должны стремиться к большому периоду полувыведения, чтобы срезать синдром повышенной постдиуретической реабсорбции. Это первое. Но если больше натрия всасывается, а клетки к этому не готовы, они будут погибать.
Второй момент. Мы заблокировали всасывание натрия на 25%. Значит, натрий двинулся дальше по канальцам. К сожалению, клетки в дальних отделах не готовы к такому количеству натрия. Это приведет к их прямому токсическому повреждению.
Третий момент, о котором терапевт всегда должен помнить – это скорость клубочковой фильтрации. Чем она ниже, тем выше концентрация при обычных дозах препарата, тем больше прямой токсический эффект мочегонного препарата. Этот прямой токсический эффект мочегонного препарата должен держаться нами в оперативной памяти, потому что он ухудшает состояние пациента, раскачивает его нейрогормональный профиль.
Наконец, запомним, что Фуросемид – основной препарат из этой группы. 65% его выводится почками. Давайте запомним эту цифру. Это очень важная цифра. Она очень высокая, потому что Торасемид будет существенно меньше выводить через почку. Это для терапевта становится существенным при выборе длительной, пожизненной терапии мочегонными препаратами.
15:21
Основные побочные эффекты влияния мочегонных препаратов. Первый и неизменный эффект – это влияние на активность ренин-ангиотензин-альдостероновой системы. Мочегонная терапия всегда приведет к тому, что будет увеличиваться активность ангиотензина II, и последуют каскады, которые будут вызывать высокий уровень ангиотензина II. Будет повышаться общее периферическое сосудистое сопротивление, будет увеличиваться реабсорбция натрия, приводить к гипертрофии миокарда, гипертрофии гладкомышечных элементов.
Второй момент – это нефротоксичный эффект. Любой мочегонный препарат не остается безразличным для почки. Он действует на почку.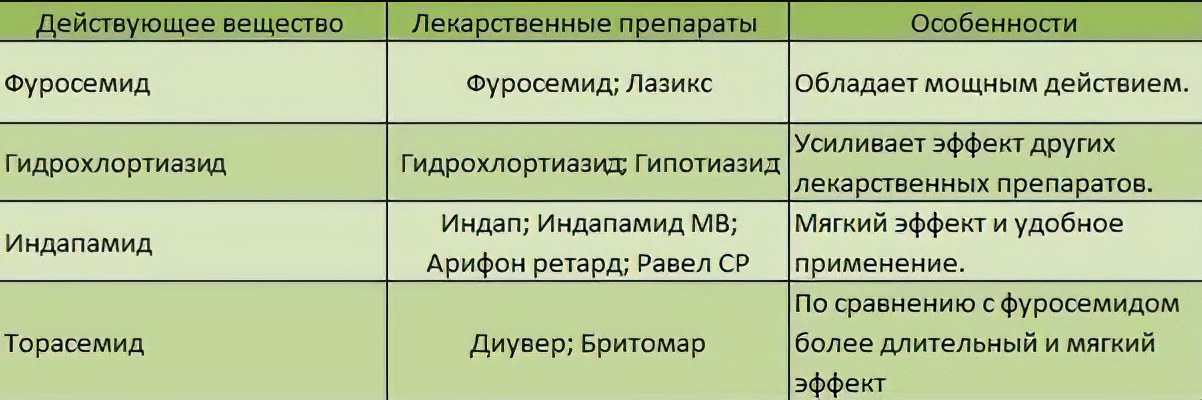 Наконец, надо помнить, что мы снижаем качество жизни пациента. После назначения мочегонного препарата возрастает количество мочеиспусканий. Это существенно.
Наконец, надо помнить, что мы снижаем качество жизни пациента. После назначения мочегонного препарата возрастает количество мочеиспусканий. Это существенно.
Представьте себе реально работающего пациента со вторым функциональным классом, которому вы прописали мочегонный препарат. После приема утром мочегонного препарата на несколько часов возрастает количество мочеиспусканий. В это время он должен двигаться на работу. Мы создаем параметры, которые будут ухудшать его качество жизни.
Очень долго мы знали, что мочегонные препараты не влияют на увеличение продолжительности жизни. Если сказать по мета-анализам, то приводили даже к большей вероятности летальных исходов, к сожалению.
Так было до ключевого исследования, которое было выполнено препаратом Торасемид. Впервые было показано, что мочегонные препараты снижают риски смерти у больных с недостаточностью кровообращения.
17:05
Итак, больной получил петлевой диуретик. Однако вы видите, что наступает некоторая характерность: терапевт не может добиться адекватного выделения мочи. Что должен сделать терапевт у больного с недостаточностью кровообращения. В первую очередь задуматься над pH мочи. Надо закислить мочу.
Что должен сделать терапевт у больного с недостаточностью кровообращения. В первую очередь задуматься над pH мочи. Надо закислить мочу.
Хорошо известно, что для этого существует мочегонный препарат из «группы резерва». Речь идет о препарате Диакарб. Назначение Диакарба коротким курсом 5-7 дней меняет pH мочи и повышает эффективность мочегонной терапии петлевыми диуретиками.
Это тоже очень интересная история появления Ацетозоламида. Это был препарат, который вообще появился из антибиотиков. Как антибиотик его сейчас никто и не вспомнит. Но это очень интересный мочегонный препарат, влияющий в первую очередь на pH мочи, помогающий действовать петлевым диуретикам.
Мы подходим к наиболее слабым по мочегонному эффекту препаратам. Это минералкортикоиды. Есть два препарата. Спиронолактон – это оправданно. Эплеренон – это немного условно. Эплеренон – это антагонист рецепторов альдостерона, обладающий мочегонным эффектом.
Они отличаются только одним. Эплеренон отличается от Спиронолактона тем, что у него отрезаны два радикала, которые оказывали половое воздействие. У каждого десятого мужчины, находящегося на Спиронолактоне, развивалась гинекомастия. Эплеренон лишен этого эффекта. Это очень интересное присоединение.
У каждого десятого мужчины, находящегося на Спиронолактоне, развивалась гинекомастия. Эплеренон лишен этого эффекта. Это очень интересное присоединение.
Это препарат, который рассматривается не как самостоятельный мочегонный препарат, а как препарат, присоединяемый к уже существующей мочегонной схеме. В обычных дозах нет какого-либо токсического влияния. Надо запомнить схемы назначения этого препарата.
Когда используются большие дозы. Когда терапевт осознанно идет на применение больших доз. Тогда, когда есть декомпенсация кровообращения и обычная терапия петлевыми диуретиками не позволяет «размочить» больного, добиться стойкого мочегонного эффекта (тогда оправданны большие дозы).
Существуют более часто назначаемые малые дозы (25 – 50 мг). Это дозы, которые прописаны постоянно, пожизненно. Пациенту с III-IV функциональным классом, поскольку там мы достигаем не столько мочегонного эффекта (я очень прошу обратить на это внимание), там мы достигаем эффект блокады D-позиции коллагенов.
Мы впервые говорим о дополнительном действии мочегонного препарата, вообще не относящемся к почке. Мы говорим о блокаде D-позиции коллагена в организме человека, страдающего недостаточностью кровообращения.
19:50
Вернемся к классу мочегонных препаратов. Они все разнятся. В первую очередь, мы обращаем внимание на периоды полувыведения. Это на добровольцах, молодых людях показано, что самый высокий период полувыведения у Торасемида. Чем выше период полувыведения, тем безопасней мочегонный препарат.
Что мы должны помнить из фармакокинетики Торасемида. Самый главный препарат. Там, где неэффективно применение, например, Фуросемида, более эффективен будет Торасемид.
Большой период полувыведения позволяет запомнить две вещи. Его можно применять у больных с изначально измененной функцией почки. У пожилого пациента не надо видоизменять дозировку.
Запомним самую главную вещь. 80% введенного Торасемида метаболизируется в печени. Значит, через почку выделяется всего 20%. Это означает, что можно применять этот препарат у пациентов с изначально измененной функцией почки. Это выделяет Торасемид из всего класса петлевых диуретиков, делая его безопасным и широко применяемым.
Это означает, что можно применять этот препарат у пациентов с изначально измененной функцией почки. Это выделяет Торасемид из всего класса петлевых диуретиков, делая его безопасным и широко применяемым.
Что делает Торасемид ? Посмотрите на слово «альдостерон». Это гормон. Локально в почке из-за того, что у больного недостаточность кровообращения, включилась ренин-ангиотензин-альдостероновая система. Альдостерон, помимо влияния на уровень натрия, будет оказывать влияние на локальный синтез и D-позицию коллагена. Насколько это серьезно. Давайте зададим этот вопрос и посмотрим ответ на него чуть позже.
Концентрация калия и магния не имеет пикообразного снижения. Значит не надо ожидать или, по крайней мере, вероятность тяжелых нарушений ритма не будет очень высокая.
21:41
Еще один момент. Самое главное для пациента. Он знает про уровень калия и натрия, но от твердо видит количество мочеиспусканий, которое возникает после приема мочегонного препарата. Торасемид имеет плавную линию. Это очень важно. Не произойдет резкого ухудшения качества жизни пациента после приема этого мочегонного препарата.
Это очень важно. Не произойдет резкого ухудшения качества жизни пациента после приема этого мочегонного препарата.
Индекс массы миокарда левого желудочка снижается. Зададим вопрос: почему? Мы второй вопрос задали. Почему уменьшается масса миокарда левого желудочка и зачем надо влиять на уровень коллагена? Достаточно легко объяснить. Действительно улучшается трансмитральный поток крови, потому что вы изменяете объем циркулирующей крови. Это просто объяснить. Но как объяснить индекс массы миокарда левого желудочка?
Еще на одну вещь посмотрим – на гормоны. Изменился объем циркулирующей крови, мозговой натрийуретический пептид уменьшился. Это понятно. Но что произошло с альдостероном. Мочегонный препарат Торасемид оказывает помимо мочегонного эффекта прямое влияние на уровень активности альдостерона.
К чему это приводит? В первую очередь, к уменьшению фиброза. Когда мы с вами родились, то у каждого из нас расстояние между капиллярами и мышечными пучками миокарды было детерминировано генетически. Это расстояние, которое гарантировало равномерное поступление нутриентов и кислорода, было гарантировано количеством коллагена между мышечными пучками.
Это расстояние, которое гарантировало равномерное поступление нутриентов и кислорода, было гарантировано количеством коллагена между мышечными пучками.
В молодом возрасте тонкие и нежные нити – это коллаген. У больного с недостаточностью кровообращения прижизненный биоптат. Канаты коллагена, которые депонируются в миокарде, раздвигают пучки, делают миокард толстым и электрически нестабильным. Это, конечно, крайне плохо.
Мочегонный препарат, который может не только уменьшить объем циркулирующей крови, но и повлиять на эту D-позицию коллагена, будет очень важен для нас.
(Демонстрация слайда).
Мощные розовые поля сверху – это на Фуросемиде. Отсутствие розовых полей внизу – это на Торасемиде. Нет коллагена не только в почке, но и в миокарде. Что дает такой эффект применения Торасемида. Мы выбрали Торасемид из целого класса петлевых диуретиков. Достоверно уменьшает госпитализацию. Суммарное количество госпитализации уменьшается. Самое главное – уменьшается просто среднее пребывание пациента на койке.
Почему для нас важны эти цифры? Это не просто механическое уменьшение пребывания пациента в больнице. Это меньше тромбозов глубоких вен, меньшее влияние на нозокомиальные инфекции и меньше эмболий в легочную артерию.
24:29
Больного лечили Фуросемидом, затем перевели на Торасемид. Добьемся ли мы успеха? Да. Применение Торасемида после длительной терапии привело к резкому снижению количества госпитализаций. Это существенная вещь.
Впервые показано, что терапия мочегонным препаратом привела к снижению не только общей смерти, но что существенно важнее, к снижению внезапной смерти. За счет уменьшения D-позиции коллагена, что привело к электрической гомогенизации миокарда. Нет разобщенности, нет электрической нестабильности (по крайней мере, ее намного меньше). Естественно, уменьшение нагрузки, объема. Это очень важные данные для повседневной практики.
Я специально в качестве контраста показываю исследования, которые были выполнены задолго до нашего понимания периода полувыведения мочегонных петлевых диуретиков. До появления Диувера мета-анализ, выполненный на Фуросемиде, плацебо линия выше, чем линия Фуросемида. Это означает, что количество летальных исходов было меньше на терапии без мочегонных препаратов.
До появления Диувера мета-анализ, выполненный на Фуросемиде, плацебо линия выше, чем линия Фуросемида. Это означает, что количество летальных исходов было меньше на терапии без мочегонных препаратов.
Как же тогда помочь больному с недостаточностью кровообращения. Мы все равно встали перед проблемой выбора мочегонного препарата. Когда мы учли период полувыведения, когда мы учли факт того, что Диувер вмешивается в D-позицию коллагена, это привело к снижению смертности и сокращению госпитализации пациентов.
Исследование «TORIC» важно для нас еще и потому, что мы твердо говорили, что мочегонный препарат всегда приводит к увеличенному выведению калия из организма. Значит, ожидаются тяжелые нарушения ритма. Эффект Торасемида мягче по сравнению с Фуросемидом в действии на уровень калия. Нет пикообразного снижения калия.
26:36
Еще один момент. Мы сейчас позволим сами себе сказать, что Диувер обладает продолжительным действием. Это очень важно. Нет пикообразного колебания уровня нейрогормонов. Вопрос второй: нет пикообразного изменения уровня калия, что говорит о том, что навряд ли произойдут тяжелые нарушения ритма.
Вопрос второй: нет пикообразного изменения уровня калия, что говорит о том, что навряд ли произойдут тяжелые нарушения ритма.
Для терапевта очень важен факт: внезапная смерть снижается практически на 70%. Мы впервые говорим, что мочегонный препарат может оказать такую мощную антиаритмическую эффективность. Но все-таки в повседневной практике терапевта очень часты ситуации, когда у него рефрактерная почка, когда он не может добиться адекватного количества мочи. Как быть.
Начнем с самой распространенной причины рефрактерности. Это некомплаентность. Пациенты забывают принимать мочегонные либо не пьют его регулярно. Есть сопутствующая терапия, которая требует приема нестероидных противовоспалительных препаратов.
Есть еще один момент. Это, к сожалению, катастрофическое снижение скорости клубочковой фильтрации. Если скорость ниже 40, то первое, что должен сделать терапевт – отказаться от назначения Гидрохлортиазида и подумать о переводе пациента на повседневный прием петлевого диуретика.
Еще один вопрос, на который нужно обратить внимание. Мочегонные препараты никогда не будут эффективны, если вы не контролируете ренин-ангиотензин-альдостероновую систему. Ингибиторы АПФ обязательны у любого пациента, который получает терапию мочегонными препаратами.
Дальше начинается высший пилотаж терапевта – это комбинированная диуретическая терапия. Если вы не достигли эффекта на простой терапии, подумайте о комбинации.
Этапы комбинации. Нет эффекта на простом петлевом диуретике – увеличьте дозу. Нет эффекта – подумайте о способе введения. Возможно, отечный синдром таков, что внутримышечное введение или пероральное не будет эффективно. Тогда надо переходить на внутривенный прием. Если внутривенный прием, терапевт должен знать, что разные скорости окажут разный мочегонный эффект.
Давайте их вспомним. Введение болюсно будет менее эффективно, чем введение капельно на протяжении длительного временного интервала. Если вы не достигли эффекта на петлевом диуретике, комбинируйте его либо с тиазидным (это страшно токсично для почки, но будет эффективно по объему выведенной воды) или комбинируйте со Спиронолактоном. Когда вы добавляете или убираете мочегонный препарат, всегда помните о том, что на Торасемиде наименьшее количество побочных эффектов.
Когда вы добавляете или убираете мочегонный препарат, всегда помните о том, что на Торасемиде наименьшее количество побочных эффектов.
29:21
Но самым главным для нас эффектом будет закон, который звучит так: достигнув эффекта, титруй мочегонный препарат на меньшие дозы. Дольше всех живут больные с ХСН, получающие минимальные дозы мочегонных препаратов. Это крайне важно. Таков срез современного применения мочегонных препаратов в современном лечении ХСН.
Что нас ждет в будущем? Несколько новых классов препаратов. Блокаторы рецепторов аденозина. Они сейчас уже вышли на этап клинических исследований. Это Ролофилин. Это обязательно антагонисты рецепторов вазопрессина (селективные или неселективные). Они уже вышли в повседневную практику. Это пептиды с натрийуретическим эффектом.
Терапия мочегонными препаратами как была, так и остается трудной главой в повседневной практике терапевта, требующей глубоких знаний и высокого пилотажа терапевта в назначении мочегонных препаратов.
Благодарю вас за внимание и честь, которую вы мне оказали.
Владимир Ивашкин: Спасибо большое. Если проанализировать или вспомнить имена всех тех, кто своим вкладом внес в создание этой лестницы эффективности диуретиков, как вы думаете, ученый, который обнаружил мочегонное действие дигиталиса, и вообще нашел дигиталис, получил бы он Нобелевскую премию? Или все-таки был отодвинут другими более современными производителями или создателями мочегонных средств?
Григорий Арутюнов: Нет, я думаю, что ему бы обязательно дали, потому что он повернул вектор клинического мышления. Все-таки интернист, и его осмысление пациента было повернуто раз и навсегда. Стало совершенно другое восприятие пациента, совершенно другое виденье будущего этого пациента. Я думаю, что вклад, который он внес в историю, невозможно переоценить.
Владимир Ивашкин: У него не было химической лаборатории с большим количеством сотрудников. Он просто думал.
Григорий Арутюнов: Он был врач, который смотрел на больного, щупал, слушал, понимал.
Владимир Ивашкин: Спасибо большое.
Место диуретиков в лечении артериальной гипертензии: пора расставить приоритеты.
Место диуретиков в лечении артериальной гипертензии: пора расставить приоритеты.
Бобров В.А., Боброва Е.В., Перепельченко Н.А.,Давыдова И.В., Медведенко О.И.
Кафедра кардиологии и функциональной диагностики НМАПО им. П.Л.Шупика
Ключевые слова: артериальная гипертензия, диуретики, классификация,терапия
В настоящее время не вызывает сомнений необходимость длительной, по сути, пожизненной медикаментозной терапии АГ.Из всех существующих болезней сердечно-сосудистой системы артериальная гипертензия является заболеванием, наиболее «обеспеченным» с медикаментозной точки зрения и одновременно наиболее сложным с точки зрения выбора конкретного препарата для конкретного больного (2,12). Нокаким бы мощным ни был препарат, эффективное снижение АД возможно лишь в том случае, когда больной захочет и будет его регулярно принимать (13). Наряду с положительным опытом лечения и верой во врача важнейшей мотивацией к регулярной терапии АГ является безопасность лечения (минимум побочных эффектов) и доступная стоимость препарата(ов). Последний фактор для украинских пациентов часто становится первым (16).
Нокаким бы мощным ни был препарат, эффективное снижение АД возможно лишь в том случае, когда больной захочет и будет его регулярно принимать (13). Наряду с положительным опытом лечения и верой во врача важнейшей мотивацией к регулярной терапии АГ является безопасность лечения (минимум побочных эффектов) и доступная стоимость препарата(ов). Последний фактор для украинских пациентов часто становится первым (16).
Тиазидные и тиазидоподобные диуретики используются при лечении АГ значительно дольше, чем другие антигипертензивные препараты. В большинстве исследований именно тиазидные и тиазидоподобные диуретики составляли основу антигипертензивной терапии. В частности, в исследованиях, включая исследование ALLHAT (2003)показано, что применение тиазидоподобных диуретиков эквивалентно по эффективности ингибиторам АПФ и блокаторам кальциевых каналов в профилактике осложнений ИБС и общей смертности (14,28,31). Основной вывод этого исследования: низкодозовые диуретики являются препаратами выбора практически у всех больных с АГ из-за преимуществ в профилактике осложнений АГ и меньшей стоимости (30).
Недавно В. Psaty и соавт. (28) опубликовали результаты метаанализа, в котором показано, что тиазидные диуретики значительно уменьшают вероятность возникновения мозгового инсульта и ишемической болезни сердца (ИБС), а также снижают смертность от сердечно-сосудистых заболеваний у больных гипертонической болезнью. Вероятность развития мозгового инсульта и застойной сердечной недостаточности наиболее значительно снижается при длительном применении сравнимых доз тиазидных и тиазидоподобных диуретиков (не менее 50 мг гидрохлортиазида или хлорталидона в сутки). Риск развития ИБС достоверно снижается у больных гипертонической болезнью лишь при использовании низких доз тиазидных диуретиков.
В последние 2–3 года появились зарубежные (25,34) и отечественные (3) публикации, касающиеся спорных аспектов применения тиазидных диуретиков как при монотерапии, так и при комбинированной терапии артериальной гипертензии. В этой связи чрезвычайно важно для практического врача понять оптимальный алгоритм их дифференцированного применения. Но прежде всего необходимо ответить на ряд ключевых вопросов, возникших в отношении тиазидных диуретиков и тиазидсодержащих комбинаций. Следует отметить, что диуретики, которые сегодня используются при лечении АГ, не представляют собой однородную группу.
Но прежде всего необходимо ответить на ряд ключевых вопросов, возникших в отношении тиазидных диуретиков и тиазидсодержащих комбинаций. Следует отметить, что диуретики, которые сегодня используются при лечении АГ, не представляют собой однородную группу.
Тиазидные и тиазидоподобные диуретики характеризуются более умеренным натрийуретическим (и диуретическим) и более продолжительным действием, чем петлевые диуретики, что объясняется местом приложения их действия в нефроне, а также особенностями их фармакокинетики (табл. 1). Локализация канальцевых эффектов тиазидных диуретиков – дистальные извитые канальцы — определяет и другие их особенности (1,41).
Таблица 1. Фармакокинетические параметры диуретиков, применяемых при лечении ГБ
|
Препарат |
Биодоступность (%) |
Т1/2 (ч) |
Основной путь элиминации |
|
Тиазидные диуретики: |
|||
|
Гидрохлортиазид |
60-80 |
10-12 (2,5) |
Почки |
|
Индапамид |
90-100 |
15-25 |
Почки + печень (30%) |
|
Клопамид |
? |
4-6 |
Почки |
|
Ксипамид |
70-90 |
5-7 (14) |
Почки + печень |
|
Метолазон |
50-60 |
8-14 |
Почки + печень |
|
Хлорталидон |
60-65 |
24-50 |
Почки + печень |
|
Хлортиазид |
33-65 |
15-27 (1,5) |
Почки + печень |
|
Петлевые диуретики: |
|||
|
Буметанид |
60-90 |
0,3-1,5 |
Почки + печень |
|
Пиретанид |
80-90 |
0,6-1,5 |
Почки + печень |
|
Торасемид |
80-90 |
0,8-6,0 |
Почки + печень |
|
Фуросемид |
10-90 |
0,3-3,4 |
Почки + печень (40%) |
|
Этакриновая кислота |
30-35 |
12 |
Почки + печень |
|
Калийсберегающие диуретики: |
|||
|
Амилорид |
50 |
6-9 (18-22) |
Почки + печень (50%) |
|
Спиронолактон |
60-90 |
14 (1,5) |
Печень + почки (20%) |
|
Триамтерен |
50 |
3-5 |
Почки + печень |
|
Примечание: Т1/2 – период полужизни в плазме крови; в скобках — иные значения Т1/2, если они резко отличаются от приведенных. |
|||
Для длительной терапии АГ используются главным образом тиазидные и тиазидоподобные диуретики, обладающие более длительным натрийуретическим и антигипертензивным действием, чем короткодействующие петлевые диуретики типа буметанида и фуросемида (5). Наибольший диуретический эффект достигается при назначении сравнительно низких доз тиазидных диуретиков, т. е. они имеют сравнительно низкий «потолок».
Тиазидные диуретики (в отличие от петлевых и калийсберегающих диуретиков) уменьшают экскрецию ионов кальция с мочой. Кальцийсберегающее (гипокальцийурическое) действие тиазидных и тиазидоподобных диуретиков делает их особенно полезными при лечении артериальной гипертензии у больных с сопутствующим остеопорозом. По некоторым наблюдениям, переломы костей гораздо реже наблюдаются у больных ГБ, леченных тиазидными диуретиками, по сравнению с больными, получавшими другие антигипертензивные препараты (D. Feldman и соавт., 1991; D. Morton и соавт., 1994; R. Wasnich и соавт., 1995).
Morton и соавт., 1994; R. Wasnich и соавт., 1995).
С учетом особенностей почечных эффектов тиазидные и тиазидоподобные диуретики можно разделить на два поколения. Первое поколение включает производные бензотиадиазина (гидрохлортиазид, политиазид и др.) и фталимидина (хлорталидон и др.), эффективность и безопасность которых при АГ оценивали в рандомизированных контролируемых исследованиях. Второе поколение включает производные хлорбензамида (индапамид, ксипамид и др.) и квиназолинона (метолазон). Второе поколение тиазидоподобных диуретиков отличается от первого поколения тем, что они оказывают значительное натрий- и диуретическое действие при любой степени почечной недостаточности (6,9). Следовательно, по своим фармакодинамическим характеристикам индапамид, ксипамид и метолазон больше напоминают петлевые, чем типичные тиазидные диуретики.
Среди тиазидных диуретиков второго поколения в первую очередь выделяется индапамид. Индапамид обычно описывается среди тиазидных и тиазидоподобных диуретиков, поскольку он вызывает натрийурез и диурез при назначении в высоких дозах. Между тем в дозах до 2,5 мг/сут, которые рекомендуются для лечения ГБ, индапамид снижает общее периферическое сосудистое сопротивление на 10—20%, т.е. действует в основном как артериальный вазодилататор. Суточный объем мочи существенно не изменяется при лечении индапамидом в дозе 2,5 мг/сут, но увеличивается на 20% при назначении препарата в дозе 5 мг/сут. Следовательно, по основному механизму действия индапамид является периферическим вазодилататором, который при назначении в высоких дозах способен оказывать диуретическое действие. Уникальный спектр фармакологических свойств индапамида позволяет отнести его к третьему поколению тиазидных и тиазидоподобных диуретиков (7). Существует ретардная форма индапамида с улучшенным фармакокинетическим профилем.
Между тем в дозах до 2,5 мг/сут, которые рекомендуются для лечения ГБ, индапамид снижает общее периферическое сосудистое сопротивление на 10—20%, т.е. действует в основном как артериальный вазодилататор. Суточный объем мочи существенно не изменяется при лечении индапамидом в дозе 2,5 мг/сут, но увеличивается на 20% при назначении препарата в дозе 5 мг/сут. Следовательно, по основному механизму действия индапамид является периферическим вазодилататором, который при назначении в высоких дозах способен оказывать диуретическое действие. Уникальный спектр фармакологических свойств индапамида позволяет отнести его к третьему поколению тиазидных и тиазидоподобных диуретиков (7). Существует ретардная форма индапамида с улучшенным фармакокинетическим профилем.
Индапамид ретард 1,5 мг представляет собой лекарственную форму (ЛФ) с модифицированным высвобождением лекарственного вещества. Технология создания ретардной ЛФ основана на гидрофильном матриксе (из производного целлюлозы), в котором с помощью влажной грануляции равномерно распределено сниженное количество лекарственного вещества (1,5 мг), что обеспечивает эффект замедленного высвобождения . Свойства матрикса в данной ЛФ обеспечивает контролируемое высвобождение 70% индапамида на протяжении около 16 ч(36) .
Свойства матрикса в данной ЛФ обеспечивает контролируемое высвобождение 70% индапамида на протяжении около 16 ч(36) .
Фармакокинетика индапамид ретард 1,5 мг отличается от обычной ЛФ индапамида 2,5 мг значительным замедлением времени достижения Cmax (Тmax), многократным уменьшением уровня Cmax, увеличением времени ≪плато≫ концентрации (t75%) более 15 ч и отсутствием существенного колебания концентрации в течение 24 ч — флюктуация менее 40%.
Таким образом, ЛФ индапамид ретард 1,5 мг обеспечивает контролируемое замедленное высвобождение индапамида, и благодаря особой технологии ретардирования малого количества лекарственного вещества достигается длительное гипотензивное действие, что имеет важное практическое значение для больных АГ в случае не соблюдения 24-часового интервала дозирования или пропуска доз. В ряде клинических исследований была доказана сопоставимая гипотензивная эффективность индапамида ретард 1,5 мг и индапамида 2,5 мг как по степени снижения ДАД, так и по числу больных респондеров. Между тиазидными и тиазидоподобными диуретиками имеются определенные различия, некоторые из которых могут иметь существенное клиническое значение. Так, длительность натрийуретического и антигипертензивного эффектов наиболее часто используемого тиазидного диуретика гидрохлортиазида составляет 6–18 ч, в то время как длительность действия индапамида и хлорталидона обычно превышает 24 ч.
Между тиазидными и тиазидоподобными диуретиками имеются определенные различия, некоторые из которых могут иметь существенное клиническое значение. Так, длительность натрийуретического и антигипертензивного эффектов наиболее часто используемого тиазидного диуретика гидрохлортиазида составляет 6–18 ч, в то время как длительность действия индапамида и хлорталидона обычно превышает 24 ч.
До недавнего времени тиазидные диуретики не рекомендовалось применять для длительной монотерапии артериальной гипертензии у больных сахарным диабетом (8). Это основывалось не только на наличии диабетогенных побочных реакций при использовании тиазидных диуретиков, но и на сообщениях о более высокой смертности больных сахарным диабетом, получавших диуретики по поводу артериальной гипертензии. Так, J. Warram и соавт. (34) обнаружили, что общая смертность больных сахарным диабетом в 5,1 раза выше среди тех, кто получает диуретики в связи с АГ. Интересно, что смертность больных сахарным диабетом, не получавших антигипертензивной терапии, была всего в 1,6 раза выше, чем больных с нормальным АД.
За исключением индапамида,при лечении тиазидными и тиазидоподобными диуретиками скорость клубочковой фильтрации не изменяется или снижается, в связи с чем эти диуретики не рекомендуется использовать в качестве монотерапии у больных с артериальной гипертензией и умеренно нарушенной функцией почек (скорость клубочковой фильтрации от 50 до 80 мл/мин).
Наиболее часто при использовании тиазидных диуретиков наблюдаются метаболические (биохимические) побочные реакции: гипокалиемия, гипомагниемия и гиперурикемия (7). Предполагают, что повышенная частота случаев внезапной смерти больных гипертонической болезнью с гипертрофией левого желудочка (по ЭКГ-критериям) связана с желудочковыми аритмиями, причиной которых является гипокалиемия, вызванная тиазидными или тиазидоподобными диуретиками (11).
Не следует забывать и о том, что при длительном использовании тиазидных диуретиков отмечают достоверное увеличение уровня холестерина (на 5–10%), содержания триглицеридов (на 10–20%) и глюкозы в крови (17,30).
Учитывая, что среди украинской популяции пациентов с артериальной гипертензией число больных с гиперхолестеринемией достигает приблизительно 80%, по–видимому, имеет смысл у больных с высоким метаболическим риском выбирать для терапии метаболически более нейтральный диуретик – индапамид (17).
Тиазидные диуретики могут вызывать импотенцию. Частота импотенции значительно возрастает при длительном применении средних или высоких доз препаратов (более 25 мг гидрохлортиазида или хлорталидона в сутки).
При лечении индапамидом менее выражены атерогенные сдвиги в липидном составе крови и реже встречаются нарушения половой функции у мужчин..
Описаны случаи развития панкреатита, внутрипеченочного холестаза, васкулита, пневмонита, интерстициального нефрита, лейкопении и тромбоцитопении на фоне лечения тиазидными диуретиками.
В данный момент в мировой медицинской общественности идет живая дискуссия по поводу места диуретиков в лечении АГ. Причиной этой дискуссии стала не однозначность выводов некоторых исследований и их влияния на клиническую практику. В частности, множество вопросов касается обоснованности такого широкого применения гидрохлортиазида.
Причиной этой дискуссии стала не однозначность выводов некоторых исследований и их влияния на клиническую практику. В частности, множество вопросов касается обоснованности такого широкого применения гидрохлортиазида.
Одним из отражений этой дискуссии стал доклад известного американского эксперта DrFranzMesserli(NewYork), который прозвучал в Милане во время ESHконгресса (7-11 июня, 2009) и был посвящен гидрохлортиазиду.
Так, Dr. Messerliотметил:
1. Во всех исследованиях, в которых были получены значимые результаты с гидрохлортиазидом, его доза была 50 мг, в то время как в клинической практике максимальная доза 25 мг из-за выраженных побочных эффектов.
2. Для гидрохлортиазида нет данных по влиянию на прогноз. Исследования, в которых было доказано влияние диуретиков на прогноз, были проведены с другими препаратами (SHEPи ALLHAT- с хлорталидоном, PROGRESS- с индапамидом)
3. При 24часовом мониторировании гидрохлортиазид снижает САД только на 7,5 мм. рт.ст. и ДАД на 4,6 мм.рт.ст. Кроме того, препарат не контролирует давление в самые опасные ночные и предутренние часы.
рт.ст. и ДАД на 4,6 мм.рт.ст. Кроме того, препарат не контролирует давление в самые опасные ночные и предутренние часы.
4. Нет данных по уменьшению гидрохлортиазидом сердечных событий и инсультов
В дискуссии принял участие Dr. JohnChalmers,который согласился с выводами Dr.Messerli, но отметил, что важно дифференцировать диуретики между собой, т.к. у нас есть признанные доказательства преимуществ индапамида и хлорталидона (18).
Тиазидоподобный диуретик с вазодилатирующими свойствами индапамид обладает некоторыми преимуществамиперед гидрохлортиазидом и хлорталидоном. Уникальный спектр фармакологических свойств индапамида позволяет отнести его к третьему поколению тиазидных и тиазидоподобных диуретиков (7,9,18).
Индапамид отличается от других тиазидных и тиазидоподобных диуретиков тем, что наряду с диуретическим эффектом он оказывает прямое сосудорасширяющее действие на системные и почечные артерии. Периферическая вазодилятация, которая проявляется у Индапамида в большей степени, чем натрийуретический эффект, отличает его от всех остальных тиазидных и тиазидоподобных диуретиков (10). Индапамид усиливает защитную функцию эндотелия, предупреждает агрегацию тромбоцитов, снижает чувствительность сосудистой стенки к прессорным аминам и влияет на продукцию сосудорасширяющих простагландинов, т. е. обеспечивает вазопротекцию. Сосудорасширяющее действие индапамида объясняют тем, что он является слабым антагонистом кальция.
Индапамид усиливает защитную функцию эндотелия, предупреждает агрегацию тромбоцитов, снижает чувствительность сосудистой стенки к прессорным аминам и влияет на продукцию сосудорасширяющих простагландинов, т. е. обеспечивает вазопротекцию. Сосудорасширяющее действие индапамида объясняют тем, что он является слабым антагонистом кальция.
При такой же, как у других тиазидных и тиазидоподобных диуретиков антигипертензивной эффективности индапамид не оказывает существенного влияния на липидный состав крови и углеводный обмен. Индапамид не снижает толерантность к глюкозе у больных АГ, в том числе страдающих сахарным диабетом, чем выгодно отличается от традиционных диуретиков, которые примерно в 30% случаях вызывают нарушение толерантности к глюкозе (18). Высокая эффективность и метаболическая безопасность применения индапамида не вызывают вообще никакого сомнения после опубликования результатов исследований NESTOR, PROGRESS, ADVANCE, HYVET и МИНОТАВР (11). Не исключено, что это отличие от тиазидных диуретиков связано не только с большей метаболической нейтральностью индапамида, но и с наличием у него плейотропных эффектов. В крупном рандомизированном исследовании PATS (PoststrokeAntihypertensiveTreatmentStudy,1998) в группе больных, леченных индапамидом в дозе 2,5мг, уровни АД были на 5/2 мм рт. ст. ниже, чем в контрольной группе (плацебо), что сопровождалось снижением риска развития повторного инсульта на 29% (26).Польза от антигипертензивной терапии была одинаковой у больных с АГ и с нормальным уровнем АД. Результаты исследования PATS послужили основанием для внесения в рекомендации еще одного показания применения диуретиков- вторичная профилактика инсультов.
В крупном рандомизированном исследовании PATS (PoststrokeAntihypertensiveTreatmentStudy,1998) в группе больных, леченных индапамидом в дозе 2,5мг, уровни АД были на 5/2 мм рт. ст. ниже, чем в контрольной группе (плацебо), что сопровождалось снижением риска развития повторного инсульта на 29% (26).Польза от антигипертензивной терапии была одинаковой у больных с АГ и с нормальным уровнем АД. Результаты исследования PATS послужили основанием для внесения в рекомендации еще одного показания применения диуретиков- вторичная профилактика инсультов.
По способности вызывать регрессию гипертрофии левого желудочка индапамид не уступает ингибиторам АПФ и антагонистам кальция. Высокая антигипертензивная активность препарата сочетается с безопасностью лечения, электролитные изменения на фоне приема индапамида, в том числе длительного, несущественны, так как диуретический эффект препарата является субклиническим. При длительном применении у больных с умеренной гипертензией и нарушением функции почек индапамид увеличивал скорость клубочковой фильтрации, тогда как гидрохлортиазид уменьшал ее (20).
Индапамид — первый диуретик, специально предназначенный для лечения АГ с учетом ассоциирующихся с ней факторов риска (15,19). Среди тиазидных и тиазидоподобных диуретиков индапамид является препаратом выбора для лечения артериальной гипертензии у больных с атерогенной дислипидемией, сахарным диабетом и умеренной почечной недостаточностью (скорость клубочковой фильтрации более 50 мл/мин).
В дозах, используемых при АГ (0,625-2,5 мг/сут.) индапамид действует, прежде всего, как артериальный вазодилататор. При его применении в дозе 2,5 мг/сут. суточный объем мочи почти не изменяется. Антигипертензивное действие индапамида выражено больше, чем у других представителей этой группы. В дозе 2,5 мг/сут. он снижает систолическое АД в среднем на 9-33 мм рт.ст., а диастолическое – на 3-23 мм рт.ст (6).
Можно думать, что диуретик индапамид сыграл ключевую роль в значительном снижении риска повторного инсульта, которое наблюдалось в рандомизированном плацебо-контролируемом исследовании PROGRESS (2001). Комбинация периндоприла и индапамида в дозе 2,5 мг вызывала значительное снижение как АД (в среднем, на 12/5 (от 30 до 54%)), так и риска развития повторного нарушения мозгового кровообращения на 43% (27).
Комбинация периндоприла и индапамида в дозе 2,5 мг вызывала значительное снижение как АД (в среднем, на 12/5 (от 30 до 54%)), так и риска развития повторного нарушения мозгового кровообращения на 43% (27).
Известно, что наличие гипертрофии миокарда левого желудочка (ГЛЖ) увеличивает риск развития всех осложнений АГ в несколько раз, но особенно ХСН (в 4–10 раз по данным Фрамингемского исследования) (15,21).
Проявлением органопротективных возможностей тиазидоподобного диуретика является возможность вызывать регресс гипертрофии миокарда левого желудочка. Так, по результатам исследования LIVE(LeftVentricularHypertrophy: IndapamideversusEnalapril), у больных мягкой и умеренной АГ с гипертрофией левого желудочка при сопоставимом снижении АД установлено более выраженное уменьшение гипертрофии на фоне лечения Индапамидом ретард по сравнению с эналаприлом.
Другой независимый фактор риска сердечно-сосудистых осложнений- микроальбуминурия (МАУ),являющаяся ранним маркером нарушения функции почек (33). Согласно рекомендациям Европейского общества кардиологов и Европейского общества по гипертензии, наличие МАУ свидетельствует о поражении органов-мишеней (32).
Согласно рекомендациям Европейского общества кардиологов и Европейского общества по гипертензии, наличие МАУ свидетельствует о поражении органов-мишеней (32).
В рандомизированном сравнительном исследовании NESTOR(NatrilixSRvsEnalaprilStudyinType2 DiabeticHypertensiveswithLmicroalbuminuria) впервые показана способность тиазидоподобного диуретика Индапамида существенно (на 35%) уменьшать МАУ (21) у больных АГ с СД 2-го типа. По антипротеинурическому эффекту Индапамид не уступал представителю эталонного нефропротективного класса иАПФ эналаприлу.
Остается большой проблемой лечение пожилых больных с АГ, особенно с изолированной систолической артериальной гипертензией (ИСАГ). Поэтому особый интерес вызвали данные рандомизированного двойного слепого плацебо-контролируемого исследования X-cellent. В исследовании сравнивались антигипертензивная эффективность и переносимость Индапамида SR, амлодипина и кандесартана у больных АГ, в том числе с ИСАГ (19). Снижение систолического АД в общей группе и у больных ИСАГ на фоне терапии исследуемыми препаратами было сопоставимо.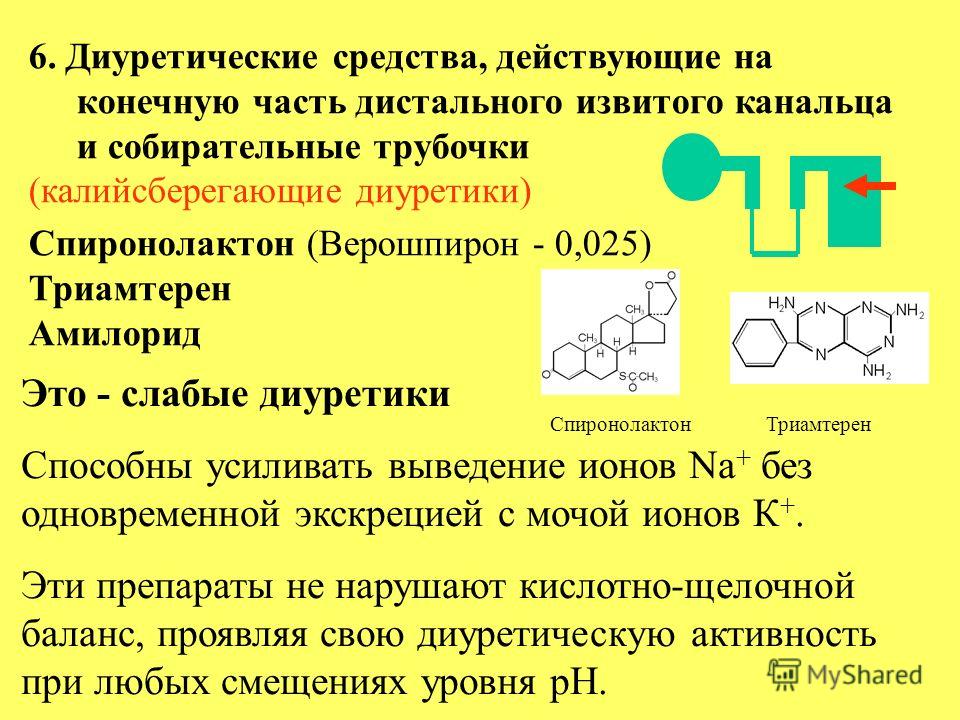 Однако, в группе лечения Индапамидом SRпо сравнению с амлодипином и кандесартаном наблюдалось более выраженное снижение пульсового АД, вследствие меньшего влияния на уровень диастолического АД. А известно, что для людей пожилого возраста увеличение пульсового АД в настоящее время рассматривается как мощный предиктор смертности.
Однако, в группе лечения Индапамидом SRпо сравнению с амлодипином и кандесартаном наблюдалось более выраженное снижение пульсового АД, вследствие меньшего влияния на уровень диастолического АД. А известно, что для людей пожилого возраста увеличение пульсового АД в настоящее время рассматривается как мощный предиктор смертности.
В рекомендациях ESH/ESC2007 г.отмечалось отсутствие данных по влиянию антигипертензивной терапии на риск развития сердечно-сосудистых осложнений у пациентов старше 80 лет. Поэтому с особым нетерпением ждали окончания исследования HYVET(HypertensionintheVeryElderlyTrial). Полученные результаты превзошли все ожидания. Так, было показано, что на фоне приема Индапамида SR(1,5мг) наблюдалось 30%-ное снижение риска развития фатального и нефатального инсульта, 21%-ное снижение риска смерти от всех причин, 23%-ное снижение риска смерти от сердечно-сосудистых причин и 64%-ное снижение риска развития сердечной недостаточности. Таким образом, снижение повышенного АД у лиц старше 80 лет приводит к значительному снижению общей смертности, частоты фатального инсульта и сердечной недостаточности, улучшению прогноза больных. На основании результатов исследования HYVET, которые вошли в новые Рекомендации ESH/ESC(2009г.), была подтверждена необходимость снижения повышенного АД у больных старше 80 лет с помощью Индапамида замедленного высвобождения в монотерапии или в комбинации с и АПФ.Тиазидоподобные диуретики особенно показаны для лечения артериальной гипертензии у больных ХСН, сахарным диабетом, а также у больных, перенесших ИМ или мозговой инсульт.
На основании результатов исследования HYVET, которые вошли в новые Рекомендации ESH/ESC(2009г.), была подтверждена необходимость снижения повышенного АД у больных старше 80 лет с помощью Индапамида замедленного высвобождения в монотерапии или в комбинации с и АПФ.Тиазидоподобные диуретики особенно показаны для лечения артериальной гипертензии у больных ХСН, сахарным диабетом, а также у больных, перенесших ИМ или мозговой инсульт.
Кальцийсберегающее действие тиазидных и тиазидоподобных диуретиков делает их антигипертензивными препаратами первого ряда у больных с выраженным остеопорозом (пожилые люди или женщины в менопаузе) и нефролитиазом (мочекаменной болезнью) (22,24).
Диуретики усиливают эффективность антигипертензивных препаратов, относящихся к четырем другим основным классам, возможно, за исключением антагонистов кальция дигидропиридинового ряда. Наиболее рациональными являются комбинации диуретиков с ингибиторами АПФ и блокаторами АТ1-ангиотензиновых рецепторов. В таких комбинациях диуретики способны контролировать АД у 70–80% больных с мягкой и умеренной формами ГБ (4).
В таких комбинациях диуретики способны контролировать АД у 70–80% больных с мягкой и умеренной формами ГБ (4).
Препараты, содержащие индапамид, могут иметь дополнительные преимущества, т.к. индапамид имеет более выраженные органопротективные свойства (уменьшает степень гипертрофии левого желудочка, степень микроальбуминурии, жесткость сосудов, улучшает эндотелиальную функцию и соотношение толщины сосудистой стенки к его просвету) по сравнению с гидрохлортиазидом, входящим в состав других комбинированных форм (5,23,29).
Примером такой оптимальной комбинации является нефиксированная комбинация ИАПФ и диуретика в препарате Энзикс дуо и Энзикс дуо форте, содержащем два препарата в одном блистере – эналаприл и индапамид. При использовании данного препарата у больных АГ доза диуретика (индапамид 2,5 мг) остается неизменной, а доза ИАПФ может подбираться индивидуально от 20 до 40 мг/сут: Энзикс Дуо – 20 мг эналаприла (10 мг утром + 10 мг вечером) при сохраняющейся дозе индапамида (2,5 мг утром), Энзикс Дуо форте – 40 мг эналаприла (20 мг утром и 20 мг вечером) и также 2,5 мг индапамида.
С препаратом Энзикс проведено 3 специально спланированных многоцентровых исследования: Эпиграф 2 в Украине и в России под эгидой ВНОК – ЭПИГРАФ-1 и -2.
Результат исследований: нефиксированная комбинация эналаприла и индапамида (Энзикс) позволяет в реальной клинической практике добиться адекватного контроля АД у многих пациентов, в том числе старших возрастных групп. Присутствие двух антигипертензивных препаратов в одном двойном блистере способствовало повышению приверженности лечению, а различные дозировки Энзикса – адекватному подбору доз у больных с разной степью повышения АД. Раннее начало лечения больных с АГ нефиксированной комбинацией эналаприла и индапамида (ЭНЗИКС) в сравнении с рутинной антигипертензивной терапией позволяло чаще достигать нормализации уровня АД. Кроме того, в группе препарата ЭНЗИКС достоверно уменьшилось количество пациентов с гипертрофией ЛЖ и протеинурией, улучшилось качество жизни, уменьшилось количество госпитализаций и дополнительных визитов к врачу.
Сейчас, как никогда, ясно и обоснованно то, что лечение АГ должно проводиться на основании соотношения стоимость–эффективность. Эффективность основных классов антигипертензивных препаратов приблизительно одинакова, на первый план выходят стоимость и удобство лечения, так как это основные факторы, обеспечивающие длительную приверженность больных к лечению, а значит, и результативность лечения.
В рекомендациях ВОЗ (1999) по лечению АГ сказано, что в странах с переходной экономикой наиболее оправданным, с точки зрения соотношения эффективность–стоимость, является лечение, включающее препараты с более низкой стоимостью (например, брендовые диуретики и/или β-блокаторы, генерики ингибиторов АПФ, БРА и антагонистов кальция). В исследовании SHEP (2000) также отмечено, что при лечении АГ самое низкое соотношение стоимость–эффективность при использовании диуретиков, далее следуют β-блокаторы, затем ингибиторы АПФ. Самым высоким это соотношение оказалось для блокаторов кальциевых каналов.
К сожалению, частота использования диуретических препаратов и в моно–, и в комбинированной терапии как в нашей стране, так и в ряде других очень низка: по данным разных исследований не превышает 5–30% (исследования РОСА, ПОЛОНЕЗ, ПИФАГОР, КЛИПП–АККОРД и др.). В то же время при проведении мета–анализа (по 42 исследованиям и практически 200 тыс. больным) получены данные о том, что диуретики превосходят по степени снижения риска развития сердечно–сосудистых событий все другие группы антигипертензивных препаратов, по степени снижения риска инсульта – иАПФ, риска развития сердечной недостаточности – a–адреноблокаторы, антагонисты кальция и иАПФ. Особенно важно более широкое использование диуретиков при лечении пожилых пациентов, так как именно у этой категории больных получены основные данные о положительном влиянии антигипертензивной терапии и на сердечно–сосудистую заболеваемость, и на смертность (исследования EWPHE, STOP, MRC, SHEP, Syst–Eur).
Очень важным фактором при выборе адекватной эффективнойтерапии АГ является повышение квалификации врача. На XII Европейской конференции по АГ (Прага, 2002) было подтверждено значение образовательной программы в улучшении качества лечения больных АГ. Так, после его проведения частота использования ингибиторов АПФ не изменилась, составляя 64,7%, диуретиков — увеличилась с 40 до 59,6% (причем Индопамида Ретард с 28,5 до 48,9%, а гидрохлортиазида уменьшилось с 43,2 до 36,3%, прием фуросемида значительно сократился — с 25,7 до 9,1%).
На XII Европейской конференции по АГ (Прага, 2002) было подтверждено значение образовательной программы в улучшении качества лечения больных АГ. Так, после его проведения частота использования ингибиторов АПФ не изменилась, составляя 64,7%, диуретиков — увеличилась с 40 до 59,6% (причем Индопамида Ретард с 28,5 до 48,9%, а гидрохлортиазида уменьшилось с 43,2 до 36,3%, прием фуросемида значительно сократился — с 25,7 до 9,1%).
Однако, каким бы мощным ни был препарат, эффективное снижение АД возможно лишь в том случае, когда больной захочет и будет его регулярно принимать. Наряду с положительным опытом лечения и верой во врача важнейшей мотивацией к регулярной терапии АГ является безопасность лечения (минимум побочных эффектов) и доступная стоимость препарата. Последний фактор для украинских пациентов часто становится первым. Поэтому появление генерического тиазидоподобного диуретика на рынке Украины — Хемопамид ретард (Hemofarm) для пациентов с АГ является клинически обоснованным и экономически выгодным. Монотерапия Хемопамидом ретард ограничена категорией пациентов с АГ 1 степени и низким или средним риском развития кардиоваскулярных осложнений. В подавляющем большинстве случаев Хемопамид ретард следует использовать в комбинации с другими классами антигипертензивных препаратов, в частности с блокаторами ренин_ангиотензиновой системы, поскольку именно эта комбинация обеспечивает улучшение прогноза у больных АГ. Особую актуальность приобретает назначение диуретика индапамид ретард пожилым пациентам, как в качестве монотерапии, так и в составе комбинаций согласно результатов завершившегося исследования HYVET.
Монотерапия Хемопамидом ретард ограничена категорией пациентов с АГ 1 степени и низким или средним риском развития кардиоваскулярных осложнений. В подавляющем большинстве случаев Хемопамид ретард следует использовать в комбинации с другими классами антигипертензивных препаратов, в частности с блокаторами ренин_ангиотензиновой системы, поскольку именно эта комбинация обеспечивает улучшение прогноза у больных АГ. Особую актуальность приобретает назначение диуретика индапамид ретард пожилым пациентам, как в качестве монотерапии, так и в составе комбинаций согласно результатов завершившегося исследования HYVET.
Среди готовых комбинаций гипотензивных препаратов с индапамидом одной из самых эффективных и безопасных является нефиксированная комбинация Энзикс (Hemofarm), имеющая ряд преимуществ. Позволяя менять режим гипотензивной терапии в зависимости от достигнутого эффекта и переносимости лекарственной терапии, Энзикс особенно актуален и эффективен пациентам с коморбидной патологией, для пожилого и старческого возраста, сопутствующим метаболическим синдромом и сахарным диабетом.
Новые диуретические препараты в лечении артериальной гипертонии Текст научной статьи по специальности «Клиническая медицина»
Новые диуретические препараты в лечении артериальной гипертонии
А.В. Мелехов, Е.Е. Рязанцева
Мочегонные средства — высокоэффективный, безопасный и недорогой класс гипотензивных препаратов. Петлевые диуретики в гипертензиологии традиционно использовали для купирования гипертонического криза, при рефрактерной артериальной гипертонии, а также при лечении пациентов с сопутствующим застоем или снижением почечной функции. Новые представители этой группы характеризуются меньшим влиянием на уровень электролитов, лучше переносятся пациентами и способны замедлять поражение органов-мишеней, что делает возможным их применение для рутинной терапии артериальной гипертонии.
Ключевые слова: артериальная гипертония, фармакотерапия, мочегонные, петлевые диуретики, торасемид.
Диуретики являются краеугольным камнем в лечении артериальной гипертонии (АГ) с конца 1950-х годов. В рекомендациях JNC-7 (The Seventh Report of the Joint National Committee on Prevention, Détection, Evaluation, and Treatment of High Blood Pressure, США, 2003), рекомендациях NICE (National Institute for Health and Care Excellence, Великобритания, 2013) и Всемирной организации Здравоохранения/Международного общества по артериальной гипертонии мочегонные средства названы препаратами выбора для стартовой монотерапии АГ [1-3]. В отечественных и обновленных европейских рекомендациях (2013 г) признается одинаковая эффективность всех основных групп гипотензивных средств, вследствие чего выбирать препарат рекомендуется исходя из имеющейся клинической ситуации с учетом возможных побочных эффектов [4, 5]. Для облегчения выбора представлена таблица, в которой указаны преимущественные показания для назначения того или иного лекарственного средства. Согласно этой таблице диуретики в первую очередь показаны пожилым пациентам, лицам негроидной расы, а также при хронической сердечной недостаточности (ХСН).
Согласно этой таблице диуретики в первую очередь показаны пожилым пациентам, лицам негроидной расы, а также при хронической сердечной недостаточности (ХСН).
Диуретики рационально комбинировать с большинством других групп антигипертензивных препаратов, что составляет прочную основу для комбинированной терапии. Согласно отечественным и последним европейским рекомендациям мочегонные средства можно сочетать с любыми группами гипотензивных средств (рисунок) [4, 5]. Наиболее оправданным является сочетание диуретиков с нейрогуморальными блокаторами (ингибиторами ангио-тензинпревращающего фермента (ИАПФ)/блокаторами рецепторов ангиотензина (БРА), p-блокаторами), посколь-
Кафедра госпитальной терапии № 2 лечебного факультета Российского национального исследовательского медицинского университета им. Н.И. Пирогова, Москва. Александр Всеволодович Мелехов — канд. мед. наук, доцент.
Екатерина Евгеньевна Рязанцева — ординатор кафедры.
ку увеличение диуреза и натрииуреза активирует ренин-ангиотензин-альдостероновую систему (РААС), а это может быть нивелировано ИАПФ или р-блокаторами.
Важное значение диуретиков подчеркивает тот факт, что рефрактерной (т.е. устойчивой к терапии) считают АГ, сохраняющуюся, несмотря на комбинированную терапию тремя группами гипотензивных средств, в состав которой обязательно входит диуретик. В этом отношении интересно, что последовательная блокада нефрона путем назначения калийсберегающих и петлевых диуретиков превосходит по степени снижения артериального давления (АД) ренин-ангиотензиновую блокаду, достигаемую при помощи ИАПФ и р-блокаторов за счет форсированного на-трийуреза [6]. Таким образом, у пациентов с рефрактерной АГ прием петлевых диуретиков может быть предпочтительнее, чем прием препаратов других групп.
Диуретики
ß-адрено-
а-адрено-
блокаторы
»Л * и—
‘ Л
. \ < / / Ч
\ < / / Ч
] ] > ] ] ] ] ] 4‘у -V Л
/ / / / / / / / . г*’
Блокаторы
ангиотензиновых
рецепторов
Блокаторы
медленных
кальциевых
каналов
Ингибиторы АПФ
— Предпочтительные комбинации
— — Целесообразные комбинации
(с некоторым ограничением)
——Возможные, но менее хорошо изученные комбинации
— Нерекомендуемые комбинации
Схема рационального комбинирования гипотензивных препаратов [5].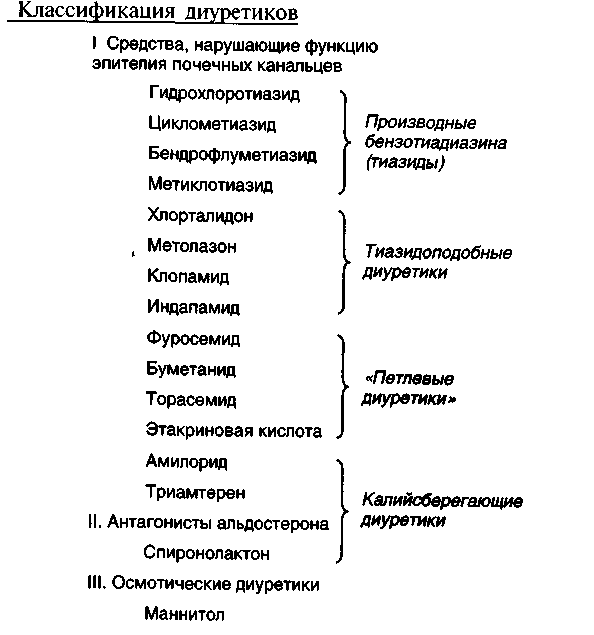 АПФ — ангиотензинпревращающий фермент.
АПФ — ангиотензинпревращающий фермент.
Существует предположение, что эффективность диуретиков у некоторых пациентов может быть генетически детерминирована. В медико-генетическом исследовании удалось не только выявить генетическую предрасположенность к АГ и идентифицировать возможные ответственные за это гены, но и обнаружить однонуклеотидный полиморфизм, отвечающий за чувствительность к действию петлевых диуретиков у пациентов разной расовой принадлежности [7]. Этим объясняется тот факт, что у афроамериканцев на фоне приема петлевых диуретиков в значительно большей степени снижается систолическое и диастолическое АД. Таким образом, можно утверждать, что в популяции существует прослойка лиц, для которых использование именно петлевых диуретиков будет наиболее эффективным.
Классификация мочегонных препаратов основана на механизмах действия, влиянии на кислотно-основное равновесие, скорости наступления и длительности эффекта.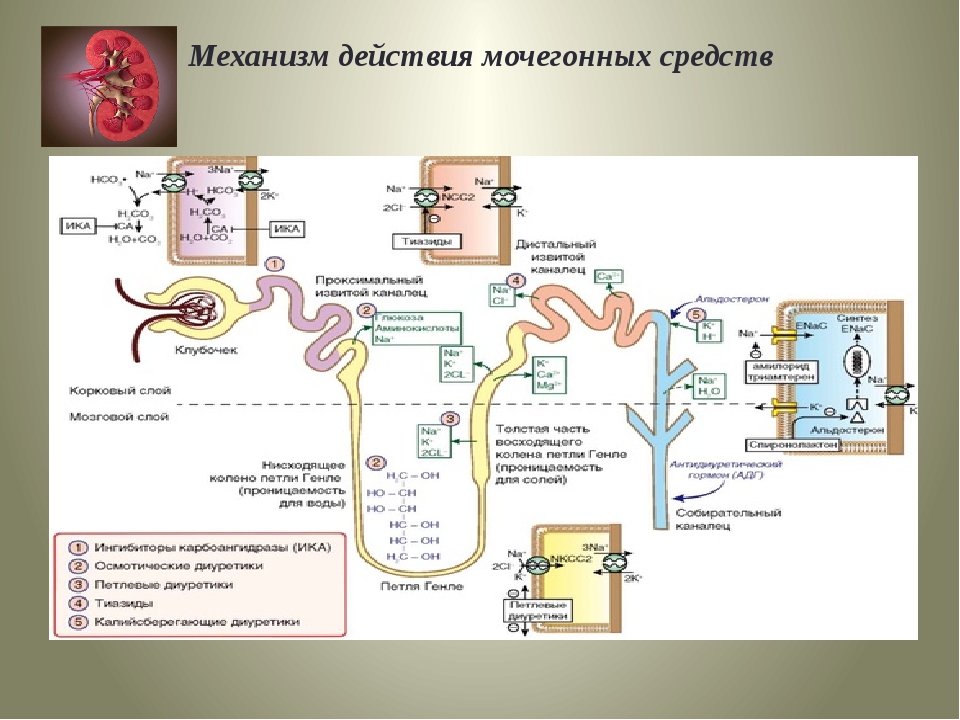 Диуретики подразделяются на петлевые, тиазидные и тиа-зидоподобные, антагонисты минералокортикоидных рецепторов, ингибиторы почечных эпителиальных натриевых каналов (непрямые антагонисты альдостерона (АА), часто называемые калийсберегающими диуретиками), ингибиторы карбоангидразы, осмотические диуретики.
Диуретики подразделяются на петлевые, тиазидные и тиа-зидоподобные, антагонисты минералокортикоидных рецепторов, ингибиторы почечных эпителиальных натриевых каналов (непрямые антагонисты альдостерона (АА), часто называемые калийсберегающими диуретиками), ингибиторы карбоангидразы, осмотические диуретики.
Основные группы мочегонных средств, их стартовые и максимальные суточные дозы представлены в таблице.
В лечении АГ каждая группа мочегонных средств занимает определенное место. У пациентов с мягкой или умеренной АГ и отсутствием значимых метаболических нарушений эффективными являются тиазидные диуретики. Мочегонное действие у тиазидов менее выраженное, чем у петлевых диуретиков, при этом на фоне их приема даже в качестве монотерапии нередко удается добиться целевых уровней АД. Важно помнить, что при длительном их применении в высоких дозах проявляются такие побочные эффекты, как повышение уровня мочевой кислоты, гипергликемия, гиперхолестеринемия и гипертриглицеридемия.
Антагонисты альдостерона представляют собой отдельную группу среди всех мочегонных средств, так как оказывают выраженное влияние на нейрогуморальное звено патогенеза заболеваний. Спиронолактон ингибирует активность альдостерона, одного из ключевых звеньев РААС, действие которого заключается в увеличении реабсорбции натрия в проксимальных почечных канальцах, что приводит к задержке жидкости, увеличению объема циркулирующей крови (ОЦК) и повышению АД. Это свойство позволяет успешно применять АА у пациентов с ХСН, портальной гипертензией, АГ [8].
Значимым эффектом, ограничивающим применение АА, является гиперкалиемия. В связи с этим с особой осторожностью АА следует назначать больным с высоким риском электролитных нарушений (с сахарным диабетом, хронической диареей, пожилого возраста и т.п.), и в первую очередь больным с заболеваниями почек. В процессе
Основные диуретические препараты в лечении АГ
Тип диуретика Действующее вещество Доза, мг
стартовая макси- мальная
Тиазидные Хлорталидон 12,5-15,0 100,0-120,0
и тиазидо-подобные Гидрохлоро- тиазид 12,5 50,0-75,0
Индапамид 1,25 5,0
Индапамид SR 1,5 5,0
Петлевые Фуросемид 20,0-40,0 200,0-500,0
Буметанид 0,5-1,0 5,0-10,0
Этакриновая кислота 50,0 100,0-200,0
Торасемид 2,5-5,0 100,0-200,0
Торасемид SR 5,0 40,0
Калий- сберегающие Спиронолактон 25,0 400,0
Эплеренон 50,0 100,0
Ингибиторы карбоангидразы Диакарб 125,0-250,0 500,0
Обозначения: SR (sustained release) — замедленного высвобождения.
лечения необходимо регулярно мониторировать электролитный состав плазмы крови, чтобы избежать тяжелых осложнений.
Петлевые диуретики доказали свою важную роль в терапии пациентов с ХСН. Благодаря своему мощному диуретическому эффекту они позволяют быстро и эффективно удалить из организма больного лишнюю жидкость, а значит, уменьшить симптомы недостаточности кровообращения. Ранее считалось, что краткость и выраженность мочегонного эффекта петлевых диуретиков препятствуют их применению для ежедневной гипотензивной терапии. Большие опасения вызывал риск развития серьезных электролитных расстройств. Эти препараты использовались по большей части при неотложных состояниях, возникающих на фоне резкого повышения АД (гипертонические кризы, в основном осложненные отеком легких и левожелудочковой недостаточностью, отеком мозга). При внутривенном введении петлевые диуретики оказывают быстрое вазодила-тирующее действие, в результате чего преднагрузка снижается еще до наступления диуретического эффекта, что с успехом используется в лечении отека легких [9].
Однако было установлено, что для определенных категорий пациентов петлевые диуретики не менее эффективны, а иногда и более предпочтительны, чем тиазидные. Это было подтверждено в исследовании, посвященном применению мочегонных средств (фуросемид и гидрохлоротиа-зид) у пациентов с хронической болезнью почек (ХБП) [10]. Степень снижения АД на фоне приема обоих препаратов была одинакова, при этом различий в натрийурезе не наблюдалось.
ґ
У таких больных развитие сердечно-сосудистых заболеваний происходит значительно быстрее, а выбор гипотензивных средств ограничен снижением почечной функции в связи с серьезными электролитными нарушениями, анемией и высоким уровнем азотистых шлаков. При этом имеются данные, что в качестве второй линии гипотензивной терапии (после ИАПФ/БРА) у больных с ХБП петлевые диуретики по эффективности не уступают антагонистам кальция [11]. К сожалению, на конечных стадиях ХБП, когда начинают развиваться нарушения кальциево-фосфорного обмена, применять петлевые диуретики следует с особой осторожностью. Есть данные, что они могут ускорить развитие вторичного гиперпаратиреоза и гиперкальциемии за счет влияния на кальцийурез [12].
К сожалению, на конечных стадиях ХБП, когда начинают развиваться нарушения кальциево-фосфорного обмена, применять петлевые диуретики следует с особой осторожностью. Есть данные, что они могут ускорить развитие вторичного гиперпаратиреоза и гиперкальциемии за счет влияния на кальцийурез [12].
Важным параметром при выборе антигипертензивного препарата является его способность замедлять прогрессирование поражения органов-мишеней. В первую очередь это касается гипертрофии миокарда левого желудочка (ЛЖ), так как она вызывает развитие диастолической дисфункции и впоследствии ХСН. Было выявлено, что назначение фуросемида пациентам с АГ и ХБП вызывает снижение индекса массы миокарда ЛЖ независимо от степени снижения АД [13]. Предположительно, этот эффект объясняется улучшением объемных показателей внутрисердечной гемодинамики и снижением преднагрузки на миокард.
Развитие вторичной подагры на фоне приема диуретиков (как петлевых, так и тиазидных) — одна из серьезных проблем, с которыми приходится сталкиваться врачу при их назначении [14]. Молекулярный механизм диуретик-индуцированной гиперурикемии изучен плохо. Известно, что фуросемид и буметанид нарушают транспорт мочевой кислоты в почечных канальцах с помощью анионных переносчиков hURAT1 (human urate transporter 1 — человеческий транспортер уратного аниона 1), однако насколько это связано с развитием гиперурикемии, до конца не ясно [15]. В развитии вторичной подагры важную роль также может играть генетическая предрасположенность [16]. Возможно, в будущем перед назначением диуретиков для отбора лиц со склонностью к нарушению обмена мочевой кислоты будет проводиться предварительное генотипирование пациентов. Нарушения обмена мочевой кислоты наблюдаются не у всех больных, принимающих мочегонные препараты, а наиболее эффективным способом преодоления этого побочного эффекта служит контроль уровня мочевой кислоты: как с помощью диетотерапии, так и путем назначения урикозурических препаратов. Было установлено, что адекватный контроль урикемии предотвращает развитие подагры [14].
В последние годы среди практических врачей набирает популярность новый представитель группы петлевых диуретиков — торасемид, разработанный в 1980-х годах в качестве альтернативы фуросемиду. Наряду с мощным диуретическим действием он обладает благоприятным
метаболическим профилем, что позволяет использовать его и при лечении АГ Эффективность торасемида в качестве гипотензивного препарата изучалась, в частности, в многоцентровом открытом исследовании, включавшем 5102 больных АГ, в котором сравнивали влияние торасемида в виде монотерапии и в комбинациях с другими гипотензивными препаратами на пульсовое АД — независимый фактор риска смерти при сердечно-сосудистых заболеваниях [17]. Стартовая доза торасемида у пациентов с впервые диагностированной АГ (46,1%) составляла 5 мг/сут с последующим повышением дозы при необходимости до 10 мг/сут через 6 и 12 нед лечения. После 6 мес на фоне приема торасемида в обеих группах (как в случае монотерапии, так и при использовании комбинации) пульсовое АД достоверно снижалось [18].
Кроме того, в открытом неконтролируемом исследовании, включавшем 3074 больных с неосложненной АГ, на фоне приема торасемида целевой уровень АД был достигнут у 42,4% больных [19]. Снижение систолического АД <140 мм рт. ст. и диастолического АД <90 мм рт. ст. наблюдалось у 44,3 и 84,7% больных соответственно. Переносимость торасемида была хорошей: только у 1,04% больных были отмечены такие побочные эффекты, как головная боль, головокружение или тошнота. В конце исследования не наблюдалось значимых изменений метаболических показателей или уровня электролитов в крови по сравнению с исходными.
Вопреки распространенному мнению, побочные реакции при приеме петлевых диуретиков наблюдаются не часто. Торасемид в меньшей, чем другие петлевые диуретики, степени вызывает электролитные и метаболические нарушения. В исследовании, посвященном частоте развития нежелательных эффектов у пациентов с АГ, только у 3 из 18 больных были зарегистрированы жалобы на головокружение и нарушение зрения в ответ на прием торасеми-да, при этом препарат был отменен только в одном случае [20]. Предполагаемые генетические различия в клиренсе торасемида заставляют чаще ожидать развития неблагоприятных реакций у женщин [21]. Вследствие того, что риск развития побочных эффектов носит дозозависимый характер, петлевые диуретики, в частности торасемид, при АГ желательно применять в небольших дозах в рамках комбинированной гипотензивной терапии [22]. При мягкой АГ монотерапия малыми дозами торасемида может хорошо переноситься и эффективно снижать АД, при этом существуют данные, что гипотензивный эффект препарата в большей степени проявляется при назначении его в вечерние часы [23].
Несмотря на выраженное гипотензивное действие петлевых диуретиков, подтверждений их положительного влияния на отдаленный прогноз у больных АГ пока не получено [24]. Однако ситуация вполне может измениться, как это произошло с использованием торасемида при ХСН: в мас-
50
1*2014
штабном исследовании TORIC (TOrasemide In Congestive Heart Failure) было подтверждено его положительное влияние на отдаленный прогноз у больных с ХСН [25]. В группе торасемида наблюдалось достоверное уменьшение общей и сердечно-сосудистой смертности (р < 0,05). Не исключено, что схожие результаты в перспективе могут быть получены и для пациентов с АГ. Помимо диуретического эффекта как такового торасемид обладает рядом дополнительных свойств, в том числе антиальдостероновым и вазоди-латирующим действием, а также способностью влиять на процессы ремоделирования миокарда, что в совокупности способно изменить прогноз пациентов с АГ [26-28].
В последние годы гипертрофия миокарда и, как результат, замещение мышечных волокон соединительной тканью рассматриваются как основная предпосылка к развитию сердечных аритмий. Полагают, что фиброзу подвергаются не только сократительные волокна, но также участки проводящих путей и пейсмекерные области. Это создает все условия для формирования очагов эктопической активности, развития блокад проведения и замыкания кругов re-entry [29]. Таким образом, борьба с миокардиальным фиброзом может быть расценена как одна из целей лечения больных АГ, поскольку способна изменить их прогноз через защиту от жизнеугрожающих нарушений ритма и проводимости.
Были получены данные, что на фоне лечения торасе-мидом происходит достоверное уменьшение конечного диастолического объема ЛЖ [30]. Это позволило предположить, что помимо закономерного уменьшения ОЦК торасемид способен предотвращать процесс ремоделирования миокарда благодаря его способности уменьшать активацию проколлаген-1-карбоксипротеиназы, что приводит к замедлению фиброза стенки ЛЖ [31]. В дальнейшем торасемид продемонстрировал способность замедлять миокардиальный фиброз, который рано развивается у пациентов с АГ и ХБП [12].
Наиболее перспективным при АГ выглядит применение особой фармакологической формы торасемида — препарата Бритомар. Его важной характеристикой является наличие камедьсодержащей оболочки, которая замедляет высвобождение действующего вещества (торасемид замедленного высвобождения), что уменьшает колебания его концентрации в крови и, следовательно, обеспечивает более стабильный и длительный эффект. Благодаря этому становится возможным избежать резких колебаний объема мочеиспускания и электролитного дисбаланса.
По эффективности гипотензивного действия Бритомар не уступает обычному торасемиду. Выполнено двойное слепое рандомизированное исследование, включавшее 442 пациента с впервые развившейся АГ I-II степени, у которых ранее назначенная монотерапия гипотензивным препаратом была неэффективной или отмечалась плохая переносимость гипотензивных средств [32]. Пациенты были поровну разделены на две группы (торасемид замед-
ленного высвобождения и обычный торасемид) и в течение 12 нед принимали соответствующий диуретик в дозе 5-10 мг/сут. Полученные результаты показали, что средние уровни снижения диастолического и систолического АД в обеих группах достоверно не различались. При этом количество больных, у которых были достигнуты целевые уровни АД, было достоверно большим в группе Бритома-ра (63,9%, 117 из 183 больных), чем в группе обычного торасемида (51,3%, 101 из 197 больных), т.е. основная цель лечения достигалась на 25% чаще. Это было подтверждено также при суточном мониторировании АД в случайной выборке из 100 пациентов [32].
Таким образом, мочегонные средства были и остаются одним из важнейших классов гипотензивных препаратов. Петлевые диуретики эффективно используют как в рутинной терапии АГ, так и в особых случаях: для купирования гипертонического криза, при рефрактерной АГ, а также в рамках лечения коморбидных заболеваний. Новые представители этой группы характеризуются меньшим влиянием на баланс электролитов, а значит, лучше переносятся пациентами. Кроме того, они обладают рядом дополнительных эффектов, замедляя прогрессирование поражения органов-мишеней и предотвращая развитие серьезных осложнений.
Список литературы
1. Chobanian A.V., Bakris G.L., Black H.R. et al.; Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure. National Heart, Lung, and Blood Institute; National High Blood Pressure Education Program Coordinating Committee. Seventh report of the Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure // Hypertension. 2003. V. 42. № 6. P 1206-1252.
2. Jaques H.; National Institute for Health and Clinical Excellence (NICE). NICE guideline on hypertension // Eur. Heart J. 2013. V. 34. № 6. P 406-408.
3. Whitworth J.A.; World Health Organization, International Society of Hypertension Writing Group. 2003 World Health Organization (WHO)/International Society of Hypertension (ISH) statement on management of hypertension // J. Hypertens. 2003. V. 21. № 11. P 1983-1992.
4. Диагностика и лечение артериальной гипертензии. Рекомендации Российского медицинского общества по артериальной гипертонии и Всероссийского научного общества кардиологов // Кардиоваск. тер. и профилакт. 2008. № 7(6). Прилож. 2.
5. Mancia G., Fagard R., Narkiewicz K. et al. 2013 ESH/ESC Practice Guidelines for the Management of Arterial Hypertension // Blood Press. 2014. V. 23. № 1. P 3-16.
6. Bobrie G., Frank M., Azizi M. et al. Sequential nephron blockade versus sequential renin-angiotensin system blockade in resistant hypertension: a prospective, randomized, open blinded endpoint study // J. Hypertens. 2012. V. 30. № 8. P 1656-1664.
7. de Las Fuentes L., Sung YJ., Schwander K.L. et al. The role of SNP-loop diuretic interactions in hypertension across ethnic groups in HyperGEN // Front. Genet. 2013. V. 4. P 304.
8. Jeunemaitre X., Chatellier G., Kreft-Jais C. et al. Efficacy and tolerance of spironolactone in essential hypertension // Am. J. Cardiol. 1987. V. 60. № 10. P 820-825.
9. Biddle T.L., Yu PN. Effect of furosemide on hemodynamics and lung water in acute pulmonary edema secondary to myocardial infarction // Am. J. Cardiol. 1979. V. 43. № 1. P 86-90.
10. Dussol B., Moussi-Frances J., Morange S. et al. A pilot study comparing furosemide and hydrochlorothiazide in patients with hypertension and stage 4 or 5 chronic kidney disease // J. Clin. Hypertens. (Greenwich). 2012. V. 14. № 1. P 32-37.
11. Takenaka T., Uchida K., Kojima E. et al. Amlodipine and loop diuretics as the second anti-hypertensive medication for the treatment of hypertension with chronic kidney diseases // Clin. Exp. Hypertens. 2011. V. 33. № 4. P 210-215.
12. Isakova T., Anderson C.A., Leonard M.B. et al.; Chronic Renal Insufficiency Cohort (CRIC) Study Group. Diuretics, calciuria and secondary hyperparathyroidism in the Chronic Renal Insufficiency Cohort // Nephrol. Dial. Transplant. 2011. V. 26. № 4. P 1258-1265.
13. Zamboli P, De Nicola L., Minutolo R. et al. Effect of furosemide on left ventricular mass in non-dialysis chronic kidney disease patients: a randomized controlled trial // Nephrol. Dial. Transplant. 2011. V. 26. № 5. P 1575-1583.
14. McAdams DeMarco M.A., Maynard J.W., Baer A.N. et al. Diuretic use, increased serum urate levels, and risk of incident gout in a population-based study of adults with hypertension: the Atherosclerosis Risk in Communities cohort study // Arthritis Rheum. 2012. V. 64. № 1. P 121-129.
15. Enomoto A., Kimura H., Chairoungdua A. et al. Molecular identification of a renal urate anion exchanger that regulates blood urate levels // Nature. 2002. V. 417. P 447-452.
16. McAdams DeMarco M.A., Maynard J.W., Baer A.N. et al. A urate gene-by-diuretic interaction and gout risk in participants with hypertension: results from the ARIC study // Ann. Rheum. Dis. 2013. V. 72. № 5. P 701-706.
17. Temelkova-Kurktschiev T.S., Kurktschiev D.P, Vladimirova-Kitova L.G. et al. Pulse pressure is a strong predictor of cardiovascular risk: data of the risk factors in impaired glucose tolerance for atherosclerosis and diabetes and the Sofia Metabolic Syndrome studies // Folia Med. (Plovdiv). 2009. V. 51. № 1. P 34-41.
18. Coca A.; the PULPRES. Effect of torasemide in monotherapy or associated to other antihypertensive drugs on pulse pressure in essential hypertension // Am. J. Hypertens. 2002. V. 15. № S3. P 113A-114A.
19. Coca A.; ANTORCHA Study Investigator. Long-term blood pressure control and metabolic disorders induced by torasemide in hypertension // Am. J. Hypertens. 2001. V. 14. № S1. P 116A.
20. Khurshid F., Aqil M., Alam M.S. et al. Monitoring of adverse drug reactions associated with antihypertensive medicines at a university teaching hospital in New Delhi // Daru. 2012. V. 20. № 1. P 34.
21. Werner U., Werner D., Heinbuchner S. et al. Gender is an important determinant of the disposition of the loop diuretic torasemide // J. Clin. Pharmacol. 2010. V. 50. № 2. P 160-168.
22. Hua C.X., Hua L., Li N. et al. Efficacy of monotherapy with 15 antihypertensive agents in treating essential hypertension assessed by 24-hour ambulatory blood pressure monitoring // Zhongguo Yi Xue Ke Xue Yuan Xue Bao. 2007. V. 29. № 6. P 792-796.
23. Hermida R.C., Ayala D.E., Mojon A. et al. Comparison of the effects on ambulatory blood pressure of awakening versus bedtime administration of torasemide in essential hypertension // Chronobiol. Int. 2008. V. 25. № 6. P 950-970.
24. Musini V.M., Rezapour P, Wright J.M. et al. Blood pressure lowering efficacy of loop diuretics for primary hypertension // Cochrane Database Syst. Rev. 2012. № 8. CD003825.
25. Cosin J., Diez J. Torasemide in chronic heart failure: results of the TORIC study // Eur. J. Heart Fail. 2002. V. 4. № 4. P 507-513.
26. Uchida T., Yamanaga K., Nishikawa M. et al. Anti-aldosteronergic effect of torasemide // Eur. J. Pharmacol. 1991. V. 205. № 2. P 145-150.
27. Yamato M., Sasaki T., Honda K. et al. Effects of torasemide on left ventricular function and neurohumoral factors in patients with chronic heart failure // Circ. J. 2003. V. 67. № 5. P 384-390.
28. Uchida T., Yamanaga K., Kido H. et al. Diuretic and vasodilating actions of torasemide // Cardiology. 1994. V. 84. Suppl. 2. P 14-17.
29. Karagueuzian H.S. Targeting cardiac fibrosis: a new frontier in antiarrhythmic therapy? // Am. J. Cardiovasc. Dis. 2011. V. 1. № 2. P 101-109.
30. Kasama S., Toyama T., Hatori T. et al. Effects of torasemide on cardiac sympathetic nerve activity and left ventricular remodelling in patients with congestive heart failure // Heart. 2006. V. 92. № 10. P 1434-1440.
31. Lopez B., Gonzalez A., Beaumont J. et al. Identification of a potential cardiac antifibrotic mechanism of torasemide in patients with chronic heart failure // J. Am. Coll. Cardiol. 2007. V. 50. № 9. P. 859-867.
32. Lyseng-Williamson K.A. Torasemide prolonged release // Drugs. 2009. V. 69. №10. P. 1363-1372. л
Новые книги издательства «Атмосфера»
Терминология клинических исследований: Словарь терминов и сокращений. Авторы Мелихов О.Г., Рудаков А.Г.
В словаре приведены основные международные термины (около 1000 единиц) и сокращения (600 единиц), встречающиеся в материалах клинических исследований лекарственных средств, дан их перевод и, где необходимо, пояснения.
Описание проведенных клинических исследований и их результаты являются существенной частью документации, которая передается в Министерство здравоохранения Российской Федерации в составе регистрационного досье — заявки на регистрацию лекарственного средства. Настоящее издание ставит своей целью способствовать правильному переводу и надлежащему толкованию наиболее распространенных терминов и определений. 136 с.
Для переводчиков документации клинических исследований, специалистов в области клинических исследований, врачей-исследователей, специалистов в области регистрации лекарственных средств, всех врачей, интересующихся клиническими исследованиями.
Эту и другие книги издательства вы можете купить на сайте http://atm-press.ru
или по телефону: (495) 730-63-51
Медицинские мифы. Чай и кофе обезвоживают наш организм?
Мы часто слышим, что чай и кофе вызывают обезвоживание нашего организма. Звучит немного угрожающе, но есть ли этому реальные доказательства?
Автор фото, thinkstock
Подпись к фото,Заставляет ли выпитый кофе бегать в туалет чаще?
Каждый день по всему миру люди выпивают 1,6 миллиарда чашек кофе и примерно вдвое больше — чая. Кому-то просто нравится вкус этих напитков, но для многих главное, пожалуй, в том, что кофеин добавляет бодрости.
Однако когда гуру здорового образа жизни призывают нас выпивать по шесть или восемь стаканов воды в день (довольно спорная рекомендация), они обычно подчеркивают, что в дневной норме жидкости не учитываются чай и кофе, потому что те якобы обезвоживают организм. Так ли это?
Трое мужчин, две зимы и кофеин
Хотя в чае и кофе содержится много различных веществ, в том числе витаминов, предметом большинства исследований является кофеин. Сказав «большинства», надо сразу оговориться: научных работ по этой интересующей нас теме крайне мало.
Одно из наиболее широко цитируемых исследований проведено почти 100 лет назад, в 1928 году, причем на выборке всего из трех человек. Трое мужчин были объектами изучения на протяжении двух зим. Иногда они должны были выпивать по четыре чашки кофе в день, иногда пили в основном чай, а иногда воздерживались от обоих напитков или получали воду с добавкой чистого кофеина. Все это время регулярно отслеживалось количество выделяемой ими мочи.
Авторы исследования пришли к выводу, что если мужчины два месяца воздерживались от чая и кофе, а затем начинали пить воду с кофеином, количество мочи возрастало на 50%. Но когда они возвращались к регулярному потреблению кофе, диуретический (мочегонный) эффект сходил на нет.
Известно, что очень большие дозы кофеина увеличивают приток крови к почкам и подавляют усвоение натрия. Отсюда и мочегонный эффект — излишний натрий надо выводить из организма. Но точный механизм того, как это работает, до сих пор является предметом дискуссий.
Правда, там, где речь идет о более умеренных дозах кофеина, мочегонный эффект выражен совсем не так явно. Согласно обзору десяти исследований, выполненному Лоуренсом Армстронгом из Университета Коннектикута (США), кофеин в лучшем случае — мягкое мочегонное средство. В 12 из 15 случаев количество мочи исследуемых не зависело от того, содержала выпитая ими вода кофеин или нет.
С таким же успехом можно пить кипяченую воду?
Так почему же многие думают, что если пить чай или кофе, придется чаще ходить в туалет?
Автор фото, thinkstock
Подпись к фото,Ученым надо бы определиться: кофе давать испытуемым или растворенный кофеин?
Как продемонстрировано в обзоре Армстронга, большинство исследователей дают людям водный раствор чистого кофеина, а вовсе не чай или кофе, которые мы обычно пьем дома. Может быть, сочетание веществ, которые содержат эти напитки, как-то меняет дело?
В том редком исследовании, где испытуемые в течение 12 часов не пили ничего, кроме чая, не было выявлено никакой разницы в уровнях насыщения организма водой между ними и людьми, которые выпивали такое же количество обычной кипяченой воды.
Что же до кофе, то в одном исследовании действительно обнаружили увеличение количества мочи на 41% и повышение выделения натрия и калия. Но его участники воздерживались от кофеина до начала исследования, так что с людьми, привыкшими к кофе, ситуация может быть иной.
Еще одно исследование не обнаружило никакой разницы в гидратации между потребителями чая или кофе, так что и здесь однозначного вывода мы сделать не можем.
И самое свежее исследование…
В новой работе Софи Киллер из университета Бирмингема (Великобритания), опубликованной в начале этого года, не только измеряли объем выделяемой мочи, но и проверяли, как отражается на анализах крови испытуемых функционирование их почек, а также подсчитывали общее количество воды в организме.
В ходе эксперимента мужчины пили четыре чашки кофе в день, что гораздо больше, чем выпивает средний потребитель кофе. Не было получено никаких данных, подтверждающих, что испытуемые обезвожены — по сравнению с теми, кто пил одну лишь воду.
Хотя это исследование финансировалось Институтом научной информации о кофе, членами которого являются кофейные компании, оно было опубликовано в рецензируемом научном журнале, и авторы подтверждают, что Институт никак не влиял на сбор и анализ данных или на написание исследования.
Таким образом, если мы и замечаем потребность сходить в туалет после чашки кофе, не стоит сравнивать это с ситуацией, когда мы не пьем вовсе. Потому что если вместо чашки чая или кофе выпить стакан воды, то, вероятно, эффект будет таким же.
Об авторе: Клаудия Хаммонд пишет статьи, ведет телепередачи и читает лекции по вопросам психологии.
Диуретики — Mayo Clinic
Диуретики
Диуретики, также называемые водными таблетками, являются обычным средством лечения высокого кровяного давления. Узнайте, как они работают и когда они могут вам понадобиться.
Персонал клиники МэйоМочегонные средства, иногда называемые водными таблетками, помогают избавить организм от соли (натрия) и воды. Большинство из них помогают почкам выделять больше натрия в мочу. Натрий забирает воду из крови, уменьшая количество жидкости, протекающей по венам и артериям.Это снижает артериальное давление.
Примеры диуретиков
Есть три типа диуретиков:
- Тиазид
- Петля
- Калийсберегающий
Каждый тип влияет на разные части почек. Некоторые таблетки сочетают в себе более одного типа мочегонных средств или мочегонное средство с другим лекарством от артериального давления.
Выбор мочегонного средства зависит от вашего здоровья и состояния, которое вы лечите.
Примеры пероральных тиазидных диуретиков включают:
- Хлоротиазид (диурил)
- Хлорталидон
- Гидрохлоротиазид (микрозид)
- Индапамид
- Метолазон
Примеры петлевых диуретиков:
- Буметанид (Bumex)
- Этакриновая кислота (Эдекрин)
- Фуросемид (Лазикс)
- Торсемид (Демадекс)
Примеры калийсберегающих диуретиков:
- амилорид
- Эплеренон (Инспра)
- Спиронолактон (Альдактон, Кароспир)
- Триамтерен (Дирениум)
При применении диуретиков
Тиазидные диуретики рекомендуются в качестве одного из первых препаратов для лечения высокого кровяного давления.
Если диуретиков недостаточно для снижения артериального давления, ваш врач может добавить в ваш план лечения другие лекарства от артериального давления.
Диуретики также используются для профилактики, лечения или улучшения симптомов у людей, у которых:
- Сердечная недостаточность
- Печеночная недостаточность
- Набухание (отек) тканей
- Определенные заболевания почек, например, камни в почках
Побочные эффекты
Диуретики в целом безопасны.Побочные эффекты включают учащенное мочеиспускание и потерю натрия.
Диуретики также могут влиять на уровень калия в крови. Если вы принимаете тиазидный диуретик, уровень калия может упасть слишком низко (гипокалиемия), что может вызвать опасные для жизни проблемы с сердцебиением. Если вы принимаете калийсберегающие диуретики, у вас может быть слишком много калия в крови.
Другие возможные побочные эффекты диуретиков включают:
- Головокружение
- Головные боли
- Обезвоживание
- Мышечные судороги
- Заболевания суставов (подагра)
- Импотенция
- Виды лекарств от кровяного давления. Американская Ассоциация Сердца. https://www.heart.org/en/health-topics/high-blood-pressure/changes-you-can-make-to-manage-high-blood-pressure/types-of-blood-pressure-medications. Доступ 25 июня 2019 г.
- Mann JFE. Выбор медикаментозной терапии при первичной (эссенциальной) гипертонии. https://www.uptodate.com/contents/search. Доступ 25 июня 2019 г.
- Cifu AS, et al. Профилактика, обнаружение, оценка и лечение высокого кровяного давления у взрослых.JAMA. 2017; 18: 2132.
- Brater DC, et al. Механизм действия диуретиков. https://www.uptodate.com/contents/search. Доступ 25 июня 2019 г.
- Запись о препарате: Диуретики. Национальные институты здоровья. https://livertox.nlm.nih.gov/Diuretics.htm. Доступ 25 июня 2019 г.
- Reboussin DM, et al. Систематический обзор рекомендаций ACC / AHA / AAPA / ABC / ACPM / AGS / APhA / ASH / ASPC / NMA / PCNA 2017 года по профилактике, выявлению, оценке и лечению высокого кровяного давления у взрослых: отчет Американского колледжа кардиологии / Целевой группы Американской кардиологической ассоциации по клиническим практическим рекомендациям.Тираж. 2018; 138: e595.
- Aronson JK. Диуретики. В: Побочные эффекты лекарств Мейлера. 16-е изд. Амстердам, Нидерланды: Эльзевир; 2016 г. https://www.clinicalkey.com. Проверено 26 июня 2019 г.
- Велтон П.К. и др. Руководство ACC / AHA / AAPA / ABC / ACPM / AGS / APhA / ASH / ASPC / NMA / PCNA по профилактике, обнаружению, оценке и лечению высокого кровяного давления у взрослых, 2017 г .: отчет Американского колледжа кардиологов / American Целевая группа кардиологической ассоциации по клиническим рекомендациям.Гипертония. 2018; 71: e13.
.
Типы, применение, побочные эффекты и многое другое
Обзор
Мочегонные средства, также называемые водными таблетками, — это лекарства, предназначенные для увеличения количества воды и соли, выводимых из организма в виде мочи. Есть три типа диуретиков, отпускаемых по рецепту. Их часто прописывают для лечения высокого кровяного давления, но они также используются при других состояниях.
Самым частым заболеванием, которое лечат диуретиками, является высокое кровяное давление. Лекарства уменьшают количество жидкости в ваших кровеносных сосудах, и это помогает снизить кровяное давление.
Другие состояния также лечат диуретиками. Например, застойная сердечная недостаточность мешает вашему сердцу эффективно перекачивать кровь по всему телу. Это приводит к скоплению жидкости в организме, что называется отеком. Диуретики могут помочь уменьшить накопление жидкости.
Три типа мочегонных препаратов называются тиазидными, петлевыми и калийсберегающими диуретиками.Все они заставляют ваше тело выделять больше жидкости в виде мочи.
Тиазидные диуретики
Тиазиды — это наиболее часто назначаемые диуретики. Их чаще всего используют для лечения высокого кровяного давления. Эти препараты не только уменьшают жидкость, но и вызывают расслабление кровеносных сосудов.
Тиазиды иногда принимают вместе с другими лекарствами, используемыми для снижения артериального давления. Примеры тиазидов включают:
- хлорталидон
- гидрохлоротиазид (микрозид)
- метолазон
- индапамид
Петлевые диуретики
Петлевые диуретики часто используются для лечения сердечной недостаточности.Примеры этих препаратов:
- торсемид (Demadex)
- фуросемид (Lasix)
- буметанид
Калийсберегающие диуретики
Калийсберегающие диуретики снижают уровень жидкости в организме, не вызывая потери калия, что важно питательное вещество.
Другие типы мочегонных средств вызывают потерю калия, что может привести к таким проблемам со здоровьем, как аритмия. Калийсберегающие диуретики могут быть назначены людям с риском низкого уровня калия, например тем, кто принимает другие лекарства, снижающие уровень калия.
Калийсберегающие диуретики не снижают артериальное давление так, как другие типы диуретиков. Поэтому ваш врач может назначить калийсберегающий диуретик вместе с другим лекарством, которое также снижает артериальное давление.
Примеры калийсберегающих диуретиков:
- амилорид
- триамтерен (Dyrenium)
- спиронолактон (альдактон)
- эплеренон (Inspra)
При приеме в соответствии с предписаниями диуретики обычно хорошо переносятся.Однако они все же могут вызывать некоторые побочные эффекты.
Более частые побочные эффекты
Наиболее частые побочные эффекты диуретиков включают:
Серьезные побочные эффекты
В редких случаях диуретики могут вызывать серьезные побочные эффекты. К ним могут относиться:
Что вы можете сделать
Если у вас есть побочные эффекты, которые беспокоят вас при приеме диуретиков, поговорите со своим врачом. Они могут прописать другое лекарство или комбинацию лекарств, чтобы уменьшить ваши побочные эффекты.
Независимо от того, есть ли у вас побочные эффекты, не прекращайте прием мочегонного средства, не посоветовавшись предварительно с врачом.
Диуретики в целом безопасны, но есть определенные риски, если у вас есть другие заболевания или вы принимаете определенные лекарства.
Проблемы, вызывающие беспокойство
Прежде чем принимать прописанное мочегонное средство, обязательно сообщите своему врачу, если у вас есть какие-либо из следующих состояний или проблем:
Взаимодействие с лекарствами
Когда вы начинаете прием нового лекарства, обязательно сообщите своему врачу о любых других лекарствах, добавках или травах, которые вы принимаете.Некоторые лекарства, которые могут взаимодействовать с мочегонными средствами, включают:
- циклоспорин (Рестазис)
- антидепрессанты, такие как флуоксетин (Прозак) и венлафаксин (Эффексор XR)
- литий
- дигоксин (Дигокс)
- другие препараты от высокого кровяного давления
Некоторые травы и растения считаются «естественными мочегонными средствами», в том числе:
- боярышник
- зеленый и черный чай
- петрушка
Эти вещества не предназначены для использования вместо мочегонных средств, отпускаемых по рецепту.Если у вас есть вопросы о диуретиках и других вариантах лечения, поговорите со своим врачом.
Диуретики, отпускаемые по рецепту, могут быть полезны при лечении серьезных состояний, таких как сердечная недостаточность, до менее тяжелых состояний, таких как умеренно высокое кровяное давление.
Если ваш врач прописывает мочегонное средство, не стесняйтесь задавать ему любые вопросы, которые могут у вас возникнуть. Вы можете обсудить следующие вопросы:
- Как я узнаю, что мочегонное средство работает так, как должно действовать?
- Принимаю ли я какие-либо лекарства, которые могут взаимодействовать с мочегонным средством?
- Следует ли мне соблюдать диету с низким содержанием соли во время приема мочегонных средств?
- Следует ли мне проверять артериальное давление и функцию почек при приеме этого препарата?
- Следует ли мне принимать добавки с калием или избегать продуктов, содержащих калий?
Q:
Могут ли диуретики помочь в похудании?
A:
Сомнительные веб-сайты могут утверждать, что диуретики — хорошее средство для похудания.По правде говоря, мочегонные средства только заставляют вас терять водный вес, и эта потеря веса не продлится долго. Что еще более важно, использование диуретиков может привести к обезвоживанию и побочным эффектам.
Никогда не принимайте диуретики по рецепту без рекомендации врача. Также рекомендуется поговорить с врачом, прежде чем принимать безрецептурные диуретики. Ваш врач может помочь вам решить, является ли какой-либо из этих продуктов безопасным для вас.
Ответы отражают мнение наших медицинских экспертов.Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.CV Фармакология | Диуретики
Общая фармакология
Почечная обработка натрия и воды
Чтобы понять действие диуретиков, сначала необходимо рассмотреть, как почки фильтруют жидкость и формируют мочу. Следующее обсуждение и сопровождающая иллюстрация дают простой обзор того, как почки обрабатывают воду и электролиты.Для более подробного объяснения, особенно касающегося движения ионов и жидкости по клеткам почечных канальцев, читателю следует обратиться к учебнику по физиологии.
По мере того, как кровь течет через почки, она попадает в капилляры клубочков, расположенные внутри коры головного мозга (внешняя зона почки). Эти капилляры клубочков очень проницаемы для воды и электролитов. Гидростатическое давление клубочковых капилляров направляет (фильтрует) воду и электролиты в пространство Боумена и в проксимальный извитый канальец (ПКТ).Около 20% плазмы, которая попадает в капилляры клубочков, фильтруется (так называемая фракция фильтрации). ПКТ, который находится в коре головного мозга, является местом транспорта натрия, воды и бикарбонатов из фильтрата (мочи) через стенку канальцев в интерстиций коры. Около 65-70% отфильтрованного натрия удаляется из мочи, обнаруживаемой в пределах ПКТ (это называется реабсорбцией натрия). Этот натрий реабсорбируется изосмотически, что означает, что каждая реабсорбируемая молекула натрия сопровождается молекулой воды.По мере того, как каналец погружается в мозговой слой или среднюю зону почек, каналец становится более узким и образует петлю (Петля Генле), которая снова входит в кору в виде толстой восходящей конечности (TAL), которая возвращается обратно к клубочку. Поскольку интерстиция мозгового вещества очень гиперосмотична, а петля Генле проницаема для воды, вода реабсорбируется из петли Генле в интерстиций мозгового вещества. Эта потеря воды концентрирует мочу внутри петли Генле.
TAL, непроницаемый для воды, имеет систему котранспорта, реабсорбирующую натрий, калий и хлорид в соотношении 1: 1: 2.Приблизительно 25% натриевой нагрузки исходного фильтрата реабсорбируется в TAL. Из TAL моча течет в дистальный извитый канальец (DCT), который является еще одним местом транспорта натрия (~ 5% через котранспортер хлорида натрия) в кортикальный интерстиций (DCT также непроницаем для воды). Наконец, каналец снова погружается в мозговой слой в качестве собирающего протока, а затем в почечную лоханку, где он соединяется с другими собирающими протоками, чтобы выйти из почки в виде мочеточника. Дистальный сегмент DCT и верхний собирательный канал имеют транспортер, который реабсорбирует натрий (около 1-2% отфильтрованной нагрузки) в обмен на ионы калия и водорода, которые выводятся с мочой.Об этом транспортере важно отметить два момента. Во-первых, его активность зависит от концентрации натрия в канальцах, так что при высоком уровне натрия больше натрия реабсорбируется, а больше ионов калия и водорода выводится. Во-вторых, этот переносчик регулируется альдостероном, минералокортикоидным гормоном, секретируемым корой надпочечников. Повышенный уровень альдостерона стимулирует реабсорбцию натрия, что также увеличивает потерю ионов калия и водорода с мочой. Наконец, вода реабсорбируется в собранном протоке через специальные поры, деятельность которых регулируется антидиуретическим гормоном, который выделяется задней долей гипофиза.АДГ увеличивает проницаемость собирательного канала для воды, что приводит к усилению реабсорбции воды, более концентрированной мочи и уменьшению оттока мочи (антидиурез). Почти весь первоначально отфильтрованный натрий реабсорбируется почками, так что в конечной моче остается менее 1% первоначально отфильтрованного натрия.
Механизмы действия диуретических препаратов
Мочегонные препараты увеличивают диурез почками (т. Е. Способствуют диурезу). Это достигается путем изменения того, как почки обрабатывают натрий.Если почки выделяют больше натрия, выведение воды также увеличится. Большинство диуретиков вызывают диурез, ингибируя реабсорбцию натрия в различных сегментах почечной канальцевой системы. Иногда назначают комбинацию двух диуретиков, потому что это может быть значительно более эффективным, чем любое соединение по отдельности (синергический эффект). Причина этого в том, что один сегмент нефрона может компенсировать измененную реабсорбцию натрия в другом сегменте нефрона; следовательно, блокирование нескольких участков нефронов значительно повышает эффективность.
Петлевые диуретики подавляют котранспортер натрия-калия-хлорида в толстой восходящей конечности (см. Рисунок выше). Этот транспортер обычно реабсорбирует около 25% нагрузки натрия; следовательно, ингибирование этого насоса может привести к значительному увеличению концентрации натрия в дистальных канальцах, снижению гипертонуса окружающей интерстиции и меньшей реабсорбции воды в собирательном канале. Это измененное обращение с натрием и водой приводит как к диурезу (увеличению потери воды), так и к натрийурезу (увеличению потери натрия).Воздействуя на толстую восходящую конечность, которая обрабатывает значительную часть реабсорбции натрия, петлевые диуретики являются очень мощными диуретиками. Эти препараты также вызывают синтез простагландинов в почках, что способствует их почечной активности, включая увеличение почечного кровотока и перераспределение почечного коркового кровотока.
Тиазидные диуретики , которые являются наиболее часто используемыми диуретиками, подавляют переносчик хлорида натрия в дистальных канальцах. Поскольку этот переносчик обычно реабсорбирует только около 5% отфильтрованного натрия, эти диуретики менее эффективны, чем петлевые диуретики в обеспечении диуреза и натрийуреза.Тем не менее, они достаточно сильны, чтобы удовлетворить многие терапевтические потребности, требующие применения мочегонных средств. Их механизм зависит от производства простагландинов почками.
Поскольку петлевые и тиазидные диуретики увеличивают доставку натрия к дистальному сегменту дистального канальца, это увеличивает потерю калия (потенциально вызывая гипокалиемию ), потому что повышение концентрации натрия в дистальных канальцах стимулирует чувствительный к альдостерону натриевый насос для увеличения реабсорбции натрия в обмен на ионы калия и водорода, которые выводятся с мочой.Повышенная потеря ионов водорода может привести к метаболическому алкалозу . Часть потерь калия и иона водорода петлевыми и тиазидными диуретиками является результатом активации ренин-ангиотензин-альдостероновой системы, которая происходит из-за снижения объема крови и артериального давления. Повышенный уровень альдостерона стимулирует реабсорбцию натрия и увеличивает выведение ионов калия и водорода с мочой.
Существует третий класс мочегонных средств, именуемый калийсберегающими диуретиками .В отличие от петлевых и тиазидных диуретиков, некоторые из этих препаратов не действуют напрямую на транспорт натрия. Некоторые препараты этого класса противодействуют действию альдостерона ( антагонистов рецепторов альдостерона ) на дистальный сегмент дистального канальца. Это приводит к тому, что больше натрия (и воды) проходит в собирательный канал и выводится с мочой. Их называют K + -сохраняющие диуретики, потому что они не вызывают гипокалиемии, как петлевые и тиазидные диуретики. Причина этого заключается в том, что за счет ингибирования чувствительной к альдостерону реабсорбции натрия этот переносчик обменивает меньшее количество ионов калия и водорода на натрий, и, следовательно, меньше калия и водорода теряется с мочой.Другие калийсберегающие диуретики напрямую ингибируют натриевые каналы, связанные с альдостерон-чувствительным натриевым насосом, и поэтому оказывают такое же влияние на калий и водородный ион, как и антагонисты альдостерона. Их механизм зависит от производства простагландинов почками. Поскольку этот класс диуретиков относительно слабо влияет на общий баланс натрия, они часто используются в сочетании с тиазидными или петлевыми диуретиками, чтобы предотвратить гипокалиемию.
Ингибиторы карбоангидразы подавляют транспорт бикарбоната из проксимальных извитых канальцев в интерстиций, что приводит к меньшей реабсорбции натрия в этом месте и, следовательно, к большей потере натрия, бикарбоната и воды с мочой.Это самые слабые из мочегонных средств, которые редко используются при сердечно-сосудистых заболеваниях. Их основное применение — лечение глаукомы.
Сердечно-сосудистые эффекты диуретиков
Воздействуя на баланс натрия и воды, диуретики уменьшают объем крови и венозное давление. Это снижает наполнение сердца (преднагрузку) и, по механизму Франка-Старлинга, уменьшает ударный объем желудочков и сердечный выброс, что приводит к падению артериального давления. Снижение венозного давления снижает гидростатическое давление капилляров, что снижает фильтрацию капиллярной жидкости и способствует реабсорбции капиллярной жидкости, тем самым уменьшая отек, если он присутствует.Есть некоторые свидетельства того, что петлевые диуретики вызывают расширение вен, что может способствовать снижению венозного давления. Длительное употребление диуретиков приводит к снижению системного сосудистого сопротивления (неизвестные механизмы), что помогает поддерживать снижение артериального давления.
Терапевтическое использование
Гипертония
Большинство пациентов с артериальной гипертензией, из которых 90-95% имеют гипертензию неизвестного происхождения (первичная или эссенциальная гипертензия), эффективно лечатся диуретиками.Антигипертензивная терапия диуретиками особенно эффективна в сочетании с пониженным потреблением натрия с пищей. Эффективность этих препаратов обусловлена их способностью уменьшать объем крови, сердечный выброс и, при длительной терапии, системное сосудистое сопротивление. Тиазидные диуретики, особенно хлорталидон, считаются «терапией первой линии» при гипертонии 1 стадии. Калийсберегающие, альдостеронблокирующие диуретики (например, спиронолактон или эплеренон) используются при вторичной гипертонии, вызванной первичным гиперальдостеронизмом, а иногда в качестве дополнения к лечению тиазидами при первичной артериальной гипертензии для предотвращения гипокалиемии.
Сердечная недостаточность
Сердечная недостаточность приводит к активации ренин-ангиотензин-альдостероновой системы, что вызывает повышенную задержку натрия и воды почками. Это, в свою очередь, увеличивает объем крови и способствует повышенному венозному давлению, связанному с сердечной недостаточностью, что может привести к отеку легких и системному отеку. Основное применение диуретиков при сердечной недостаточности — уменьшение легочной и / или системной заложенности и отека, а также связанных с ними клинических симптомов (например, одышки — одышки).Длительное лечение диуретиками может также уменьшить постнагрузку на сердце, способствуя системной вазодилатации, что может привести к улучшению выброса желудочков.
При лечении сердечной недостаточности диуретиками необходимо соблюдать осторожность, чтобы не выгружать слишком большой объем, поскольку это может снизить сердечный выброс. Например, если давление заклинивания легочных капилляров составляет 25 мм рт. Ст. (Точка A на рисунке) и имеется застой в легких, диуретик может безопасно снизить это повышенное давление до определенного уровня (например,, 14 мм рт. Ст .; точка B на рисунке), что снизит легочное давление без ущерба для ударного объема желудочка. Причина этого в том, что сердечная недостаточность, вызванная систолической дисфункцией, связана с пониженной, сглаженной кривой Франка-Старлинга. Однако, если объем будет уменьшен слишком сильно, ударный объем упадет, потому что сердце теперь будет работать на восходящей ветви отношений Франка-Старлинга. Если сердечная недостаточность вызвана диастолической дисфункцией, диуретики следует применять очень осторожно, чтобы не нарушить наполнение желудочков.При диастолической дисфункции наполнение желудочков требует повышенного давления наполнения из-за пониженной податливости желудочков.
Большинству пациентов с сердечной недостаточностью назначают петлевые диуретики, потому что они более эффективно выводят натрий и воду, чем тиазидные диуретики. При сердечной недостаточности легкой степени можно использовать тиазидные диуретики. Калийсберегающие и альдостеронблокирующие диуретики (например, спиронолактон) все чаще используются при сердечной недостаточности.
Отек легких и системный
Капиллярное гидростатическое давление и, следовательно, капиллярная фильтрация жидкости сильно зависит от венозного давления (щелкните здесь, чтобы получить более подробную информацию).Следовательно, диуретики, уменьшая объем крови и венозное давление, понижают гидростатическое давление капилляров, что снижает чистую фильтрацию капиллярной жидкости и отек тканей. Поскольку левожелудочковая недостаточность может вызвать опасный для жизни отек легких, большинство пациентов с сердечной недостаточностью лечат петлевым диуретиком для предотвращения или уменьшения отека легких. Диуретики также можно использовать для лечения отека ног, вызванного правосторонней сердечной недостаточностью или венозной недостаточностью конечностей.
Специальные препараты
Конкретные препараты, входящие в пять классов диуретиков, перечислены в следующей таблице.См. Www.rxlist.com для получения более подробной информации об отдельных диуретиках.
| Класс | Специальные лекарственные препараты | Комментарии |
| Тиазид | хлоротиазид | |
| хлорталидон | с длительным периодом полураспада; тиазидоподобное действие, а не структура | |
| гидрохлоротиазид | прототип препарата; | |
| гидрофлуметиазид | ||
| индапамид | тиазидоподобное действие, а не структура | |
| метилотиазид | ||
| метолазон | тиазидоподобное действие, а не структура | |
| политиазид | ||
| Петля | буметанид | |
| этакриновая кислота | ||
| фуросемид | ||
| торсемид | ||
| K + — запасной | амилорид | Дистальный канальец Na + ингибитор канала |
| эплеренон | антагонист рецептора альдостерона; меньше побочных эффектов, чем у спиронолактона | |
| спиронолактон | антагонист рецептора альдостерона; побочный эффект: гинекомастия | |
| триамтерен | Дистальный канальец Na + ингибитор канала | |
| Ингибиторы СА | ацетазоламид | прототип препарата; не используется при лечении гипертонии или сердечной недостаточности |
| дихлорфенамид | не используется при лечении гипертонии или сердечной недостаточности | |
| метазоламид | не используется при лечении гипертонии или сердечной недостаточности |
Побочные эффекты и противопоказания
Наиболее важной и частой проблемой при применении тиазидных и петлевых диуретиков является гипокалиемия.Иногда требуется лечение добавками калия или калийсберегающими диуретиками. Потенциально серьезным побочным эффектом калийсберегающих диуретиков является гиперкалиемия. Другие побочные эффекты и лекарственные взаимодействия перечислены ниже:
| Класс | Неблагоприятные побочные эффекты | Лекарственные взаимодействия |
| Тиазид |
|
|
| Петля |
|
|
| K + — запасной |
|
|
| Ингибиторы карбоангидразы |
|
Пересмотрено 17.11.2017
7 натуральных мочегонных средств для еды и питья
Мы включаем продукты, которые, на наш взгляд, будут полезны нашим читателям.Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Диуретики используются для избавления организма от лишней жидкости или соли. Люди с высоким кровяным давлением, сердечной недостаточностью, опухшими тканями и заболеваниями почек часто используют диуретики для лечения этих состояний.
Избыток жидкости в организме затрудняет правильную работу сердца и может затруднить дыхание.
Диуретики, отпускаемые по рецепту, обычно называют водяными таблетками, и их первое действие — учащение мочеиспускания.
Диуретики нельзя использовать для похудания.
Краткие сведения о диуретиках
Вот несколько ключевых моментов о диуретиках. Более подробно в основной статье.
- Диуретики могут влиять на уровень определенных минералов в организме.
- Мочегонные средства могут быть лекарствами, но некоторые продукты и напитки действуют как естественные диуретики.
- Врачи могут назначить мочегонные препараты.
- Есть также много продуктов и напитков, которые действуют как мочегонные средства.
Многие люди используют мочегонные препараты, назначенные врачом.Однако некоторые продукты и напитки также считаются естественными мочегонными средствами.
Типы мочегонных препаратов включают:
- тиазидные диуретики
- петлевые диуретики
- калийсберегающие диуретики
Тиазиды снижают кровяное давление одновременно с удалением лишней жидкости, поскольку они расслабляют кровеносные сосуды. Они могут помочь при хронической сердечной недостаточности. Хлоротиазид является примером.
Петлевые диуретики , например фуросемид, используются у пациентов с отеком легких, высоким кровяным давлением, проблемами с почками и сердечной недостаточностью.
Калийсберегающие диуретики не снижают артериальное давление, но также предотвращают потерю калия. Амилорид является примером. Они считаются слабыми диуретиками и могут использоваться с тиазидами или петлевыми диуретиками. Их нельзя использовать с добавками калия.
Некоторые продукты, напитки и специи могут действовать как естественные мочегонные средства.
Nigella sativa Поделиться на Pinterest Nigella sativa, также известная как черное семя, является одним из наиболее эффективных природных мочегонных средств.Nigella sativa , черный тмин, черное семя или черный тмин, является естественным мочегонным средством, которое может быть столь же эффективным, как и популярное мочегонное средство, отпускаемое по рецепту.
Nigella sativa увеличивает диурез и, в свою очередь, снижает уровень натрия и калия.
Семя имеют сильный перечный вкус и используются в индийской и ближневосточной кухне.
Nigella sativa изучается как возможное средство от высокого кровяного давления. Высокие дозы Nigella sativa могут вызвать повреждение печени.
Hibiscus
Растение Hibiscus sabdariffa действует как естественное мочегонное средство, а также предотвращает выведение из организма калия.
Hibiscus sabdariffa также известен как розель или красный щавель. Его часто используют как лекарственную добавку или заваривают. Чай из гибискуса делают, замачивая высушенные лепестки цветка гибискуса в горячей воде.
Алкоголь
Алкоголь — хорошо известное мочегонное средство, которое увеличивает диурез.Однако алкоголь имеет множество неблагоприятных последствий для здоровья, и его всегда следует употреблять в умеренных количествах.
Одуванчик
Обычный полевой цветок, встречающийся во многих частях Северного полушария.
Имбирь
И одуванчик, и имбирь широко используются в напитках и чаях, которые, как утверждается, обладают детоксицирующими свойствами из-за их мочегонных свойств. Однако ни одно серьезное человеческое исследование не подтвердило их действие.
Петрушка
Исследование показало, что экстракт семян петрушки, даваемый крысам, значительно увеличивал объем их мочи.Петрушка уже много лет используется в качестве домашнего мочегонного средства.
Петрушка — популярная трава в кулинарии. Используется в свежем или сушеном виде, он хорошо сочетается с итальянской кухней, курицей или рыбой.
Кофеин
Кофеин может иметь легкий кратковременный мочегонный эффект. Кофеин содержится в кофе, чае, газированных и энергетических напитках. Люди, которые регулярно пьют напитки с кофеином, могут развить толерантность к кофеину и не заметят никакой разницы.
Теофиллин, соединение, содержащееся в чае, усиливает мочегонное действие кофеина.
Отек, вызванный избытком жидкости в тканях тела. Легкий отек часто проходит сам по себе, но в некоторых случаях необходимо лечить диуретиками.
Поделиться на Pinterest Легкие отеки обычно проходят самостоятельно, но в некоторых случаях требуется лечение диуретиками.Задержка жидкости может быть вызвана множеством различных заболеваний и некоторыми лекарствами. Любой, кто думает об использовании диуретиков для избавления от лишней жидкости, должен сначала обсудить возможные причины задержки жидкости с врачом.
Диуретики могут быть полезны людям с заболеванием почек, почки которых не могут фильтровать калий. Это может вызвать скопление, которое приведет к серьезным проблемам со здоровьем.
Диуретики также могут изменять уровень других важных минералов, таких как магний, в организме.
При приеме диуретиков необходимо часто проверять уровень натрия, калия и магния. Функцию почек и артериальное давление также необходимо регулярно проверять.
Побочные эффекты диуретиков, отпускаемых по рецепту, могут включать:
Людям следует использовать диуретики только в том случае, если у них есть заболевание, вызывающее задержку воды в их организме, и им следует принимать только лекарства, прописанные врачом.
Использование мочегонных препаратов может привести к таким осложнениям, как:
- проблемы с почками и печенью
- ухудшение симптомов подагры
- риск интоксикации плода или новорожденного и преждевременных родов при применении во время беременности
Использование натуральных продуктов, таких как имбирь или петрушка как пряность или чай в пище считаются безопасными. Однако добавки не регулируются и могут содержать или не содержать то, что они утверждают.
Важно проконсультироваться с врачом, прежде чем увеличивать потребление естественного мочегонного средства, особенно если прописанное мочегонное средство или другое лекарство уже используется.
Длительное употребление диуретиков может вызвать дефицит минералов. Поэтому при приеме диуретиков следует тщательно контролировать уровень минеральных веществ.
Некоторые диуретики могут приводить к снижению уровня калия в крови. Симптомы низкого уровня калия включают:
- усталость
- слабость
- запор
- мышечные спазмы
- проблемы с сердечным ритмом
Диуретики не помогают при похудении. Любой, кто хочет похудеть, должен соблюдать здоровую сбалансированную диету и регулярно заниматься спортом.Любой потерянный вес вернется по мере регидратации организма.
Натуральные диуретики могут быть неэффективными для снижения высокого кровяного давления или решения других проблем, для решения которых могут использоваться диуретики. Для этого могут потребоваться другие лекарства.
Врач может выписать:
- Ингибиторы ангиотензинпревращающего фермента (АПФ)
- Блокаторы рецепторов ангиотензина II
- бета-блокаторы
- Блокаторы кальциевых каналов
Перед использованием любого типа диуретика сначала поговорите со специалистом в области здравоохранения.
Натуральные диуретики, перечисленные в этой статье, можно купить в Интернете.
Мочегонные средства (водные таблетки): типы, побочные эффекты, риски
Эти препараты, известные как «водные таблетки», помогают почкам избавляться от лишней воды и соли из организма через мочу. Поскольку у вас меньше жидкости в ваших кровеносных сосудах, как в садовом шланге, который не включен полностью, давление внутри будет ниже. Это также облегчает работу вашего сердца.
Обычно это препараты первого типа, которые ваш врач попытается контролировать для вашего кровяного давления.
Названия лекарств
Вы часто начинаете с тиазидного диуретика:
Ваш врач может прописать и другие диуретики:
Различные диуретики можно принимать вместе, и вы можете принимать их вместе с другими лекарствами, иногда в одной таблетке.
Пока вы принимаете диуретики
Сообщите своему врачу, какие лекарства (рецептурные и безрецептурные), пищевые добавки и лечебные травы вы используете. Также расскажите им о других имеющихся у вас медицинских проблемах.
Они могут захотеть регулярно проверять ваше кровяное давление, а также проверять вашу кровь и мочу на уровень определенных минералов и проверять, насколько хорошо работают ваши почки.Они, вероятно, посоветуют вам соблюдать диету с низким содержанием натрия и ограничить количество потребляемой соли.
Продолжение
Поскольку некоторые диуретики также выводят калий из вашего тела, вам может потребоваться больше еды, такой как бананы, сладкий картофель, шпинат и чечевица, или принимать добавки калия. С другой стороны, если вы принимаете «сберегающий калий» диуретик, такой как амилорид (Мидамар), спиронолактон (Альдактон) или триамтерен (Дирениум), они могут захотеть, чтобы вы избегали продуктов, богатых калием, заменителей соли, молоко с низким содержанием натрия и другие источники калия.
Если вам нужна только одна доза в день, вы можете принимать мочегонное средство утром, чтобы вы могли спать всю ночь, а не вставать, чтобы пойти в туалет.
Избегайте алкоголя и лекарств, которые помогут вам уснуть. Они могут усугубить побочные эффекты.
Побочные эффекты
Вода, которая выходит из вашего тела, должна куда-то уходить, поэтому вы можете ожидать, что в течение нескольких часов после приема дозы вы будете мочиться все чаще и чаще.
Продолжение
Вы также рискуете получить обезвоживание, и просто пить больше жидкости может быть недостаточно.Позвоните своему врачу, если вы очень хотите пить или у вас очень сухость во рту, ваша моча темно-желтого цвета, вы мало мочитесь или у вас запор, или у вас сильная головная боль.
Продолжение
Вы можете почувствовать головокружение или головокружение, особенно когда вы встаете, если ваше кровяное давление упало слишком низко или вы обезвоживаете.
Ваш химический состав крови может испортиться. В вашем организме может быть слишком мало или слишком много натрия или калия. Это может вызвать усталость или слабость, мышечные судороги или головную боль.Это редко, но ваше сердце может учащаться (более 100 ударов в минуту) или вы можете начать рвать из-за опасно низкого уровня калия.
Диуретики могут затруднить вам контроль уровня сахара в крови, что может привести к диабету, если у вас его еще нет. У вас может быть больше шансов заболеть подагрой.
Прием комбинированных таблеток или нескольких лекарств может усилить эти побочные эффекты. Чтобы снизить эти шансы, спросите своего врача, когда в течение дня вам следует принимать каждое лекарство.
Кто не должен их принимать?
Некоторые диуретики представляют собой сульфамидные препараты, поэтому они могут вызвать реакцию, если у вас аллергия.
Продолжение
У пожилых людей больше побочных эффектов, таких как обмороки и головокружение от обезвоживания. Вам нужно будет тесно сотрудничать со своим врачом.
Мочегонные средства не рекомендуются беременным и кормящим женщинам. Мы не знаем, как эти препараты влияют на будущего ребенка. Многие из них попадают в грудное молоко, что может привести к обезвоживанию ребенка.
Дети могут принимать их безопасно, но им нужны меньшие дозы. Побочные эффекты похожи на взрослых. Но калийсберегающие диуретики могут вызывать низкий уровень кальция, что может повредить развитию костей.
Диуретики — AMBOSS
Резюме
Диуретики — это группа лекарств, которые увеличивают выработку мочи. Диуретики классифицируются в зависимости от почечных структур, на которые они действуют, и изменений объема и состава мочи, к которым они приводят, а также электролитного баланса.Некоторые из этих эффектов полезны при лечении таких заболеваний, как гиперкальциемия, гипокальциемия и гиперальдостеронизм. Наиболее часто применяемыми диуретиками с выраженным диуретическим эффектом являются тиазиды, петлевые диуретики и калийсберегающие диуретики. Осмотические диуретики и ингибиторы карбоангидразы используются в острых условиях для снижения внутричерепного и / или внутриглазного давления (например, отека мозга, острой глаукомы). Наиболее серьезные побочные эффекты большинства диуретиков включают уменьшение объема и чрезмерные изменения уровня электролитов в сыворотке (особенно натрия и калия), что увеличивает риск сердечных аритмий.
Обзор диуретиков
Обзор эффектов диуретиков
Механизмы изменения кислотно-щелочного баланса крови
Алкалоз
- Агенты: петлевые диуретики и тиазиды.
- Механизмы
- Диурез → сокращение объема (т.е. потеря объема) →; ↑ RAAS → ↑ ATII → ↑ Na + / H + обменник в ПКТ → ↑ HCO 3 — реабсорбция (контракционный алкалоз)
- K + экскреция → гипокалиемия, приводящая к следующим эффектам:
- Индукция экскреции H + (вместо экскреции K + ) в обмен на реабсорбцию Na + в собирательном канале → ↑ HCO 3 — реабсорбция → алкалоз с парадоксальной ацидурией
- Индукция H + / K + -АТФаз во всех клетках; для противодействия снижению сывороточного оттока K + → K + из клеток в обмен на H + → ↓ сывороточный H + → метаболический алкалоз
Ацидоз
Ссылки: [2] [3] [4] [5] [6]
Тиазидные диуретики
Агенты
- Гидрохлоротиазид (HCTZ)
- Хлорталидон
- Хлоротиазид
- Метолазон
Механизм действия
Побочные эффекты
Чтобы избежать гипокалиемии, тиазидные диуретики можно комбинировать с калийсберегающими диуретиками (например.g., антагонисты рецепторов альдостерона).
Чтобы вспомнить о побочных эффектах тиазидных диуретиков, подумайте о «гиперGLUC»: гипергликемия, гиперлипидемия, гиперурикемия и гиперкальциемия.
Показания
Противопоказания
Тиазиды следует применять с осторожностью у пациентов с преддиабетом и сахарным диабетом, поскольку они могут вызвать гипергликемию и изменения концентрации глюкозы.
Взаимодействия
Ссылки: [2] [6] [11] [12] [13] [14] [15] [16]
Петлевые диуретики
Агенты
- Сульфаниламиды: фуросемид, торсемид, буметанид
- Другое: этакриновая кислота
Механизм действия
- Блокировка котранспортера Na + -K + -2Cl — в толстой восходящей петле Генле
- Уменьшение градиента концентрации между (обычно гипертоническим) мозговым веществом почек и корой головного мозга → концентрация мочи больше невозможна → повышена диурез
- Снижение реабсорбции Ca 2+ и Mg 2+
- Повышенное высвобождение PGE (может подавляться НПВП)
- Расширение почечных афферентных артериол → диурез
- Общее венодилатация (быстрое венозное объединение) → ↓ преднагрузка сердца
- Механизм алкалоза см. В разделе «Механизм изменения pH крови» в «Обзор диуретиков».
Напомним, что петлевые диуретики вызывают повышенное выведение кальция, подумайте: петли теряют кальций!
Побочные эффекты
Чтобы вспомнить побочные эффекты петлевых диуретиков, подумайте о «GO PANDA»: подагра, ототоксичность, низкий уровень калия, аллергия, нефрит, обезвоживание, алкалоз.
Чтобы помнить, что петлевые диуретики ототоксичны, представьте себе вертикальную петлю американских горок и оглушительные крики людей, проходящих через нее.
Гипокалиемия и / или гипомагниемия могут привести к опасным для жизни аритмиям!
Показания
Из-за повышенного риска гипокалиемии и гиповолемии во время форсированного диуреза необходим строгий контроль.
Противопоказания
Ссылки: [2] [17] [18] [19] [20] [21] [22] [23] [24] ] [25] [26]
Калийсберегающие диуретики
Агенты
Чтобы помнить, что спиронолактон, триамтерен, эплеренон и амилорид являются экономичными по K + , подумайте о STEAK!
Механизм действия
Хотя молекулярные пути различаются, оба типа калийсберегающих диуретиков имеют очень похожие клинические эффекты.
Спиронолактон и эплеренон являются антагонистами рецепторов альдостерона.
Побочные эффекты
- Общие побочные эффекты
- Специфические для спиронолактона побочные эффекты: эндокринные нарушения
Показания
Противопоказания
Общие
Специфические
Ссылки: [6] [14] [28] [29] 7 [30] 7 [30] [31]
Осмотические диуретики
Агенты
Механизм действия
Побочные эффекты
- Обезвоживание
- Начальное объемное напряжение сердца
- Метаболический и электролитный дисбаланс
Показания
Противопоказания
90 [Ссылки]: ]Ингибиторы карбоангидразы
Агенты
Механизм действия
Побочные эффекты
Показания
Противопоказания
АЦетазоламид вызывает ацидоз!
Каталожные номера: [6] [35]
Медикаментозная терапия сердечных заболеваний | Сидарс-Синай
Антикоагулянты фактически не разжижают кровь.Эти препараты предотвращают образование тромбов в крови, которые могут блокировать артерии, вены или клапаны сердца. Обычными антикоагулянтами являются аспирин, варфарин и гепарин.
Антикоагулянты помогают снизить риск сердечного приступа, инсульта и закупорки вен и артерий, например, вызванных флебитом. Хотя эти типы лекарств могут предотвратить образование сгустка, они не влияют на уже существующий сгусток.
Разжижающие кровь препараты назначают людям, перенесшим замену сердечного клапана или страдающим фибрилляцией предсердий или застойной сердечной недостаточностью.Их можно давать человеку, который подвержен риску сердечного приступа, чтобы предотвратить образование тромбов в артериях сердца, или людям, которые подвержены риску образования сгустка в камерах сердца.
Некоторые типы лекарств (включая некоторые безрецептурные болеутоляющие, такие как аспирин) могут сочетаться с антикоагулянтами, чтобы вызвать еще больший эффект против свертывания крови. Если назначаются антикоагулянты, врач должен знать о любых других лекарствах, витаминах, минералах или растительных добавках, которые принимает пациент, особенно:
- Антациды
- Антиаритмические
- Антибиотики
- Противосудорожные препараты
- Антидепрессанты
- Антигистаминные препараты
- Аспирин, ацетаминофен (Тайленол®, Экседрин®), ибупрофен (Мотрин®, Адвил®) или напроксен (Алеве®)
- Добавки кальция или витамина К
- Кортикостероиды, такие как преднизон или препараты, подобные кортизону
- Лекарства для лечения сверхактивной щитовидной железы
- Снотворное
- Некоторые противогрибковые препараты
Курение и употребление алкоголя также могут усилить действие разжижающих кровь препаратов.Имейте в виду, что витамин К (который содержится в рыбе, печени, шпинате, капусте, цветной и брюссельской капусте) может снизить эффективность разжижающих кровь препаратов. Пациенты, которые едят эти продукты, должны быть осторожны, чтобы не есть слишком много.
Состояния, которые подвергают пациента риску кровотечения или синяков, требуют особой осторожности и должны быть обсуждены с врачом. К ним относятся:
- Аневризмы
- Рак
- Диабет
- Обильные менструации
- Гемофилия или другие кровотечения
- Болезнь почек или печени
- Спорт
- Язва желудка или другие проблемы
- Инсульт или транзиторная ишемическая атака
- Хирургия (в том числе стоматологическая)


