Лечение повреждения связок голеностопного сустава
Повреждению чаще всего подвергаются наружные связки голеностопного сустава. Это происходит при неловком движении, при ходьбе по неровной поверхности, когда стопа подворачивается внутрь и сгибается в направлении подошвы. В этом случае может повреждаться связка между таранной и малоберцовой костями или связка между пяточной и малоберцовой костями.
Различают три степени повреждения связок голеностопного сустава:
- Первая степень повреждения связок голеностопного сустава, если отрываются или разрываются отдельные волокна связки. Такое повреждение часто и неправильно называют растяжением связки, хотя на самом деле связки растягиваться не могут.
- Вторая степень — это частичный разрыв связки. При этом значительная часть связки разрывается, но это не приводит к потере функции связки.
- Третья степень — это полный разрыв связки или отрыв связки от места ее прикрепления.
При первой степени повреждения связки голеностопного сустава пациент жалуется на несильные боли при ходьбе, прощупывании связки или голеностопного сустава. В области прикрепления связки появляются отек и припухлость. При ходьбе пациент ощущает боли, однако сама функция ходьбы не нарушается. Вторая степень повреждения или частичный разрыв связки характеризуется распространением отека на переднюю и наружную поверхность стопы.
Боли при прощупывании сильные, особенно в месте надрыва связки. Ходьба может быть затруднена из-за болевого ограничения движений в голеностопном суставе, которые еще более усиливаются при движении. При первой и второй степени повреждения связок голеностопного сустава на рентгеновских снимках не обнаруживают отклонений. При третьей степени повреждения связок голеностопного сустава пациента беспокоят сильные боли при попытке наступить на поврежденную ногу. Отек, припухлость и кровоизлияние выражены значительно и распространяются по всей поверхности стопы, захватывая даже подошвенную ее часть.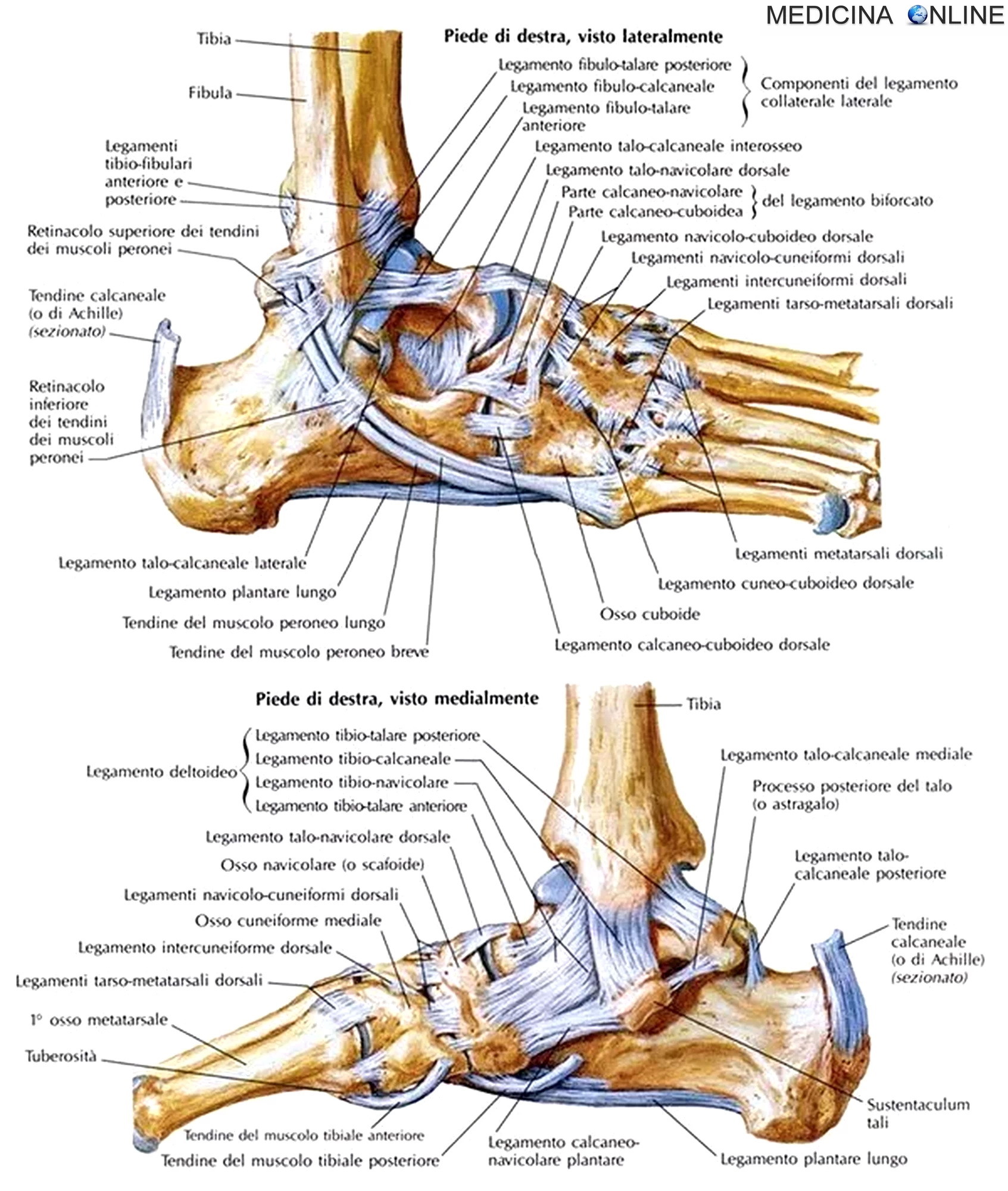
При полном отрыве связки иногда вместе со связкой отрывается и кусочек костной ткани, к которому связки прикрепляется. Этот участок кости виден на рентгеновском снимке. В качестве первой помощи при повреждении связок голеностопного сустава накладывается тугая давящая повязка и поверх нее холод. Это помогает остановить кровотечение в местах разрыва и уменьшить отек и подвижность связки.
Лечение повреждений связок голеностопного сустава.
В первые минуты после травмы наложите лед на поврежденный сустав, затем фиксируйте его эластичным бинтом , но не заматывайте слишком туго, чтобы не нарушить кровообращение . Голеностопный сустав при этом сгибают под углом 90°. На голеностопный сустав повязку накладывают следующим образом: делают тур вокруг нижней части голени, затем косой виток от внутренней лодыжки к подушечке мизинца стопы, виток вокруг стопы на уровне подушечек пальцев, затем косой виток от подушечки большого пальца к наружной лодыжке, опять проводят бинт вокруг голени и снова повторяют витки вокруг стопы сверху предыдущих. Если пострадавший испытывает чувство онемения в забинтованной конечности, повязку следует ослабить. Сверху бинта к травмированному месту полезно снова приложить толченый лед в целлофановом пакете. На следующий день после травмы лед прикладывать не надо, лучше делать теплые ванны и наложить на больной сустав гепариновую мазь (мазь накладывают тонким слоем на участок 3-5 см в диаметре и осторожно втирают в кожу; так можно делать 2-3 раза в день). Для обезболивания можно дать анальгин или кеторол.
При первой степени повреждения рекомендуется ношение давящей повязки на срок до 2 недель. Через два-три дня от момента повреждения назначается физиотерапевтическое лечение (переменное магнитное поле, ванны, аппликации парафина и озокерита, массаж). Выздоровление наступает через две недели.
При третьей степени повреждения связок голеностопного сустава, когда связка полностью оторвана от места ее прикрепления, пациента необходимо госпитализировать в травматологическое отделение стационара.
Лечение в этом случае длится около одного месяца. После повреждения связок пациент должен в течение двух месяцев носить восьми образную марлевую повязку или специальный поддерживающий сустав голеностопник для профилактики повторного разрыва в месте заживления связки.
Травмы голеностопного сустава — все о беге на Get.run
Вы когда-нибудь подворачивали стопу во время бега?
Или лучше спросить, сколько раз вы подворачивали стопу во время бега, а затем несколько минут медленно шли, прихрамывая и молясь, чтобы боль утихла, и вы смогли возобновить тренировку.
Это настоящий кошмар бегуна, особенно если вы бегаете по тропам или другим неровным поверхностям с выпирающими из-под земли корнями деревьев. Один неверный шаг может заставить вас прекратить занятия бегом на несколько недель или заставить вас мучиться от боли, которая не утихает на протяжении нескольких месяцев.
Из этой статьи вы узнаете, какими бывают травмы голеностопного сустава и как их лечить, чтобы как можно быстрее вернуться к бегу. Мы даже расскажем вам, какие упражнения нужно выполнять, если вы не имеете возможности обратиться к физиотерапевту.
Как определить, какая у вас травма голеностопа?
Голеностопный сустав представляет собой невероятно сложную анатомическую структуру; он позволяет стопе двигаться во всех трех плоскостях движения, что позволяет вам ловко бежать по неровной поверхности.
Недостатком универсальности голеностопного сустава является то, что он также уязвим для повреждений, если приземление произошло не так, как вы ожидали. Неловкое приземление или подворачивание стопы может вызвать растяжение, повреждая связки на наружной (или, реже, на внутренней) стороне лодыжки.
Мы можем дать вам рекомендации касательно того, как укрепить голеностопные суставы и связки, чтобы ограничить возможность их повреждения, но, к сожалению, это настолько сложная часть тела, что даже выполнение укрепляющих упражнений не дает гарантии, что вы не получите травму.
Проблем добавляет то, что есть и другие травмы, которые также могут вызывать боль в области лодыжки и ошибочно приниматься за растяжение связок.
Растяжение связок голеностопного сустава
Если вы полагаете, будто боль вызвана тем, что вы подвернули стопу, в первую очередь вам нужно убедиться, что болевые ощущения не вызваны травмой от часто повторяющихся однообразных движений.
Растяжение связок голеностопного сустава всегда происходит в результате внезапного и резкого удара, неудачного приземления или подворачивания стопы. Вы можете услышать или почувствовать «хлопок», за которым следует резкая боль.
Растяжение связок голеностопного сустава также вызывают сильный отек – лодыжка будет выглядеть заметно увеличенной и опухшей вскоре после получения травмы. Также вы будете испытывать пульсирующую или ноющую боль в лодыжке, даже если не переносите на нее вес тела, и вы будете ощущать острую боль, если вы попытаетесь развернуть стопу подошвой внутрь или наружу.
Повреждение сухожилия
Травмы сухожилий, такие как тендинит сухожилия задней большеберцовой мышцы (расположенного на внутренней стороне лодыжки) и тендинит перонеальных сухожилий (расположенных на наружной стороне лодыжки), как правило, вызывают боль во время активности, связанной с весовой нагрузкой на ноги, и обычно не сопровождаются выраженным отеком.
Боль от травмы сухожилий может также распространяться вниз по стопе или вверх по голени (по всей длине сухожилия).
Если вы не уверены, что у вас – растяжение связок или другая травма лодыжки, лучше всего обратиться к врачу.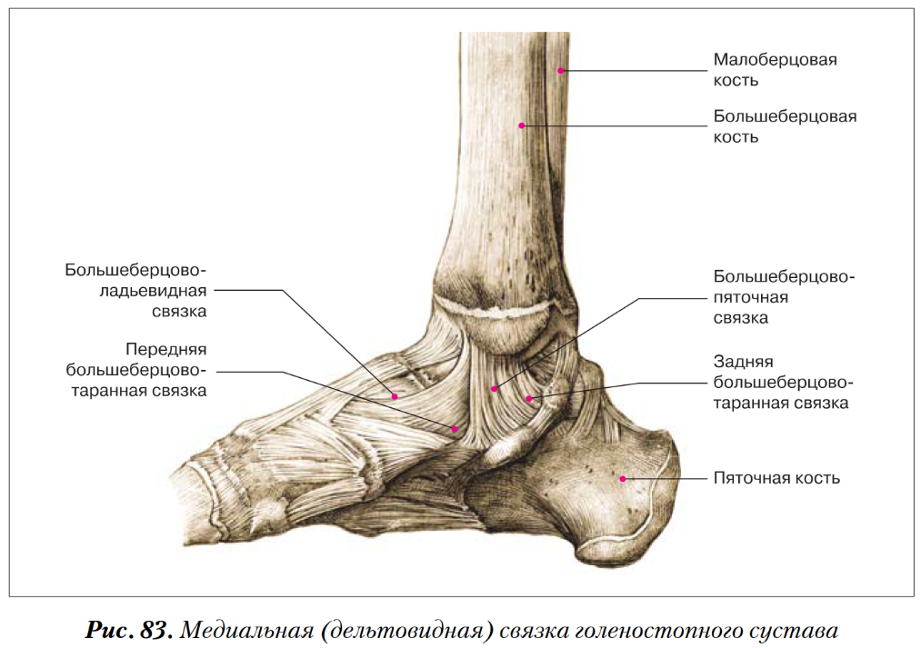 Это также самый правильный курс действий, если вы получили особенно сильное растяжение связок. Врач может определить, произошло ли вы повреждение сухожилия или связок, а в случае сильного растяжения рентген поможет исключить перелом кости.
Это также самый правильный курс действий, если вы получили особенно сильное растяжение связок. Врач может определить, произошло ли вы повреждение сухожилия или связок, а в случае сильного растяжения рентген поможет исключить перелом кости.
Что говорят исследования о травмах голеностопного сустава?
Согласно исследованию Бернарда Марти и других исследователей из Бернского университета в Швейцарии, травмы стопы и голеностопного сустава составляют 28% всех беговых травм. Боль в наружной части лодыжки составляет более половины из них.
Боль во внутренней части лодыжки составляет всего 3,3% от всех беговых травм.
Марти и его коллеги не вдавались в подробности, чтобы выяснить, что именно чаще всего вызывает боль в наружной части лодыжки – травма от часто повторяющихся однообразных движений или растяжение связок голеностопного сустава. Но в 2002 году ученые из Университета Британской Колумбии обнаружили, что растяжение связок в результате подворачивания стопы внутрь (наиболее распространенный тип) составляет около 1% всех повреждений, с которыми обращаются в клинику спортивных травм. Хотя это не позволяет делать выводы о фактическом количестве подобных травм, так как многие люди, страдающие от растяжения связок голеностопного сустава, не удосуживаются обратиться к врачу.
Что происходит, когда бегун подворачивает стопу?
Сложный, обеспечивающий движение стопы в нескольких плоскостях, голеностопный сустав содержит крепкие короткие полосы соединительной ткани, называемые связками.
Когда вы подворачиваете стопу, эти связки растягиваются слишком сильно и получают повреждения. Это вызывает практически немедленный воспалительный отклик, и лодыжка начинает заметно опухать.
Если вы подвернули стопу во время бега, вы можете обнаружить, что какое-то время еще можете продолжать двигаться, прихрамывая, но вскоре начинается воспаление.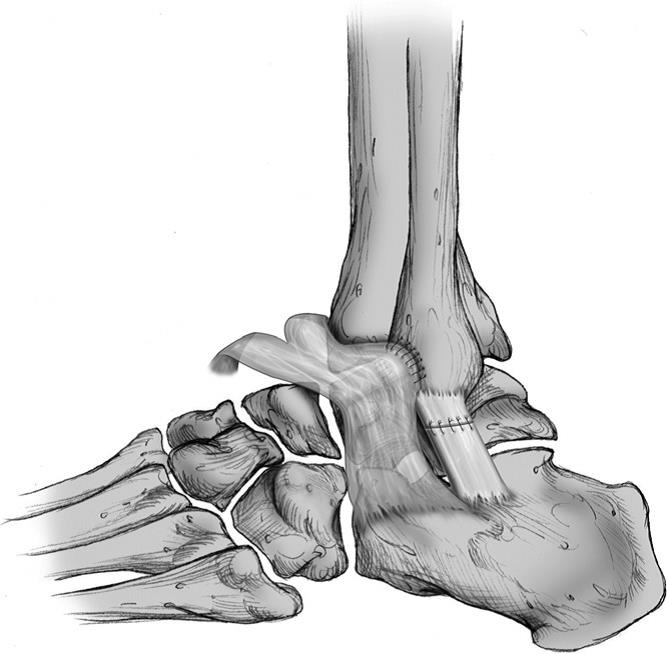
После этого любые дальнейшие попытки продолжать бежать будут чрезвычайно болезненными, а то и вовсе невозможными.
Одним из печальных последствий растяжения связок голеностопа является то, что травма делает вас предрасположенными к повторному растяжению связок в будущем.
Исследование, проведенное исследователями из Австралии в 2001 году, изучавшее игроков в баскетбол, показало, что спортсмены, получавшие растяжение связок голеностопного сустава в прошлом, имеют почти в 5 раз больше шансов на повторное растяжение.
Растяжение связок голеностопа нужно лечить правильно, потому что это может помочь предотвратить повторение данной травмы в будущем. Если у вас часто происходило растяжение связок, у вас можете развиться так называемая хроническая нестабильность голеностопного сустава, состояние, при котором связки постоянно надорваны или удлинены, а хрящевая ткань сустава повреждена.
Хроническая нестабильность голеностопного сустава может серьезно затруднить вашу способность бегать, поэтому избегайте этого состояния любой ценой! Это должно быть вашим главным приоритетом!
Как лечить растяжение связок голеностопного сустава?
Если у вас произошло растяжение связок голеностопа, первое, что нужно сделать, это как можно быстрее уменьшить отек и болевые ощущения.
Лучшим инструментом для этого является холодная ванна.
В исследовании 1982 года, опубликованном Джоном Хокуттом и другими врачами из Центра реабилитации и спортивной медицины Делавэра, сравнивалось прикладывание холода при растяжении связок голеностопа сразу после травмы (менее чем через час) и спустя 36 часов.
Исследователи обнаружили, что пациенты, которые начали прикладывать холод вскоре после травмы, смогли вернуться к занятиям спортом, в среднем, через 13 дней, по сравнению с 30 днями у пациентов, которые начинали проводить данную процедуру лишь спустя 36 часов.

Вам могли встречаться рекомендации прикладывать тепло к поврежденной области, но исследование Хокутта и коллег опровергает такой подход к лечению растяжения связок голеностопного сустава.
Исследователи обнаружили, что прикладывание тепла вместо холода привело к наибольшему среднему времени восстановления – 33 дня!
Другое исследование, проведенное Деброй Котэ и ее коллегами из Университета Северной Каролины, сравнивало применение холодных, горячих и контрастных ванн при отеке после растяжения связок голеностопа.
После использования специально разработанного резервуара для воды, позволяющего отследить изменения в объеме лодыжки, исследователи обнаружили, что теплые и контрастные ванны привели к значительно большему отеку лодыжки, чем холодные ванны.
Исследование 2006 года, опубликованное в «Британском журнале спортивной медицины», предлагает следующую схему применения холода: 10 минут холода, 10 минут перерыв, затем еще 10 минут холода. Это позволяет быстрее снизить болевые ощущения в лодыжке по сравнению с 20 минутами непрерывного прикладывания холода.
Использование ведра с холодной водой также предпочтительнее использования грелки с холодной водой, поскольку гидростатическое давление воды внутри ведра обеспечивает некоторую компрессию, что может помочь уменьшить отек.
Согласно Хокутту и его коллегам, прикладывать холод нужно начинать как можно скорее после получения травмы и повторять процедуру 3 раза в день, по крайней мере, в течение первых 3-х дней после травмы.
Расположение лодыжки на возвышении или тугая повязка?
Исследования также показывают, что расположение поврежденной ноги на возвышении является лучшим методом лечения, чем наложение эластичного бинта.
Исследование, проведенное в 1991 году, показало, что у пациентов, которые размещали лодыжку на возвышении на 30 минут, отечность была менее выражена, чем у тех, кто практиковал наложение эластичного бинта.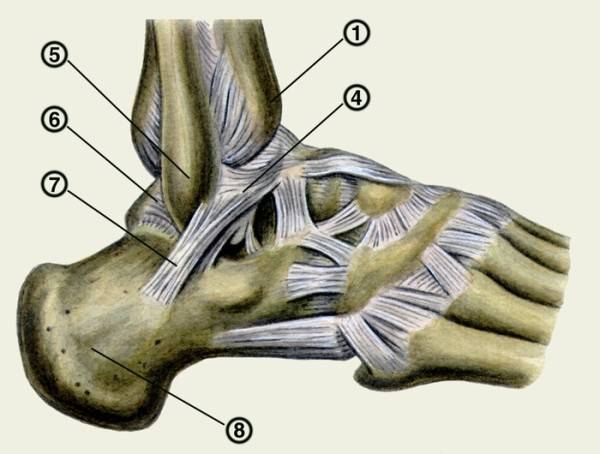 А исследование 2011 года не показало никаких существенных преимуществ наложения эластичного бинта при оценке боли и функционирования сустава спустя 10 и 30 дней после растяжения связок голеностопа.
А исследование 2011 года не показало никаких существенных преимуществ наложения эластичного бинта при оценке боли и функционирования сустава спустя 10 и 30 дней после растяжения связок голеностопа.
Нужно ли обездвиживать голеностопный сустав?
Еще один миф о реабилитации голеностопного сустава – это то, что вы должны обездвижить свою лодыжку, пока она полностью не исцелится.
В своей обзорной статье 2007 года Морган Джонс установил, что начав выполнять реабилитационные упражнения сразу, как только сможете переносить подобную нагрузку, вы сможете быстрее вернуться к занятиям спортом и понизите шансы на рецидив травмы, чем если вы длительное время будете использовать шину, фиксатор или костыли.
Какие реабилитационные упражнения нужно делать?
Типичная комплексная программа реабилитации предложена Карлом Маттаколом и Морин Дуайер из Университета Кентукки. В течение 2-х или 3-х дней после травмы они предлагают начать выполнять упражнения на растягивание икроножных мышц и базовые упражнения для улучшения мобильности сустава, такие как «написание» букв алфавита стопой в воздухе. Последнее, кстати, можно выполнять даже когда ваша нога отмокает в ведре с холодной водой.
Через несколько дней можно начинать выполнять укрепляющие упражнения с использованием резиновой ленты. Как только вы сможете безболезненно ходить, можете начинать делать упражнения для улучшения равновесия на одной ноге и практиковать ходьбу на носочках и пятках.
Односторонние упражнения для улучшения равновесия особенно важны, потому что они снижает риск растяжения связок голеностопного сустава в будущем.
Даже после того, как вы полностью восстановитесь, вы должны продолжать практиковать удержание равновесия на одной ноге на качающейся доске в рамках ваших обычных силовых тренировок, особенно если планируете снова заняться трейловым бегом!
Чтобы вам было проще следовать плану реабилитации, мы расписали его в таблице ниже. Обратите внимание, что все упражнения должны выполняться для обеих ног, а не только для той, что повреждена.
Обратите внимание, что все упражнения должны выполняться для обеих ног, а не только для той, что повреждена.
|
Время после травмы |
Лечебные процедуры |
|---|---|
|
Как можно скорее |
Холодные ванны: 10 мин холода, 10 мин перерыв, 10 мин холода. Как минимум, 3 раза в день в течение, по меньшей мере, 3-х дней после травмы. Расположение конечности на возвышении на 30 мин несколько раз в день. |
|
48-72 ч |
Осторожное растягивание ахиллова сухожилия (с использованием полотенца, если больно вставать на ногу) – 10 подходов по 20 сек., 3-5 раз в день. «Написание» букв алфавита стопой в воздухе – 2-3 раза в час, 4-5 раз в день (можно во время холодной ванны для поврежденной ноги). |
|
72+ ч |
Разворот стопы подошвой внутрь и наружу, сгибание и разгибание в голеностопном суставе с использованием резиновой ленты: начните с 10 повторений каждого движения, постепенно переходите на использование более жесткой ленты и повышайте количество повторений. Выполняйте данные упражнения 3-5 раз в день. |
|
Как только сможете безболезненно ходить |
Ходьба на носочках и пятках – 3 подхода по 10 шагов. Постепенно повышайте количество шагов. 1 раз в день – односторонние упражнения на удержание равновесия на качающейся доске. Начинайте с 1 мин и постепенно дойдите до 5 мин. Начинайте с простого удержания равновесия на одной ноге, постепенно повышайте сложность упражнения, добавляя подъем противоположной ноги, скрещивая руки или закрывая глаза. |
Как защитить голеностопный сустав в будущем?
Когда вы вернетесь к бегу, вы можете найти тейпирование или использование фиксатора голеностопного сустава весьма полезными.
Исследования показали, что использование тейп-ленты или фиксатора может снизить риск травмы в будущем. Но эти исследования фокусировались на игроках в футбол, а не на бегунах. Тейп-лента или фиксатор могут быть громоздкими, ограничивать свободу движения или вызывать образование мокрых мозолей, поэтому вам следует подумать, стоят ли они того или нет.
Если ваша травма голеностопного сустава не реагирует на лечение, вам обязательно нужно обратиться к врачу.
Вам может требоваться более индивидуальный план физиотерапии или особый фиксатор, особенно если в прошлом у вас уже были растяжения связок голеностопа. У вас также могут быть скрытые повреждения, препятствующие скорейшему выздоровлению; например, травма перонеальных сухожилий на фоне растяжения связок и нестабильности голеностопного сустава.
Когда вернуться к бегу после травмы голеностопа?
Согласно Маттколу и Дуайер, вы можете начать бегать, как только сможете передвигаться пешком на неограниченное расстояние без боли в лодыжке. Вы должны следовать стандартным планам возвращения к бегу с использованием метода ходьба/бег.
Например, ваша первая пробежка может состоять из 6 подходов бега в медленном темпе в течение 1 минуты и 6 подходов ходьбы по 4 минуты. Затем, после дня отдыха, вы можете сделать 6 подходов по 2 минуты медленного бега и 6 подходов по 3 минуты ходьбы.
Вы можете продолжать тренироваться в таком стиле до тех пор, пока вы не сможете пробежать 30 минут без перерыва, а затем начать увеличивать скорость бега и частоту пробежек. Например, перейти от пробежек через день к пробежкам в течение 2-х дней подряд, за которыми следует день отдыха. Затем пробежки в течение 3-х дней подряд, за которыми следует день отдыха и т. д., пока вы не вернетесь к своей нормальной скорости бега и привычной частоте пробежек.
Затем пробежки в течение 3-х дней подряд, за которыми следует день отдыха и т. д., пока вы не вернетесь к своей нормальной скорости бега и привычной частоте пробежек.
Если у вас легкое растяжение связок голеностопа, вы можете использовать более агрессивную программу возвращения к бегу, если состояние вашей лодыжки позволяет это.
Ваши первые пробежки всегда должны проходить на ровной, надежной поверхности, такой как дорога или беговой трек, чтобы не было никаких шансов на то, что вы снова подвернете стопу, пока голеностопный сустав еще уязвим для повреждений.
Когда вы укрепите сустав и повысите его стабильность, вы сможете постепенно перейти на бег по более сложной поверхности.
Лечение артроза голеностопного сустава | ortoped-klinik.com
Лечение артроза голеностопного сустава
Артроз голеностопного сустава — это истончение хрящевого слоя, причиной которого, зачастую, являются деформации таранной кости (Talus). В связи с этим существует ряд конкретных методов лечения, направленных на его сохранение. © www.ortoped.klinik.com siАртроз (износ) голеностопного сустава наблюдается, как правило, у молодых пациентов. Однако данный сустав менее подвергается воздействию артроза, чем тазобедренный или коленный суставы.
Поэтому, данное заболевание чаще всего возникает по конкретным причинам (напр. авария, травмы). И только 5%-10% всех артрозов голеностопа образуются без явных причин (первичный артроз).
Какие жалобы вызывает артроз голеностопного сустава?
При данном заболевании пациент ощущает стартовую боль, которая начинается после состояния покоя, а затем пропадает при движении. Сустав «ржавеет» и часто выглядит опухшим. На прогрессирующих стадиях ограничивается подвижность, а после физических нагрузок пациент ощущает боль в ступне и спустя несколько дней. При ходьбе боли в голеностопном суставе усиливаются, что указывает на постепенное ухудшение качества жизни человека.
Движения, связанные с неравномерными нагрузками на сустав (напр. бег или теннис), становятся совершенно невыносимыми. Боль становится сильнее, а сустав очень твердым.
Артроз верхнего голеностопного сустава также является распространенным заболеванием, лечение которого проводят специалисты по лечению стопы нашей клиники во Фрайбурге на самом высоком уровне. Одним из основных клинических симптомов последней стадии артроза является боль в суставе, а так же снижение его подвижности. В данном случае наши специалисты во Фрайбурге проводят эндопротезирование либо артродез, операцию по созданию полной неподвижности сустава. Данное лечение помогает пациентам, страдающим тяжелой формой заболевания сохранить подвижность в повседневной жизни.
Причины артроза: Деформация либо результат травмы
Артроз — это заболевание, возникающее вследствие износа, поражающее как верхний, так и нижний голеностопные суставы. В отличие от артроза коленного и тазобедренного суставов, данный вид артроза возникает вследствие прежних повреждений голеностопа.
По этой причине более 90% артрозов лодыжки возникают уже в травмированном состоянии, то есть после перенесенной травмы. В данном случае речь идет о вторичном типе артроза голеностопного сустава, характеризующимся постепенной потерей стойкости хряща и возрастанием нагрузок на него.
В этой статье мы расскажем Вам о наиболее важных причинах артроза голеностопного сустава.
Кроме этого, мы хотели бы представить Вашему вниманию лечение, при помощи которого нашим специалистам не раз удавалось остановить либо значительно замедлить процесс износа суставов. Лечение, предлагаемое в наше клинике в г. Фрайбург направлено на сохранение и улучшение качества жизни наших пациентов.
Лечение травм, возникших вследствие несчастного случая, позволяет нам все чаще и чаще провести высококачественные методы терапии, направленные на сохранение голеностопных суставов.
Современное лечение при помощи высокотехнологичного оборудования способствует восстановлению даже начальных повреждений хряща, а так же прекращению его износа.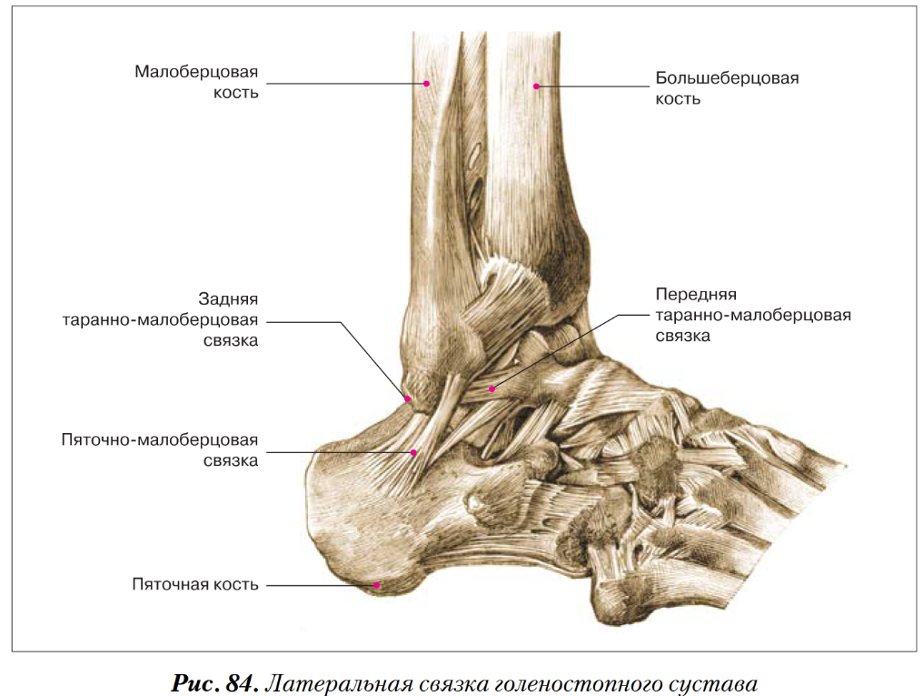 Таким образом, наши специалисты в г. Фрайбург предлагают высокоэффективные методики по регенерации хрящевой ткани, направленные на восстановление здоровья пациента.
Таким образом, наши специалисты в г. Фрайбург предлагают высокоэффективные методики по регенерации хрящевой ткани, направленные на восстановление здоровья пациента.
Исследования при артрозе голеностопных суставов:
- Суставный хрящ: Одной из главных функций суставного хряща является обеспечение скольжения суставных поверхностей, а также равномерное распределение нагрузки при воздействии различных механических факторов.
- Совместно с хрящом изменяется и костная ткань под ним.
- Сухожилия и связки, соединяющие мышцы с костями и обеспечивающие стабильность суставов.
- Осевая нагрузка и деформации костей стопы — прежде всего таранная кость и пяточная кость, а так же «вилка» голеностопных суставов, образующаяся с помощью латеральной и медиальной лодыжки
- Синовиальная оболочка (синовиальная мембрана, которая вырабатывает вязкоупругую смазку в суставе).
- Суставная щель.
Артроз это собирательный термин, который используется для обозначения явлений износа в суставах.
Когда у нас болит, например, живот, мы не знаем причины возникшей боли. Так же и в случае артроза голеностопа: Термин Артроз голеностопного сустава не дает никакой информации о причинах заболевания. Однако лечение в нашей клинике Фрайбурга находится на столь высоком уровне, что наши специалисты по лечению стопы способны определить причину возникновения болей. Среди наиболее частых причин данного заболевания наши врачи отмечают внутрисуставную мышь (артремфит), осевую деформацию, а так же растяжение связок.
Таким образом, данный вид артроза может возникнуть у человека по разным причинам. Объединяет все эти различные причины артроза и клинические картины артроза конечная стадия заболевания: Факт износа в голеностопном суставе вследствие дегенерации и разрушения хрящевой ткани на суставных поверхностях.
Кто страдает артрозом голеностопных суставов?
Как часто спортивные травмы являются причинами деформации голеностопного сустава?- Волейбол 40%
- Баскетбол 39%
- Футбол 36%
- Трамплин 31 %
- Бег / спортивная ходьба 30%
Артроз голеностопных суставов — это довольно редкое заболевание. По сравнению с артрозом тазобедренного и коленного суставов, случаи артроза голеностопных суставов встречаются не так часто. Все чаще этим недугом страдают пациенты молодого возраста. Случаи артроза голеностопа у более взрослых пациентов наблюдаются реже. В большинстве случаев причиной артроза голеностопного сустава являются травмы. Кроме того, у пациентов с данным заболеванием отмечаются деформации, а так же Синдром гипермобильности суставов (ГМС). По это причине лечение данной болезни проводится опытными и квалифицированными врачами-ортопедами и травматологами наше клиники, которые неоднократно доказывали, что ортопедия и травматология в Германии находятся на высочайшем уровне. Для того чтобы лечение артроза прошло успешно наши специалисты проводят точный анализ деформаций голеностопных суставов, а так же восстановление осевой нагрузки.
По сравнению с артрозом тазобедренного и коленного суставов, случаи артроза голеностопных суставов встречаются не так часто. Все чаще этим недугом страдают пациенты молодого возраста. Случаи артроза голеностопа у более взрослых пациентов наблюдаются реже. В большинстве случаев причиной артроза голеностопного сустава являются травмы. Кроме того, у пациентов с данным заболеванием отмечаются деформации, а так же Синдром гипермобильности суставов (ГМС). По это причине лечение данной болезни проводится опытными и квалифицированными врачами-ортопедами и травматологами наше клиники, которые неоднократно доказывали, что ортопедия и травматология в Германии находятся на высочайшем уровне. Для того чтобы лечение артроза прошло успешно наши специалисты проводят точный анализ деформаций голеностопных суставов, а так же восстановление осевой нагрузки.
Обращаем Ваше внимание на то, что без точной диагностики причин артроза, мы сможем провести лишь лечение симптомов заболевания, то есть только облегчить боли, возникшие вследствие артроза.
Рис. 2 Голеностопный сустав составляют три кости: малоберцовая, большеберцовая и таранная. Соединение между дистальными отделами малоберцовой и большеберцовой кости (лодыжки) называется межберцовый синдесмоз и осуществляется с помощью связок. Вместе берцовые кости образуют вилку голеностопного сустава и захватывают таранную кость. В нижнем отделе голеностопного сустава главную роль играет таранная кость: Снизу она соединена с пяточной костью, а спереди — с ладьевидной. При помощи данных сочленений таранная кость (лат. talus) передаёт массу тела на всю стопу. Как и суставные поверхности малоберцовой и большеберцовой костей, так и таранная кость стопы покрыты суставным хрящом. Деформация таранной кости (лат. talus) увеличивает вероятность возникновения артроза. Стабильность вилкиголеностопных суставов имеет очень большое значение. © ViewmedicaАртроз голеностопного сустава — это следствие травм
Причины артроза в голеностопном суставе
- Деформации вследствие разрыва связок
- Повреждения костей и суставного хряща вследствие разрыва связок
- Чрезмерные нагрузки на сустав из-за занятий спортом либо избыточного веса
- Малоподвижны образ жизни
- Травмы и нарушения оси нижних конечностей вследствие деформаций стопы (косолапость, плоскостопие).

- Деформации стопы после перенесенных травм
- Воспалительные процессы (ревматизм).
- Причины неврологического характера, напр. полиневропатия или повреждения нервов.
- Нарушения обмена веществ: Подагра, гемохроматоз, сахарный диабет
Верхний голеностопный сустав поражается артрозом чаще всего из-за травм, возникших вследствие несчастного случая. К таким травмам относятся повреждения связок верхнего голеностопного сустава после вывиха, а так же травмы голеностопных суставов после перелома. Артроз может возникнуть и вследствие неправильного срастания отдаленных от голеностопа переломов костей. По этой причине на суставный хрящ оказывается чрезмерное давление. Как правило, данные травмы накапливаются с годами.
Помимо приобретенных причин артроза существуют и генетически обусловленные аномалии: Врожденная косолапость, плоскостопие либо полая стопа.
Артроз голеностопного сустава вследствие разрыва наружных связок
Рис. 3 В случае жалоб на боли в ступне в первую очередь мы проводим тест на определение направления нестабильности. При нестабильности наружных боковых связок таранная кость смещается и подвергается неправильным нагрузкам. Зачастую, для того, чтобы проверить насколько успешным будет консервативное лечение, данный клинический тест после разрыва наружных боковых связок не проводится. © Gelenk-KlinikНа сегодняшний день лечение разрывов наружных связок голеностопного сустава проводится при помощи методики обездвиживания специальным ортопедическим протезом. Примерно для 20% пациентов данное лечение не приносит желаемого результата, и нестабильность связок остается. Именно разрыв наружных связок приводит к нестабильности вращения таранной кости, что может послужить возникновению артроза голеностопного сустава у пациентов ведущих спортивный образ жизни. Однако для того, чтобы лечение артроза было успешным, данная диагностика должна проводиться задолго до начала жалоб пациента. Несмотря на это, данный клинический тест является важным элементом лечения и для пациентов, уже страдающих артрозом.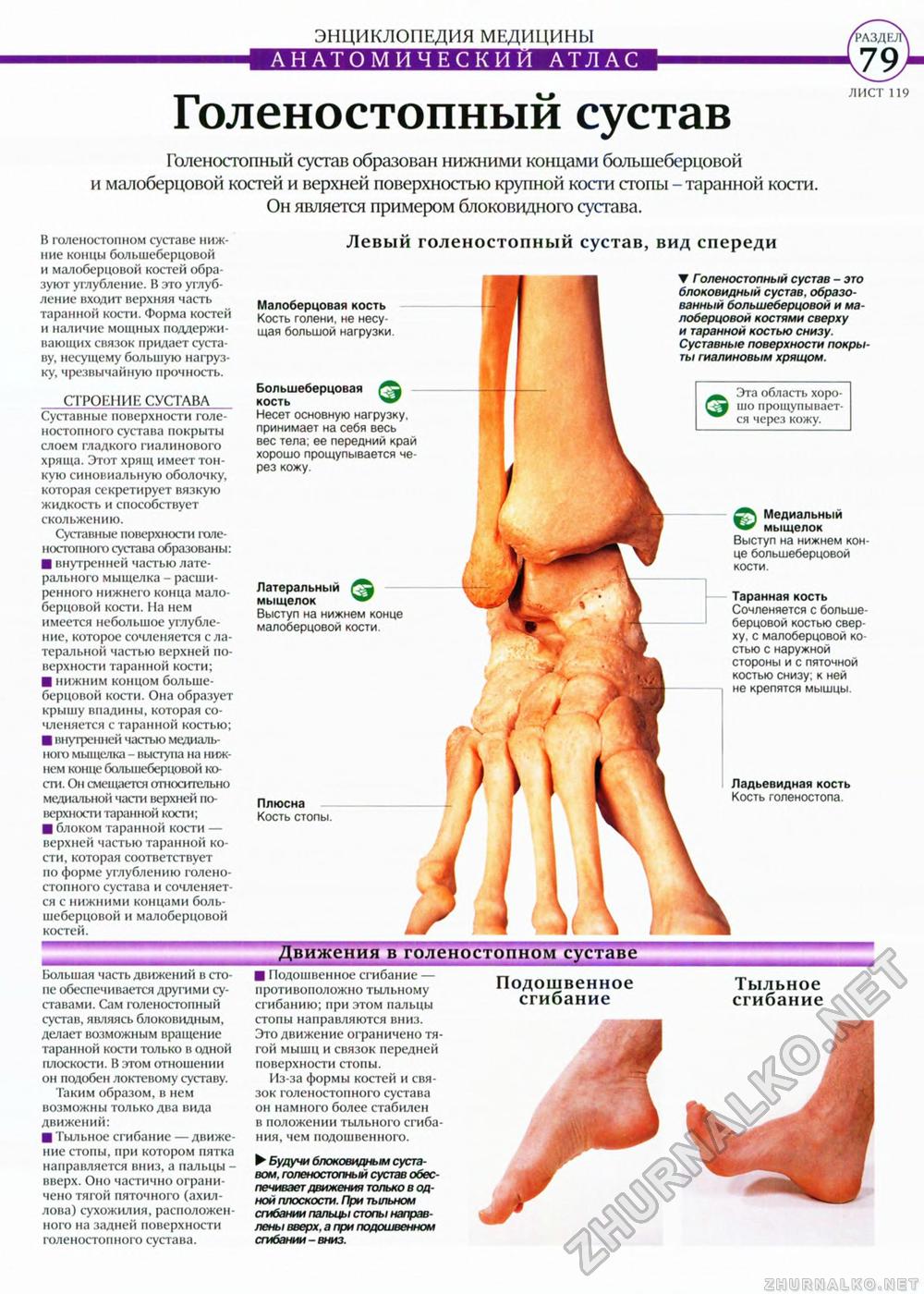
В большинстве случаев оперативное лечение данного недуга не является необходимым. Наиболее подходящее лечение нестабильности наружной боковой связки голеностопа — это физиотерапия, а так же самостоятельные тренировки. Лишь в отдельных случаях наши специалисты проводят оперативное лечение.
К сожалению, пациенты, которые выбирают консервативное лечение разрывов наружных боковых связок, очень часто исключают дополнительные обследования, необходимые для диагностики остаточной нестабильности тогда, когда еще возможно терапевтическое лечение.
Центральная роль связок в функциональности таранной кости (Talus)
Ниже Вашему вниманию представлено схематическое изображение таранной кости (вид сверху). Большеберцовая и малоберцовая кости обозначены желтым цветом. Таранная кость принимает на себя вес тела человека во время ходьбы. Однако к ней не прикрепляется ни одного сухожилия, и она не имеет мышечного футляра. Положение таранной кости удерживается разве что при помощи связок. Только положение окружающих кость связок и суставов играет решающую роль в восстановлении ее функциональности. Поэтому, при диагностике артроза голеностопного сустава мы уделяем пациентам особое внимание и проявляем особую осторожность.
Фиолетовый: Таранная кость; желтый слева: Малоберцовая кость; желтый справа: Большеберцовая кость.
Рис. 5 Положение таранной кости (фиолетовый: таранная кость, желтый: малоберцовая и большеберцовая кость) определяют, в том числе и связки, окружающие голеностопный сустав. © Gelenk-Klinik Рис. 6:Разрыв наружной боковой связки дестабилизирует таранную кость и приводит к образованию выступа на латеральной (наружной) поверхности тела таранной кости. (фиолетовый: таранная кость, желтый: малоберцовая и большеберцовая кость) © Gelenk-Klinik
Рис. 7: Разрыв большеберцовой коллатеральной связки дестабилизирует таранную кость и приводит к образованию выступа дельтовидной (медиальной) лодыжки. © Gelenk-Klinik
Рис. 8: Наиболее сильно изменению биомеханики таранной кости способствует одновременный разрыв внутренних и наружных коллатеральных связок. © Gelenk-Klinik
(фиолетовый: таранная кость, желтый: малоберцовая и большеберцовая кость) © Gelenk-Klinik
Рис. 7: Разрыв большеберцовой коллатеральной связки дестабилизирует таранную кость и приводит к образованию выступа дельтовидной (медиальной) лодыжки. © Gelenk-Klinik
Рис. 8: Наиболее сильно изменению биомеханики таранной кости способствует одновременный разрыв внутренних и наружных коллатеральных связок. © Gelenk-KlinikСтадии и морфология артроза голеностопного сустава
Почему нестабильность связок является причиной возникновения артроза?Расслабленные связки и сухожилия зачастую становятся источниками хронической боли и слабости суставов. Оптимальное положение суставных поверхностей относительно друг друга нарушается. В некоторых точках суставный хрящ повергается чрезмерной нагрузке и стирается. Из-за потери суставной щели деформация усиливается, пациент попадает в так называемый «заколдованный круг».
Так же как и в других случаях, износ суставов приводит к дегенерации хрящевой ткани и, таким образом, к сужению суставной щели.
Суставная щель — это невидимый на рентгенограмме элемент суставов. При достаточном развитии суставной щели, кости, образующие голеностопный сустав, находятся в дистанции друг от друга, то есть образуют суставную щель.
В случае исчезновения суставной щели из-за артроза и стирания суставного хряща возрастает нагрузка на прилегающую костную ткань, а процесс износа хряща ускоряется. Несмотря на то, что данный недуг не представляет опасности для жизни пациента, он является одной из главных причин преждевременной потери трудоспособности, а также хронических болей, значительно снижающих качество жизни пациентов.
Амортизирующая функция суставного хряща голеностопного сустава постепенно ухудшается. По этой причине у пациента начинаются воспалительные процессы, сопровождающиеся отеками лодыжки.
В результате, кости начинают касаться друг друга в том месте, где их покрывали суставы, трение между ними усиливается, а их перемещение относительно друг друга сопровождается специфическим треском, что приводит к избыточному остеогенезу (костная шпора или остеофиты — костные разрастания) на голеностопном суставе.
Выше упомянутые костные шпоры являются следствием травмы суставного хряща и указывают на начало артроза голеностопного сустава.
Почему случаи артроза голеностопного сустава встречаютса реже, чем случаи артроза коленных суставов?- Суставный хрящ голеностопа более стойкий по отношению к деструктивным изменениям.
- Суставный хрящ голеностопа немного лучше восстанавливается, чем суставный хрящ в коленном суставе.
- Таранная кость находится в тесном контакте с суставной поверхностью вилки голеностопа, что является принципиально важным фактом для распределения нагрузки. Суставы с высокой конгруэнтностью более стабильны.
Консервативное лечение (лечение без хирургического вмешательства) направлено на замедление хода заболевания. В основном такое лечение является средством восстановления стабильности суставов. Физиотерапевтическое лечение артроза, особенно в специализированном ортопедическом либо травматологическом кабинете, при помощи специального комплекса упражнений, способствует улучшению состояния голеностопа. Помимо этого, физиотерапевтическое лечение ускоряет процесс регенерации хряща после его повреждений.
Другим эффективным методом является использование специальной ортопедической обуви, которая уменьшает боли, компенсирует нарушения ходьбы и оптимирует положения суставов.
В зависимости от диагноза наши специалисты применяют различное оперативное лечение, которое сможет замедлить процесс развития заболевания либо устранить уже существующие повреждения.
Стадии износа хряща в случае артроза голеностопного сустава
Изменения хряща вслучае артроза в голеностопном суставе- 0-ая стадия: Гладкий и скользкий здоровый хрящ.
- 1-ая стадия: Хондромаляция (размягчение) суставного хряща, нарушения структуры хряща.
- 2-ая стадия: Умеренные нарушения соединительной ткани суставного хряща
- 3-ая стадия:Трещины на суставной поверхности, появление бугристости.

- 4-ая стадия: Истончение хряща вплоть до исчезновения, разволокнение хряща.
Артроз верхнего голеностопного сустава развивется в течение нескольких лет. На начальной стадии артроза наблюдаются повреждения суставного хряща, которые постепенно сокращают возможность суставов принимать на себя определенные нагрузки.
Поверхность нездорового хряща более бугриста, чем у здорового, что приводит к более быстрому его истончению в суставе. Суставный хрящ изменяется в цвете — вместо белого он становится желтоватым.
На начальной стадии артроза ограниченная выносливость суставов заметна только при таких сильных нагрузках как, например, футбол, теннис либо контактные виды спорта. На прогрессирующих стадиях артроза стирание хряща может начаться и вследствие обычных повседневных нагрузок.
Трение ровных поверхностей хряща в здоровом суставе составляет лишь малую долю трения при скольжении двух кубиков льда.
При появлении бугристости либо полном разрушении суставной поверхности трение значительно усиливается. Со временем, помимо функции скольжения, суставный хрящ теряет и свою амортизирующую функцию.
Так как по причине воспалительной реакции в суставе повреждение хряща прогрессирует, его отслоившиеся частички поддерживают процесс износа.
Слабеющий хрящ плохо амортизирует нагрузку и не обеспечивает скольжения, вследствие чего на голеностопном суставе образуются костные наросты (остеофиты), ограничивающие его подвижность.
Классификация: Первичный и вторичный артроз голеностопного сустава
В современной медицине существуют два вида артроза голеностопного сустава:
- Первичный артроз
- Вторичный артроз
Классификация по причинам:
- Перенесенные аварии.
- Ревматические заболевания.
- Инфекционные заболевания.
- Потеря двигательной способности (паралич).
Первичный артроз возникает без каких-либо видимых причин и является довольно редким заболеванием. Причины первичного артроза по сегодняшний день остаются невыясненными. Возможно, и в данном случае заболевание возникает вследсвие травматических повреждений и дегенеративных изменений суставного хряща.
Причины первичного артроза по сегодняшний день остаются невыясненными. Возможно, и в данном случае заболевание возникает вследсвие травматических повреждений и дегенеративных изменений суставного хряща.
Намного чаще, чем при артрозах крупных суставов (напр. коленный или тазобедренный), появление артроза голеностопа имеет конкретную причину. Вторичный артроз может возникать по разным причинам, но большинству случаев артроза голеностопного сустава предшествует травма.
Клиническая диагностика артроза голеностопного сустава: Беседа с врачом, обследование и лечение
Симптомы артроза голеностопного сустава
- Боли в начале движений (разминка/разогрев суставов).
- Утренние боли в состоянии покоя.
- Быстрая утомляемость и слабость при физических нагрузках.
- Уменьшение расстояния ходьбы.
- Шум трения в суставе.
- Нарушение двигательных функций (импинджмент-синдром).
- Увеличение ригидности в суставе.
- Отеки и воспаления.
- Деформация суставов.
- Блокировка суставов по причине защемления мягких тканей, суставного хряща и костных частиц в суставе.
- Боли во время ходьбы по неровной поверхности.
Наиболее частой причиной обращения пациента к врачу являются боли в голеностопном суставе и отеки. Появление болей после физических нагрузок, то есть сразу после занятий спортом либо прогулок, указывает на начальную стадию артроза в голеностопном суставе. Болевые ощущения в состоянии покоя либо длительные боли в суставе говорят о прогрессирующей стадии артроза голеностопного сустава.
Дополнительным признаком артроза голеностопа являются преждевременная утомляемость после физических нагрузок..
При заболеваниях голеностопных суставов пациент ощущает лишь кратковременные боли после занятий спортом либо после ходьбы. Жалобы учащаются только со временем. Кроме того, у пациентов наблюдается значительное снижение физической выносливости. Помимо этого, повторяющиеся воспаления суставной капсулы негативно влияют на подвижность суставов, вследствие чего пациент начинает хромать, чтобы его вес в основном приходился на здоровую ногу.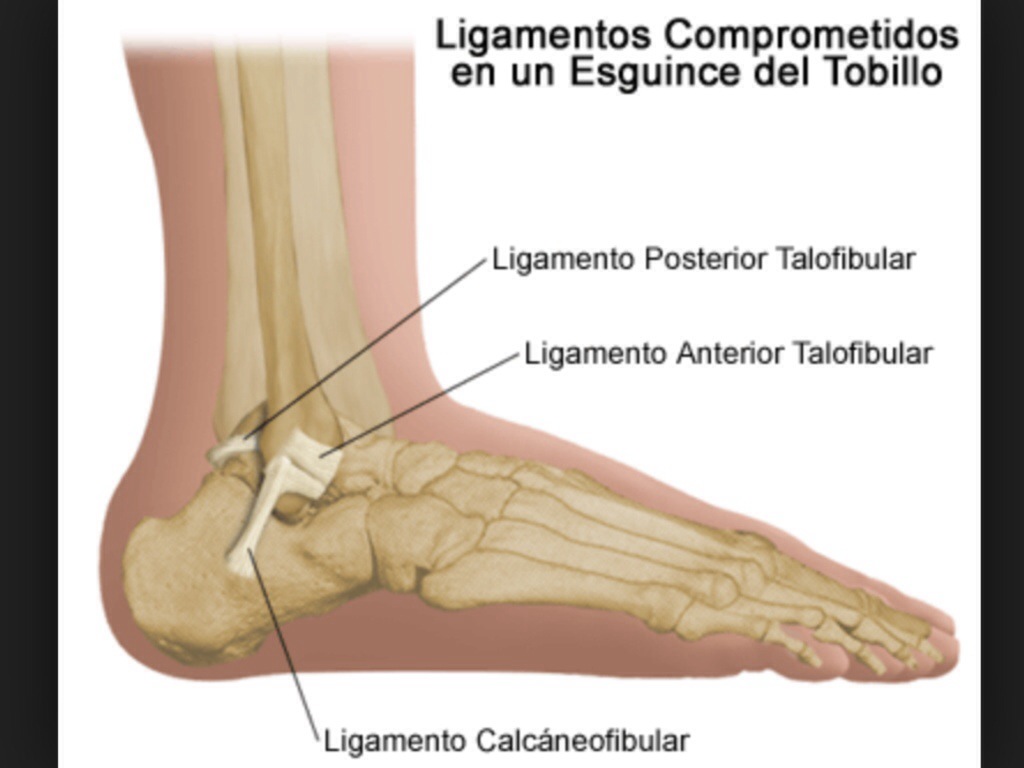
В зависимости от масштаба травмы в голеностопном суставе у пациента могут возникать различные жалобы. Обычно, на начальной стадии артроза больной изредка испытывает боли и чувство усталости в суставе.
Болевые ощущения в голеностопном суставе после длительного отдыха — довольно типичное явление. Лишь на прогрессирующей стадии артроза голеностопного сустава боли возникают после физических нагрузок либо в состоянии покоя ночью.
Кроме того, заболевания голеностопных суставов постепенно снижают качество жизни пациентов. Данная болезнь может привести к тому, что пациент не сможет долго находиться на ногах, и заниматься спортом как раньше. Так же, люди, страдающие артрозом голеностопных суставов, к сожалению, не могут принимать активного участия, как в повседневной, так и в профессиональной жизни. Вследствие ограниченной подвижности голеностопа, а так же содержания голеностопного сустава в состоянии покоя боли начинают отдавать в стопу либо в голень.
Осмотр оси нижних конечностей и оси голеностопного сустава
Вальгусная деформация стопы:
Деформация заднего отдела стопы, то есть пятки.
Плосковальгусная деформация стопы:
Это искривление во внутрь изначально прямой оси начиная от голени к ступне, после чего уменьшается высота сводов самой ступни, а пятки и пальцы отклоняются наружу. Средний продольный внутренний свод ступни практически исчезает.
Чтобы назначить правильное лечение, во время клинического обследования врач проводит тщательный осмотр оси нижних конечностей.
Для установления точного диагноза наши специалисты, предлагающие лечение стопы, обратят особое внимание на деформации в голеностопном суставе, а так же пронацию пяточной кости, т.е. выворот стопы внутрь или наружу. Кроме того, проводится обследование состояния свода стопы.
Плосковальгусная деформация сопровождается выворотом пяточной кости (вальгусное положение заднего отдела стопы). Таким образом, врожденные либо приобретенные после травм деформации могут способствовать возникновению артроза голеностопного сустава.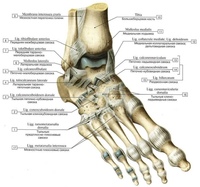 Поэтому, врач обязательно спросит Вас о перенесенных авариях, травмах либо о наличии.
Поэтому, врач обязательно спросит Вас о перенесенных авариях, травмах либо о наличии.
болей в ступне. И только когда специалист получит всю необходимую информацию, он сможет назначить Вам целенаправленное лечение.
На рентгеновском снимке видна суставная щель, а так же проблемы оси нижних конечностей и деформации
Для диагностики артроза в голеностопном суставе проводится рентген под нагрузкой ноги. Оценка заболевания на основе снимков нижних конечностей без нагрузки, неточная. Необходимые рентгеновские снимки отображают положение осей относительно друг друга, а так же распределение повреждений хряща в голеностопном суставе. Кроме того, данные снимки позволяют сделать выводы касательно причин артроза.
Рентген оси нижних конечностей и лодыжки
Для того, чтобы оценить роль деформаций заднего отдела стопы, необходимо сделать рентгенологический снимок Зальцмана, на основании которого судят о строении пяточной кости и принимают решение о необходимости одновременной корректировки конечности сзади.
Рис. 14 Деформация вилки голеностопного сустава приводит к его чрезмерной подвижности. Стрелки показывают недостающее соответствие между большеберцовой и малоберцовой костью после разрыва синдесмоза. © Dr. Thomas SchneiderЗатем проводится рентгенография стопы под нагрузкой, что позволяет оценить степень развития уже имеющихся артрозов соседних суставов. В данном случае важную роль играет и положение продольного свода стопы: Сплющивание свода стопы при плоскостопии либо противоположное изменение при полой стопе влияют на здоровье верхнего голеностопного сустава.
Снимки всей ноги для оценки состояния оси нижних конечностей и ее влияния на голеностопный сустав необходимы как перед смещающей остеотомией, так и перед эндопротезированием
Что помогает врачу распознать артроз на рентгенограмме?
Рис. 15: Деформация вилки голеностопного сустава увеличивает расстояние между большеберцовой и малоберцовой костью. Стрелки показывают недостающее соответствие суставных поверхностей. Несвоевременное лечение данной деформации может привести к артрозу в голеностопном суставе. © Dr. Thomas Schneider
Стрелки показывают недостающее соответствие суставных поверхностей. Несвоевременное лечение данной деформации может привести к артрозу в голеностопном суставе. © Dr. Thomas SchneiderКомпьютерная томография является прекрасным дополнением в диагностике сопутствующих артрозов. Обследование SPECT (СПЭКТ) помогает врачу сделать вывод о процессе метаплазии костей после распределения нагрузок.
Признаки прогрессирующего артроза голеностопного сустава на рентгенограмме
Суставная щель постепенно исчезает, а прилегающие к суставу кости все сильнее уплотняются, пока под воздействием сильной нагрузки на крайней области кости не образуется костный выступ (остеофит). Увеличение давления в кости может привести к ее распаду — так называемая костная киста (киста кости) — заболевание, во время которого наблюдается образование полости в кости, возникающее по причине ее омертвения (остеонекроз). Последним признаком, указывающим на артроз в голеностопном суставе, является деформация суставных поверхностей, вследствие изменения линии нагрузки в суставе.
На верхнем голеностопном суставе довольно часто наблюдается «сплющивание» таранной кости , а так же неоднократные случаи выскальзывания кости.
Вышеуказанные изменения могут повлечь за собой определнные ограничения, которые в дальнейшем могут оказать негативное влияние на соседние суставы.
Консервативное лечение направлено не только на снижение болевого синдрома
Лечение артроза голеностопного сустава: Главные принципы
- Лечение путем улучшения обмена веществ способствует регенерации суставного хряща.
- Лечение путем улучшения проприоцепции (ощущение положения частей собственного тела относительно друг друга) способствует предотвращению случаев выворачивания и травм ноги.
- Лечение путем укрепления мышц улучшает стабильность суставов.
- Лечение путем выпрямления осей нижних конечностей способствует уменьшению нагрузок, имеющих негативное влияние на суставный хрящ.

- Лечение путем коррекции деформаций заднего отдела стопы предотвращает односторонний износ хрящевого слоя.
- Лечение боли, и лечение воспалений улучшает протекание повреждающих хрящ воспалений при активном артрозе в голеностопном суставе
В первую очередь наши специалисты стараются провести лечение без операций. Лечение, которое будет предложено пациенту, зависит от стадии артроза, а его целью является прекращение либо приостановление хода заболевания.
Для того, чтобы понять принципы, по которым действует консервативное лечение необходимо обратить внимание на упомянутые выше причины возникновения недуга. Консервативное лечение мы проводим не только для того, чтобы сделать вид, что мы что-то предпринимаем. В большей степени наши специалисты по лечению стопы пытаются оказать влияние на механизмы возникновения артроза. Таким образом, каждое консервативное лечение имеет смысл в общей концепции лечения заболевания.
При обсуждении методов лечения артроза голеностопного сустава мы не рекомендуем делать различия между консервативным и оперативным лечением. Консервативное лечение и хирургическое лечение действуют по одному принципу: Улучшение конгруэнтности и стабильности в голеностопном суставе с целью замедления либо полного прекращения артроза.
Пример упражнения на тренажере баланса Balance Board:
Цель упражнения: Улучшение координации и функций самосохранения в голеностопном суставе
Исходное положение: Стойка на ширине бедер.
Выполнение: Сбалансируйте свой вес на тренажере.
Рис. 17: Тренировка голеностопных суставов на тренажере баланса Balance-Board. С другими концептами упражнений Вы сможете ознакомиться, посетив наш сайт в интернете.
Пожалуйста, обратите внимание на то, что самостоятельные упражнения по восстановлению стабильности суставов и устранению болевого синдрома на дому мы рекомендуем лишь после тщательного обследования у специалиста, а так же после проведения диагностики и рекомендации наших физиотерапевтов.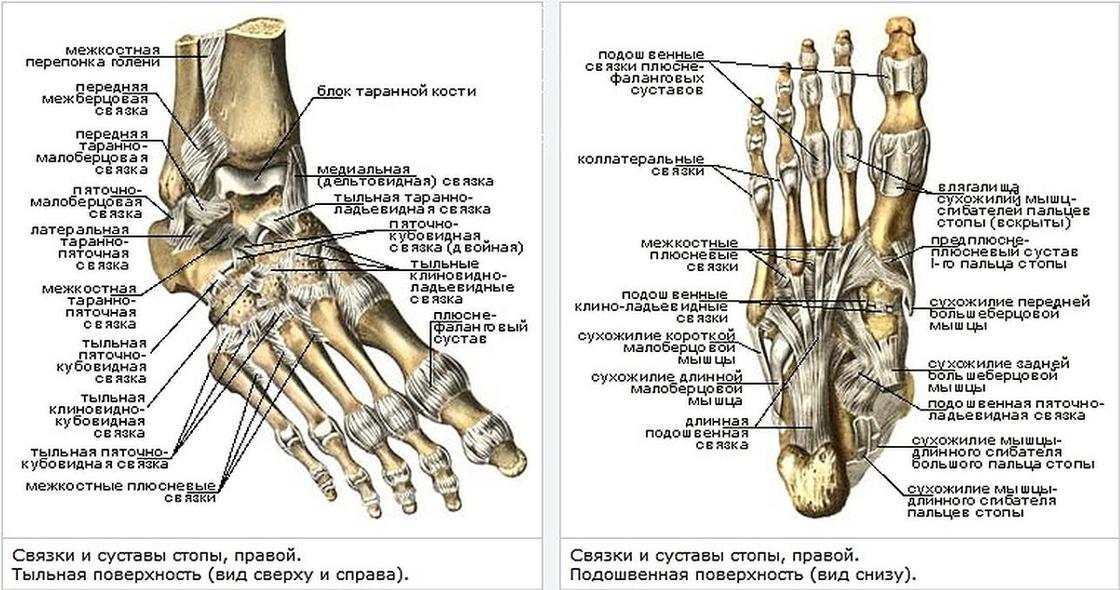 Мы должны на 100% убедиться, что данное лечение голеностопного сустава является подходящим в Вашем индивидуальном случае.
Мы должны на 100% убедиться, что данное лечение голеностопного сустава является подходящим в Вашем индивидуальном случае.
Специально разработанный план упражнений Вам выдаст один из наших опытных физиотерапевтов. © 2014 Dr. Thomas Schneider,
Консервативное лечение артроза голеностопного сустава
Консервативное лечение.- Ортопедическая обувь
- Хондропротекторное лечение для сохранения суставного хряща.
- Специальный ортез, предназначенный для разгрузки поврежденных суставов при варусной либо вальгусной деформации стопы.
- Комплекс упражнений по восстановлению мышц.
- Акупунктура
- Лечебная гимнастика
- Физиотерапия
Так же, в нашей клинике проводится медикаментозное лечение при помощи противовоспалительных препаратов, так называемых антиревматических средств либо нестероидальных антиревматических медикаментов (NSAR). Обезболивающие и противовоспалительные препараты не стоит принимать постоянно либо с утра. Мы рекомендуем принимать данные медикаменты когда боли только начинаются.
В дополнение к этому, мы предлагаем физиотерапевтическое лечение, а так же использование специальных ортопедических приспособлений (напр. ортопедические стельки, полустельки, корректоры для стопы и пальцев).
Кроме того, мы стараемся достичь замедления процесса дегенерации хрящевой ткани при помощи инъекций специальный препаратов для восстановления суставного хряща. Прежде всего данное лечение рекомендуется на ранних стадиях артроза голеностопного сустава: Для достижения оптимального результата данная процедура проводится при помощи ультразвукового оборудования.
Если консервативное лечение не принесло желаемых результатов, мы предлагаем оперативное лечение. Однако, в большинстве случаев консервативное лечение артроза в голеностопном суставе является успешным.
Вслучае более серьезных проблем с голеностопным суставом наши квалифицированные хируги-ортопеды сразу планируют оперативное лечение.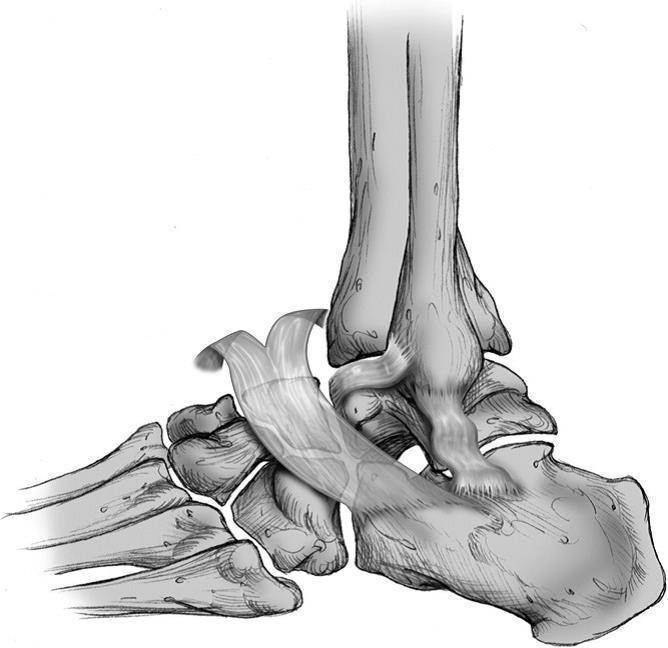 Однако и после успешной операции пациенту может понадобиться длительное консервативное лечение, а так же физиотерапия.
Однако и после успешной операции пациенту может понадобиться длительное консервативное лечение, а так же физиотерапия.
Физиотерапия и реабилитация
После повреждения связок у 20% пациентов наблюдается хроническая нестабильность в голеностопном суставе. Прежде всего данное состояние может навредить спортсменам, так как склонность к травмам в данном случае увеличивается. Нестабильность связок голеностопного сустава вызывает риск повторного растяжения вследствие травм. К дегенерации голеностопного сустава может привести и низкая конгруэнтность суставных поверхностей, являющаяся причиной травм и возникновения артроза голеностопных суставов. Иногда, специальные тренировки, направленные на сохранение защитных рефлексов, помогают предотвратить дальнейшие растяжения связок. Помимо «balance board» (см. выше) современное лечение предлагает множество упражнений, которые способствуют восстановлению мышц, улучшению самосознания и долгосрочной стабилизации х. Обращаем Ваше внимание на то, что специальные упражнения для стабилизации голеностопных суставов нужно выполнять и после хирургической реконструкции связок.
Ортопедические изделия для лечения артроза голеностопного сустава
Ортопедическая обувь и ортопедические стельки создают условия правильной нагрузки на сустав. Деформации могут быть скорректированы при помощи увеличения высоты наружного либо внутреннего края обуви. Таким образом, эргономичная обувь способствует снижению болей в суставе и приостанавливает процесс развития заболевания.
Кроме того при помощи специального голеностопного ортеза (деротационный сапожок) производится фиксация стопы в заданном положении (корректировка внутренней или наружной ротации). Прежде всего, на начальной стадии заболевания ортопедические изделия помогают снизить боли и улучшить подвижность в суставе.
Хирургическое лечение голеностопного сустава
Рис. 19: Вальгусное положение пяточной кости (Х-вальгусная деформация стопы, пальцы и пятка развернуты наружу) — это типичная деформация голеностопного сустава приводящая к артрозу. © ortoped-klinik.com
© ortoped-klinik.comТак же как и консервативное лечение, оперативное лечение направлено на улучшение стабильности в голеностопном суставе и лечение причин артроза голеностопного сустава.
Высококачественное лечение артроза голеностопного сустава в нашей клинике — это использование всех самых современный технологий и оперативных техник, способствующих улучшению центрации механической оси суставов при помощи мышц и сухожилий. Мы уже рассказывали о том, что артроз голеностопных суставов образуется вследствие искривлений оси нижних конечностей либо других деформаций голеностопного сустава.
Хирургические методы, направленные на восстановление оси голеностопного сустава либо устранение ассиметричности таранной кости в вилке голеностопного сустава, способствуют восстановлению суставов либо приостанавливают развитие артроза.
Хирургическое лечение голеностопного сустава
Рис. 19: Лодыжки протез (рентген-изображений)- Arthroscopic joint clearing of the ankle: Removing loose bodies from the joint
- Артроскопическое освобождение суставов от свободных суставных тел (суставная мышь) между суставными поверхностями.
- Абразивная артропластика: Удаление разрушенных поверхностей суставного хряща и его шероховатостей.
- Ретроградное сверление или микрофрактурная техника при повреждениях хряща таранной кости.
- Пересадка суставного хряща в голеностопном суставе: Трансплантация аутологичных хрящевых клеток, которые выращиваются за пределами суставов.
- Коррекция оси голени или пятки (Коррегирующая Остеотомия): Костные структуры, подвергающиеся корректировке, искусственно ломаются хирургом-ортопедом, а затем под нужным углом и в нужном положении они закрепляются. Таким образом, деформации устраняются.
- Реконструкция связок: Стабильность наружных связок является важным фактом для функциональности суставов.
- Эндопротезирование голеностопного сустава: Оперативное лечение, которое помогает вернуть прежнюю походку и нормальную последовательность движений в суставе.

- Обездвиживание голеностопного сустава (создание артродеза): В ходе данной операции хирург-ортопед удаляет суставные поверхности, сопоставляет обработанные поверхности большеберцовой и таранной кости, и затем фиксирует их.
На сегодняшний день, эндопротезрование голеностопного сустава является более эффективным методом лечения артроза, чем применяемый ранее метод по обездвиживанию суставов (артродез).
Артроскопия голеностопного сустава: Оперативное лечение артроза
Артроскопическое лечение артроза — это…
- Восстановление связок.
- Пластика связок и рефиксация.
- Трансплантация суставного хряща.
- Лечение суставного хряща.
- Удаление свободных суставных тел (суставная мышь — отделившиеся фрагменты хряща)
- Удаление костных шпор.
- Лечение воспалений синовиальной оболочки суставов (синовит).
- Лечение ущемлений костной или мягкотканной структуры между суставными поверхностями (лечение импинджмент-синдрома).
Одним из самых эффективных методов терапии артроза голеностопных суставов является артроскопическое малоинвазивное лечение, которое обладает широкими диагностическими возможностями. Во время „операции через замочную скважину“, хирург делает лишь небольшой надрез возле голеностопного сустава размером в прим. 1 см., в который вводит микрокамеру (эндоскоп) и хирургические инструменты.
При помощи данного метода наши специалисты могут оценить состояние суставов, связок, костей и суставного хряща: Камера передает изображение происходящего на большой монитор, на котором хирург-ортопед может полностью видеть сустав пациента.
Заживление раны после данного вмешательства происходит очень быстро, вероятность образования рубцов минимальна. Данный метод предоставляет возможность щадящего и эффективного лечения артроза голеностопного сустава и дает пациентам такие преимущества, как, например, относительно короткий период реабилитации.
Рис. 21: СЛЕВА: Отклонение таранной кости (талус) нарушает фиксацию суставных компонентов голеностопного сустава. Основной вес приходится на край таранной кости. Из-за хронической перезагрузки и образуется артроз. СПРАВА: Состояние после остеотомии (хирургическое пересечение кости для коррекции деформаций) большеберцовой кости. Нормализация нагрузки на суставные поверхности, восстановление подвижности и уменьшение прогрессирования дегенерации суставов. В зависимости от исходной ситуации, развитие артроза голеностопного сустава останавливается либо оттягивается на долгие годы назад. © www.ortoped-klinik.com
21: СЛЕВА: Отклонение таранной кости (талус) нарушает фиксацию суставных компонентов голеностопного сустава. Основной вес приходится на край таранной кости. Из-за хронической перезагрузки и образуется артроз. СПРАВА: Состояние после остеотомии (хирургическое пересечение кости для коррекции деформаций) большеберцовой кости. Нормализация нагрузки на суставные поверхности, восстановление подвижности и уменьшение прогрессирования дегенерации суставов. В зависимости от исходной ситуации, развитие артроза голеностопного сустава останавливается либо оттягивается на долгие годы назад. © www.ortoped-klinik.comСопроводительные вмешательства предназначены для сохранения и замены суставов
Сохранение или замена суставов?
Прочные эндопротезы третьего поколения были изобретены в 90-х годах. Прошло немало лет, и современные специалисты, предлагающие лечение артроза голеностопного сустава, узнали много полезного о том, что способствует долгосрочному сохранению установленного эндопротеза.
Хирурги-ортопеды постоянно совершенствовали свои знания и перед операцией протезирования голеностопного сустава проводили так называемые сопроводительные операции, способствующие устранению каких-либо неточностей. Тогда стало известно, что пациентам, которым ранее рекомендовалась операция по обездвиживанию суставов (артродез), может быть проведена суставосохраняющая операция на голеностопном суставе. При помощи сопроводительных вмешательств наши специалисты могут помочь пациентам, страдающим артрозом, восстановить естественную подвижность на долгие годы.
Решающим фактором как для сохранения, так и для замены суставов является коррекция сопутствующих повреждений, которые чаще всего являются причиной образования артроза голеностопного сустава.
Лечение подобных повреждений (деформации, повреждения связок или коррекция вилки голеностопного сустава) без осложнений может быть проведено во время эндопротезирования: Хирургические коррекции подобного рода могут предотвратить преждевременное ослабление эндопротеза.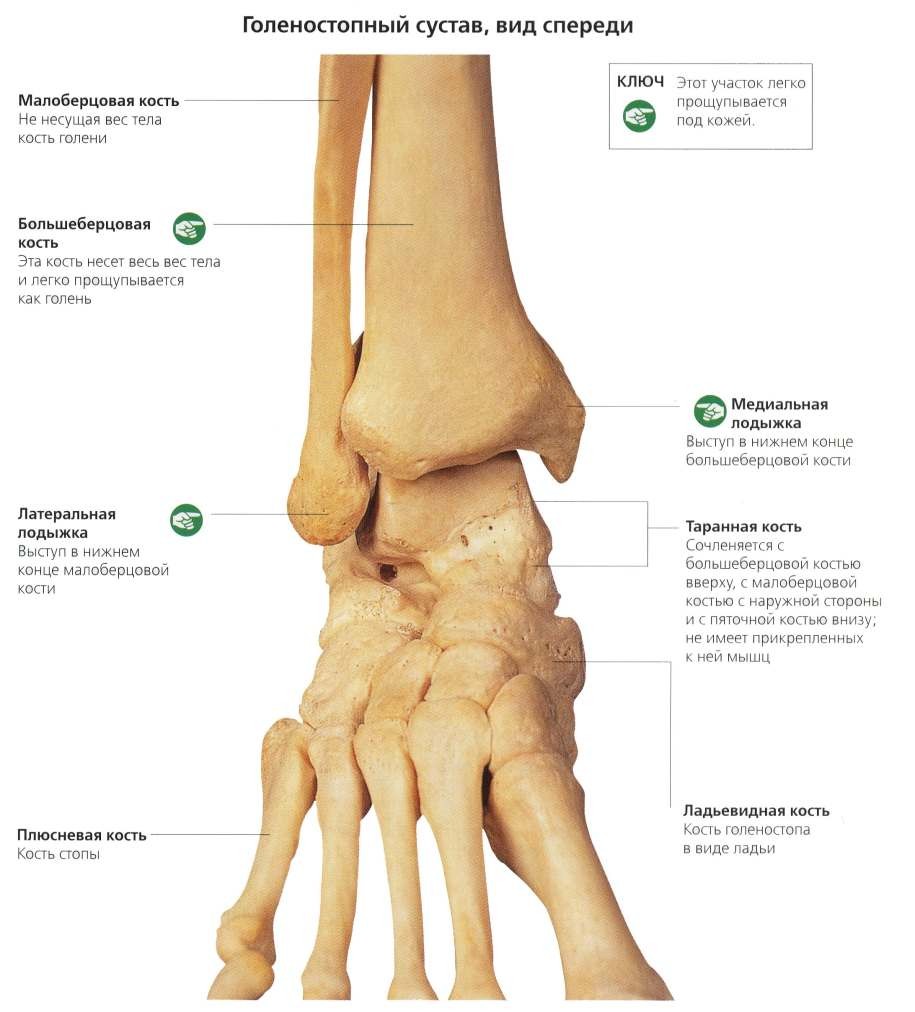
После проведения сопроводительных хирургических вмешательств, нестабильные и деформированные суставы еще можно вылечить при помощи операции эндопротезирования.
Лечение негативных воздействий деформаций стопы на протез верхнего голеностопного сустава требует высоко профессионализма и долголетнего опыта лечащего врача.
При деформации стопы (плоско-вальгусная деформация) мы проводим оперативное лечение, направленное на коррекцию костей предплюсны (остеотомия).
Во время остеотомии хирург формирует продольный свод стопы с фиксацией спицами и повязкой из гипса. При пронации пяточной кости выполняется поперечная остеотомия костей предплюсны на уровне где находятся клиновидные кости. Формирование продольного свода стопы проходит путем образования клиновидного регенерата основанием кнаружи и кверху.
Хирургическое сохранение суставов или эндопротезирование?
Перед тем, как определить какое лечение является для пациента более подходящим, врач принимает во внимание следующие факторы.- Сложность деформации голеностопного сустава.
- Вес пациента.
- Степень активности.
- Частота физических нагрузок.
- Возраст.
Коррекция сопутствующих изменений в голеностопном суставе оказывает положительное влияние на артроз. Потенциал операций, направленных на сохранение суставов вместе с современными возможностями остеосинтеза (пересадка кости) и лечением суставного хряща (трансплантация хряща в голеностопном суставе) значительно возрастает.
Как правило, лечение сопутствующих заболеваний помогает пациентам обойтись без эндопротезирования либо артродеза. Стремление избежать либо оттянуть операцию по эндопротезированию суставов может оказать положительное влияние на состояние здоровья пациента.
Стабилизация связок или пластика связок понижает вероятность возникновения артроза
Сохранение голеностопного сустава подразумевает…- устранение мешающих факторов (свободные суставные тела, воспаления синовиальной оболочки суставов)
- стабилизацию и регенерацию поврежденных хрящевых поверхностей.

- стабилизацию и пластику связок.
- восстановление природного положения оси нижних конечностей путем остеотомии пяточной либо таранной кости.
Помимо стабильности связок и сухожилий, важным аспектом является конгруэнтность — точное положение таранной кости и вилки голеностопного сустава. Если таранная кость — одна из костей предплюсны, которая формирует нижнюю часть голеностопных суставов; недостаточно уплотнена, существует вероятность перезагрузки на некоторые отделы этих компонентов. На другие отделы в голеностопном суставе нагрузка не оказывается. В перенагруженных областях наблюдается долгосрочное повреждение суставного хряща, а в области механически перенагруженных поверхностей развивается артроз.
Наша клиника предлагает лечение артроза голеностопного сустава на самом высоком уровне! Обращайтесь к нашим специалистам.
→ Подробнее о современном лодыжки протеза операции
Травмы голеностопного сустава. Повреждение связок
Каждый из нас хотя бы раз в жизни «подворачивал» ногу, особенно в гололёд или во время активных игр, или же занятий спортом, это всегда сопровождается сильным отёком, выраженной болью и резким ограничением движений в голеностопном суставе и стопе.
Но что же на самом деле происходит, когда мы подворачиваем ногу?
Начнём с анатомии. Голеностопный сустав фиксируется при помощи группы связок:
Снаружи (латерально) связки начинаются от наружной лодыжки, к ним относятся:
- передняя таранно-малоберцовая связка – крепится к шейке таранной кости
- задняя таранно-малоберцовая связка – к заднему отростку таранной кости
- пяточно-малоберцовая связка – спускается вниз, оканчиваясь на наружной поверхности пяточной кости.
На внутренней (медиальной) стороне голеностопного сустава расположена дельтовидная связка, которая начинается на медиальной лодыжке и делится на четыре части:
- большеберцово-ладьевидная часть – прикрепляется к ладьевидной кости стопы
- большеберцово-пяточная – крепится к пяточной кости
- передняя и задняя большеберцово-таранные части, прикрепляющиеся к таранной кости.

Механизмы повреждения связок голеностопного сустава
Теперь, когда мы разобрались, как же фиксируется наш голеностопный сустав, давайте рассмотрим, какие же есть механизмы повреждения связок голеностопного сустава. А таких механизмов есть два: инверсионный (когда стопа подворачивается внутрь) и эверсионный (когда стопа подворачивается кнаружи).
При инверсионном механизме – повреждаются связки латеральной лодыжки.
При эверсионном механизме – повреждаются связки внутренней лодыжки.
А вот так нога выглядит в жизни: гематома, сильный отёк.
Последствия травмы, такие как боль, отёк, гематома, нарушение функции, зависят от степени повреждения связок, чем больше степень – тем более выражены клинические проявления.
Степени повреждения связок
На данном этапе статьи возникает закономерный вопрос: а как же нужно правильно лечить повреждение связок голеностопного сустава?
Во-первых: индивидуальный подход к каждому пациенту, т.к. необходимо оценить степень повреждения связок, выраженность отёка и болевого синдрома, возможно даже провести дополнительные исследования.
Во-вторых: лечение необходимо назначать исходя из данных, полученных в пункте «во-первых».
Лечение может включать в себя:
- холод
- кинезиотейпирование
- ортезирование мягким или жёстким ортезом
- назначение противовоспалительных препаратов
- применение местных препаратов
Для более точной консультации, вы всегда можете обратиться в нашу клинику, у нас работают врачи-профессионалы, которые поставят верный диагноз и назначат лечение до полного выздоровления.
Логачев Владимир Игоревич, врач ортопед-травматолог Международной Инновационной Клиники
Повреждение связок голеностопного сустава — причины, симптомы, диагностика и лечение
Повреждения связок голеностопного сустава – частичный или полный разрыв связок, расположенных в области данного анатомического образования.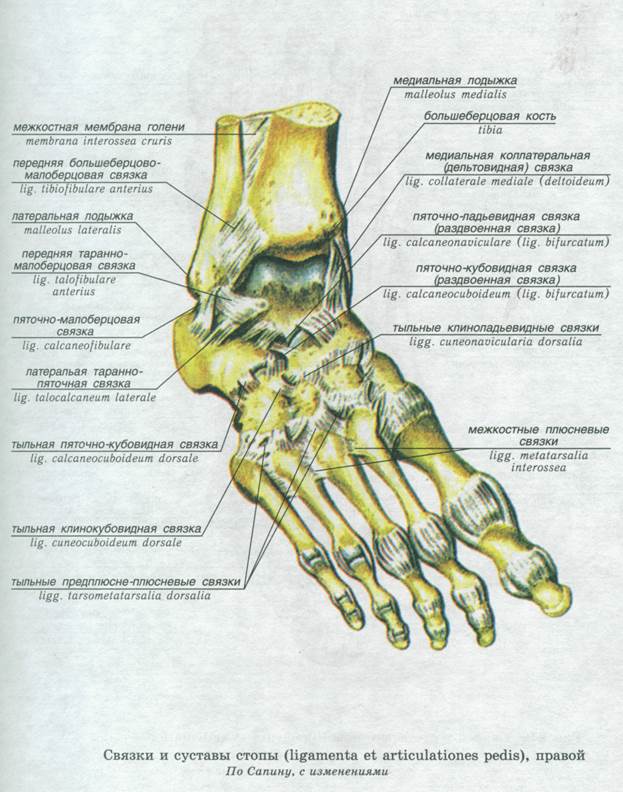 Чаще всего травма происходит в зимнее время при подворачивании стопы на льду, обледенелых ступенях и площадках. Клиника зависит от тяжести повреждения (растяжение, надрыв, полный разрыв), включает локальную отечность, боль, различное по объему ограничение движений в суставе и нарушение ходьбы. Диагностика осуществляется на основании жалоб и клинических симптомов, для исключения перелома назначается рентгенография. В лечении могут использоваться физиотерапевтические методы, наложение гипсовой лонгеты, лечебные пункции, теплые ванны и массаж.
Чаще всего травма происходит в зимнее время при подворачивании стопы на льду, обледенелых ступенях и площадках. Клиника зависит от тяжести повреждения (растяжение, надрыв, полный разрыв), включает локальную отечность, боль, различное по объему ограничение движений в суставе и нарушение ходьбы. Диагностика осуществляется на основании жалоб и клинических симптомов, для исключения перелома назначается рентгенография. В лечении могут использоваться физиотерапевтические методы, наложение гипсовой лонгеты, лечебные пункции, теплые ванны и массаж.
Общие сведения
Повреждения связок голеностопного сустава – достаточно частая травма. Растяжения, надрывы и разрывы связок составляют 10-12% от общего количества повреждений голеностопа. Надрывы, растяжения и разрывы связок этой анатомической зоны – одна из самых распространенных спортивных травм (около 19% всех повреждений у спортсменов). В ряде случаев нарушение целостности связочного аппарата может сочетаться с подвывихом или вывихом голеностопного сустава.
Причины
Чаще всего повреждение связок голеностопного сустава происходит в зимнее время при подворачивании стопы на льду, обледенелых ступенях и площадках. Кроме того, повреждение связок может наступить в результате прыжка с высоты (зачастую – небольшой) или ходьбы по неровной поверхности.
Патанатомия
Существует три группы связок, принимающих участие в фиксации голеностопного сустава. По наружной поверхности сустава расположены пяточно-малоберцовая, передняя и задняя таранно-малоберцовая связки, которые проходят вдоль наружной лодыжки и удерживают таранную кость от бокового смещения.
По внутренней поверхности сустава проходит дельтовидная (внутренняя коллатеральная) связка, состоящая из глубокого и поверхностного слоев. Поверхностный слой крепится к таранной и ладьевидной костям, глубокий – к внутренней части таранной кости. Третья группа связок, представленная межберцовым синдесмозом, задней поперечной, задними и передними межберцовыми связками, соединяет берцовые кости между собой.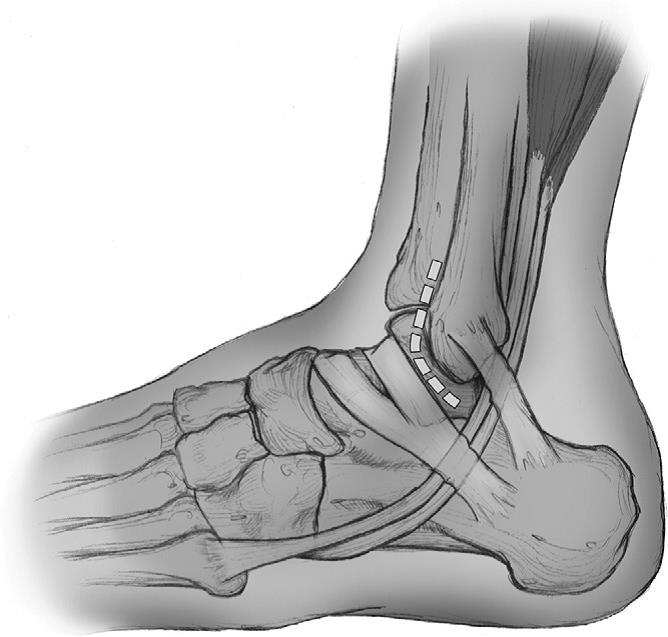 Чаще всего встречается повреждение наружной группы связок, обычно страдает передняя таранно-малоберцовая связка.
Чаще всего встречается повреждение наружной группы связок, обычно страдает передняя таранно-малоберцовая связка.
Классификация
Выделяют три типа повреждений связочного аппарата голеностопного сустава:
- Разрыв отдельных волокон. В быту такое повреждение обычно называют растяжением связок голеностопного сустава, однако, это название не соответствует действительному положению вещей, поскольку связки совершенно неэластичны и не могут растягиваться.
- Надрыв связок голеностопного сустава. Разрывается значительная часть волокон, но связки при этом продолжают выполнять свою поддерживающую функцию.
- Полный разрыв связок голеностопного сустава или их отрыв от места прикрепления.
Симптомы повреждения связок
Все три вида повреждений связочного аппарата голеностопного сустава сопровождаются одинаковыми клиническими признаками, однако, выраженность этих признаков напрямую зависит от тяжести повреждения. Пациент жалуется на боли при ходьбе. Визуально выявляется припухлость и кровоподтек в области повреждения. Пальпация травмированных связок болезненна. Возможен гемартроз.
При растяжении связок голеностопного сустава отек локальный, пострадавший испытывает боли, но сохраняет способность ходить. При надрыве связок голеностопного сустава отек распространяется на наружную и переднюю поверхность стопы. Ходьба затруднена из-за боли. Полный разрыв связок голеностопного сустава сопровождается гемартрозом, выраженным отеком, кровоподтеками, распространяющимися на тыльную и подошвенную поверхность стопы. Ходьба резко затруднена, иногда – невозможна из-за боли.
Диагностика
Диагноз устанавливается на основании жалоб, анамнеза и данных объективного осмотра. Несостоятельность связок подтверждается положительным симптомом «выдвижного ящика», для проверки которого врач одной рукой держит голень пациента, а другой – смещает стопу.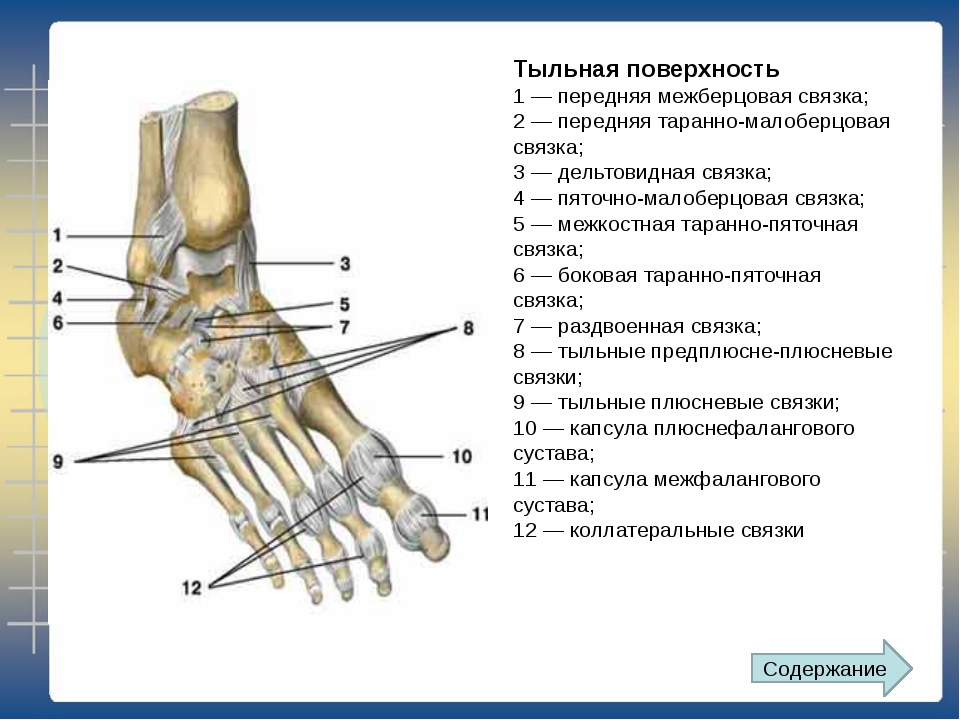 При разрыве передней порции боковых связок стопа смещается кпереди. При разрыве боковых связок отмечается увеличение боковой подвижности стопы. Исследование проводится травматологом-ортопедом в сравнении со здоровым суставом. Для исключения перелома осуществляют рентгенографию.
При разрыве передней порции боковых связок стопа смещается кпереди. При разрыве боковых связок отмечается увеличение боковой подвижности стопы. Исследование проводится травматологом-ортопедом в сравнении со здоровым суставом. Для исключения перелома осуществляют рентгенографию.
Лечение повреждения связок
Лечение первой и второй степени повреждения проводится амбулаторно. Пациенту с растяжением связок голеностопного сустава рекомендуют накладывать на сустав тугую восьмиобразную повязку. В первые двое суток с момента травмы к месту повреждения прикладывают холод, а затем – тепло. Со 2-3 дня назначают физиолечение (массаж, аппликации озокерита и парафина, переменное магнитное поле). Больному разрешают ходить.
Тугая повязка будет максимально эффективной только, если соблюдать технику ее наложения. При повреждении наружной группы связок стопу выводят в положение пронации (подошвенной стороной кнаружи), при травме внутренней группы связок – в положение супинации (подошвенной стороной кнутри), при надрывах и разрывах межберцовых связок – в положение сгибания. Таким образом обеспечивается минимальное натяжение поврежденных связок. Бинт накладывают так, чтобы каждый тур повязки сближал концы травмированных связок.
При растяжениях связок голеностопного сустава трудоспособность восстанавливается в срок от 7 до 14 дней. При надрывах связок голеностопного сустава на голень больного накладывают гипсовую лонгету сроком на 10 дней. Физиолечение назначают со 2-3 дня с момента травмы. На время лечения гипс снимают. Трудоспособность восстанавливается примерно через 3 недели.
Больных с полным разрывом связок голеностопного сустава госпитализируют в отделение травматологии и ортопедии. При выраженном болевом синдроме вводят 1-2% новокаин в область повреждения. При гемартрозе выполняют пункцию для удаления крови и введения в сустав 10-15 мл новокаина. На ногу накладывают гипсовую лонгету сроком на 2-3 недели. Назначают УВЧ на область травмы.
Назначают УВЧ на область травмы.
Для улучшения питания поврежденной области пациенту с первых дней рекомендуют двигать пальцами стопы, напрягать мышцы голени, сгибать и разгибать коленный сустав. После снятия повязки назначают ЛФК, массаж и теплые лечебные ванны. В течение двух месяцев с момента повреждения показано ношение тугой повязки для полного восстановления связки и предупреждения ее повторных разрывов в месте заживления.
Растяжение связок. Лечение и профилактика
Что делать при растяжении связок, если мышца вообще «не слушается»? После первой помощи при растяжении связок следует немедленно обратиться в медицинское учреждение, с целью исключить возможный полный разрыв какой-либо из мышц, в случае которого травмируемому потребуется хирургическое вмешательство. При растяжении мышцы она продолжает функционировать, правда, вы ощущаете боль и испытываете некоторый дискомфорт. В спорте чаще всего встречаются растяжения бедренных мышц и мышц паховой области. В быту к этим двум зонам можно добавить еще и позвоночник.
Реабилитация при растяжении связок зависит от тяжести травмы и возраста пострадавшего. Встречаются достаточно тяжелые растяжения связок — реабилитация в этих случаях может затянуться надолго, до года.
Растяжение связок голеностопного сустава.
Растяжение связок голеностопа или растяжение связок голеностопного сустава – одно из самых серьезных растяжений связок. Назначается интенсивное лечение, т.к. в тяжелых случаях его отсутствие может привести к снижению или даже утрате трудоспособности на всю жизнь. То же относится к неправильному лечению. Вместе с тем, утверждение, что растяжение связок стопы хуже, чем перелом ее костей, неверно: в большинстве случаев при квалифицированной медицинской помощи прогноз благоприятный.
Возникает еще и вопрос, как лечить растяжение связок голеностопа, когда сам диагноз стоит под вопросом? Дело в том, что любое растяжение связок стопы с отсутствием перелома на рентгеновском снимке многими хирургами определяется как именно растяжение связок. В действительности же во многих случаях на фоне растяжения связок голеностопоного сустава наблюдается еще и вывих сустава, который нередко сочетается с переломом кости. Еще 10-15 лет назад в медицине господствовала точка зрения, что вывих голеностопного сустава, перелом костей этого сустава и растяжение связок голеностопа встречаются чаще всего одновременно. В настоящее время эта точка зрения опровергнута, поскольку легкие растяжения голеностопного сустава (и даже его вывихи) больные переносят на ногах; диагноз ставится уже намного позже, когда могут возникнуть серьезные последствия в виде повторных вывихов сустава.
В действительности же во многих случаях на фоне растяжения связок голеностопоного сустава наблюдается еще и вывих сустава, который нередко сочетается с переломом кости. Еще 10-15 лет назад в медицине господствовала точка зрения, что вывих голеностопного сустава, перелом костей этого сустава и растяжение связок голеностопа встречаются чаще всего одновременно. В настоящее время эта точка зрения опровергнута, поскольку легкие растяжения голеностопного сустава (и даже его вывихи) больные переносят на ногах; диагноз ставится уже намного позже, когда могут возникнуть серьезные последствия в виде повторных вывихов сустава.
Следует различать два вида растяжения связок голеностопа. Первый вид — повреждение нескольких волокон наружной связки, при этом устойчивость сустава сохранена. Второй вид — вывих сустава, вызванный отрывом передних и средних групп волокон внешней связки от кости лодыжки, что вызывает нестабильность надпяточной кости, которая выходит из суставной вилки при каждом подвертывании стопы. Второй вид можно диагностировать только по материалам клинического исследования.
Наиболее типичным механизмом растяжения связок голеностопа является подвертывание стопы внутрь или наружу. Случается чаще в зимнее время на гололеде, обледенелых ступенях и тротуарах, на ровной поверхности в «нетрезвом виде» и т.п. Также возможно подобное повреждение при прыжках, во время занятия спортом, связанным с прыжками, например, паркуром, парашютным спортом и т.п.
Повреждению чаще всего подвергаются наружные связки голеностопного сустава. Это происходит при неловких движениях, нередко у женщин при неумелой ходьбе на высоком каблуке. В этом случае при растяжении связок стопы может быть повреждена связка между таранной и малоберцовой костями, а также — между пяточной и малоберцовой костями.
К растяжению связок голеностопного сустава предрасполагает само строение голеностопного сустава и особенности передвижения человека по сравнению с другими млекопитающими. Голеностоп с латеральной стороны соединяют три связки: передняя таранно-малоберцовая, задняя таранно-малоберцовая и малоберцово-пяточная.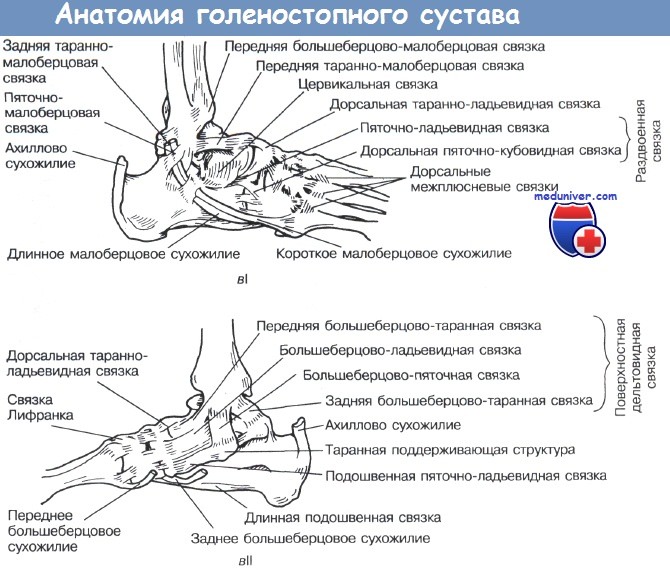 При растяжении голеностопа первой чаще всего рвется передняя таранно-малоберцовая связка. Только после этого возможно повреждение малоберцово-пяточной связки. Таким образом, если передняя таранно-малоберцовая связка находится в неповрежденном состоянии, можно предполагать, что малоберцово-пяточная связка также не повреждена. При растяжении связок стопы при повреждении передней таранно-малоберцовой связки необходимо обратить внимание на состояние малоберцово-пяточной связки. В большинстве случаев отмечается изолированное повреждение передней таранно-малоберцовой связки, а совместное повреждение передней таранно-малоберцовой связки и латеральной малоберцово-пяточной связки отмечается гораздо реже, в то время как разрывы задней таранно-малоберцовой встречаются в единичных случаях.
При растяжении голеностопа первой чаще всего рвется передняя таранно-малоберцовая связка. Только после этого возможно повреждение малоберцово-пяточной связки. Таким образом, если передняя таранно-малоберцовая связка находится в неповрежденном состоянии, можно предполагать, что малоберцово-пяточная связка также не повреждена. При растяжении связок стопы при повреждении передней таранно-малоберцовой связки необходимо обратить внимание на состояние малоберцово-пяточной связки. В большинстве случаев отмечается изолированное повреждение передней таранно-малоберцовой связки, а совместное повреждение передней таранно-малоберцовой связки и латеральной малоберцово-пяточной связки отмечается гораздо реже, в то время как разрывы задней таранно-малоберцовой встречаются в единичных случаях.
Бывают случаи, когда связка отрывается полностью вместе с кусочком костной ткани, к которому она прикрепляется. Этот участок кости виден на рентгеновском снимке.
Предрасполагающим фактором растяжения связок голеностопа иногда бывает слабость малоберцовых мышц, которая может быть связана с патологиями межпозвоночного диска нижних уровней. Подобная патология приводит к поражению малоберцового нерва. Второй возможный предрасполагающий фактор — особенности установки передней части стопы, которые создают тенденцию к развороту ее наружу, что неосознанно компенсируется поворотом внутрь в подтаранном суставе при ходьбе. У некоторых людей предрасположенность к растяжениям голеностопа вызвана врожденной так называемой варусной деформацией подтаранного сустава, то есть одной из форм плоскостопия, для которой характерно приведенное положение стопы. Внутреннее отклонение стопы свыше 0° обусловливает варусную деформацию стопы (pes varus).
Растяжение связок голеностопа. Симптомы.
Признаками растяжения связок голеностопа являются: боль при пальпации в зонах прикрепления к кости тех связок, что возможно были повреждены; при этом боль усиливается при повторении движений сустава, аналогичных тем, что привели к травме. В области повреждения наблюдается отек, кровоподтёк в области голеностопного сустава. Также наблюдается кровоизлияние в полость сустава.
В области повреждения наблюдается отек, кровоподтёк в области голеностопного сустава. Также наблюдается кровоизлияние в полость сустава.
Растяжения связок голеностопа, Лечение.
Перед тем как лечить растяжение связок голеностопа, необходимо в первую очередь установить степень тяжести травмы. При растяжении связок голеностопа лечение зависит от степени тяжести растяжения. При легких растяжениях на лодыжку и стопу достаточно наложить эластичную повязку, приложить к области травмы емкости со льдом, зафиксировать голеностопный сустав в приподнятом положении, По мере улучшения состояния и снижения боли физическая нагрузка увеличивается, увеличивается и ее продолжительность. Поскольку целостность опорно-двигательного аппарата находится под угрозой из-за растяжения связок голеностопа, лечение должно быть направлено на восстановление подвижности, чего невозможно добиться без участия самого пациента.
В случае растяжения связок голеностопа лечение включает как специальный поддерживающий суппорт, так и противовоспалительные средства: ультразвук, мануальную терапию и иные методы. Злоупотребление поддерживающим суппортом нежелательно, поскольку это может ослабить сустав и связки. Как только болевые ощущения утихнут, следует начать ходить с костылем, частично опираясь на больную ногу, постепенно перенося на сустав все большую нагрузку, в то время как лечить растяжение связок голеностопа без увеличения подвижности бессмысленно. При растяжении связок стопы лечение народными методами также возможно: при растяжении связок голеностопа показаны мази согревающего действия на стадии разрабатывания сустава, но никак не при оказании первой помощи.
При растяжениях средней тяжести накладывается фиксирующее приспособление на срок до 3 недель. Это позволяет человеку опираться на фиксированную поврежденную лодыжку. При тяжелых растяжениях может быть необходима операция. Ряд хирургов придерживается точки зрения, что хирургическое восстановление сильно поврежденных и порванных связок лишнее, ничем не отличается от консервативного лечения. Прежде чем человек сможет нормально двигаться и заниматься трудовой деятельностью, ему необходимо пройти курс физиотерапии, лечебной физкультуры, что поможет приобрести нормальную двигательную активность, укрепить мышцы и сухожилия, восстановить равновесие.
Прежде чем человек сможет нормально двигаться и заниматься трудовой деятельностью, ему необходимо пройти курс физиотерапии, лечебной физкультуры, что поможет приобрести нормальную двигательную активность, укрепить мышцы и сухожилия, восстановить равновесие.
Растяжение связок коленного сустава.
Если растяжение связок коленного сустава сопровождается гемартрозом коленного сустава, это влечет появление эластической припухлости в зоне переднебокового угла сустава, при прощупывании этой припухлости ощущается зыбление. Если наружная или внутренняя боковая связка разорваны полностью, заметны нарушения походки: нога становится нестабильной в суставе, это проявляется хромотой или подворачиванием голени. При обследовании сустава в этом случае обычно не наблюдается гемартроз, виден только отек, кровоподтек становится заметным позже. Если имеет место разрыв боковых связок, прослеживается чрезмерная подвижность (нестабильность) голени при её отклонении силой.
В данных условиях диагностика разрыва крестообразных связок на ранних этапах осложняется отсутствием возможности исследования симптома выдвижного ящика, который обычно прослеживается при растяжениях или разрывах крестообразных связок. Изучение этого симптома становится возможным только через несколько дней, когда кровоизлияние сойдет само по себе, или после пункции сустава и эвакуации крови.
При неполном разрыве связок (растяжении связок коленного сустава), который не вызывает резкого болевого синдрома и гемартроза, лечение обычно заключается в наложении тугой повязки в форме восьмерки и воздействии холодом (сначала), а через 1–2 дня — теплом. Также применяют УВЧ, электрофорез на область повреждения.
При растяжении связок колена разрыв собственной связки надколенника или травма сухожилия квадрицепса характеризуется резким нарушением походки: нога пострадавшего подгибается при попытке на нее опереться; при полном разрыве невозможно поднять ногу прямо: бедро поднимается, а голень провисает.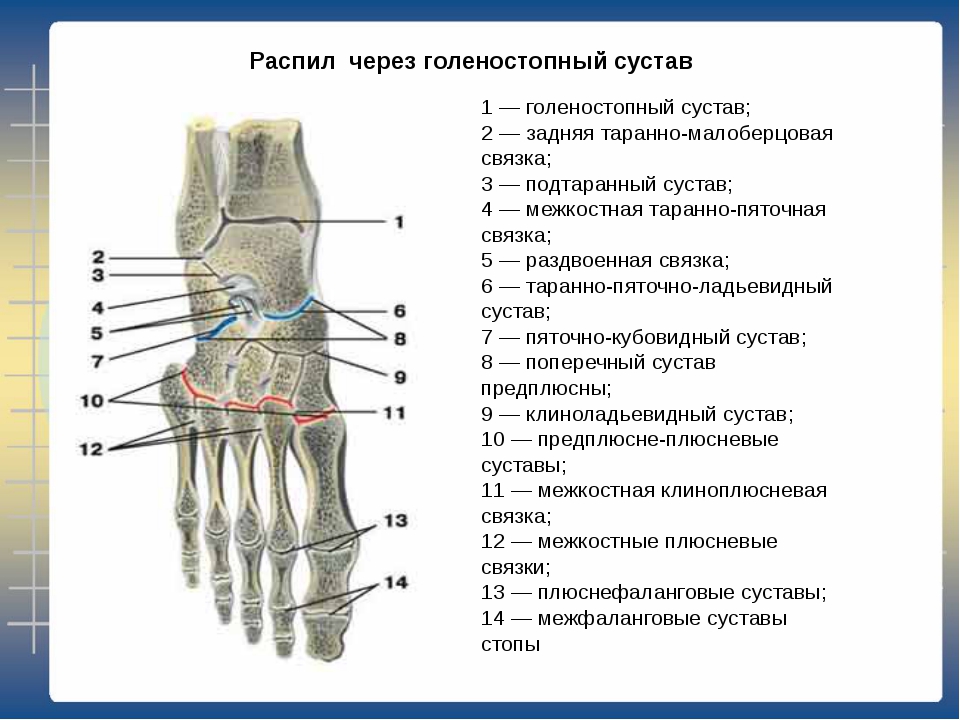 Гемартроза при этой травме не бывает. При такой форме растяжения связок коленного сустава лечение должно проводиться хирургом.
Гемартроза при этой травме не бывает. При такой форме растяжения связок коленного сустава лечение должно проводиться хирургом.
Наиболее типичным осложнением при данном виде травмы является гемартроз – кровоизлияние в сустав. В этом случае растяжения связок колена показана пункция полости коленного сустава с целью удаления из нее крови. Для уменьшения отека и кровоизлияния в область травмы коленного сустава назначается УВЧ терапия. Хороший результат дают теплые ванны, занятия ЛФК, массаж мышц поврежденной конечности, тугое бинтование или иные способы фиксации. Данные процедуры обязательны в течение первых трех недель после получения травмы. Если и после этого наблюдается то, что называется медиками «выдвижным ящиком», т.е., нестабильность коленной чашечки, то, по всей видимости, необходимо лечение растяжения связок коленного сустава в виде хирургического вмешательства.
В тяжёлых случаях при разрыве крестообразной связки и связок мениска допускается операция по устранению возникшего дефекта путем артроскопии. При полном разрыве боковой связки также показано хирургическое лечение. Нередко поставить точный диагноз, полный или не полный разрыв, без рентгеновской диагностики не в состоянии даже опытный хирург. Консервативное лечение подразумевает, прежде всего, использование гипсовых фиксаторов, которые удерживают сустав под углом 170°.
При растяжениях связок коленного сустава, которые не осложнены болевым синдромом и гемартрозом, трудоспособность обычно восстанавливается через 7–10 дней.
Растяжение связок локтевого сустава.
«Локоть теннисиста». Осложнение, которое возникает из-за постоянных спортивных нагрузок на сустав, выражается ощущением боли по внешней поверхности локтевого сустава. Название связано с тем, что очень часто данная патология встречается у профессиональных теннисистов. Поскольку мышца прикреплена к основанию пясти среднего пальца, любое усиленное разгибающее движение среднего пальца с сопротивлением сразу вызывает болевые ощущения в локте и предплечье.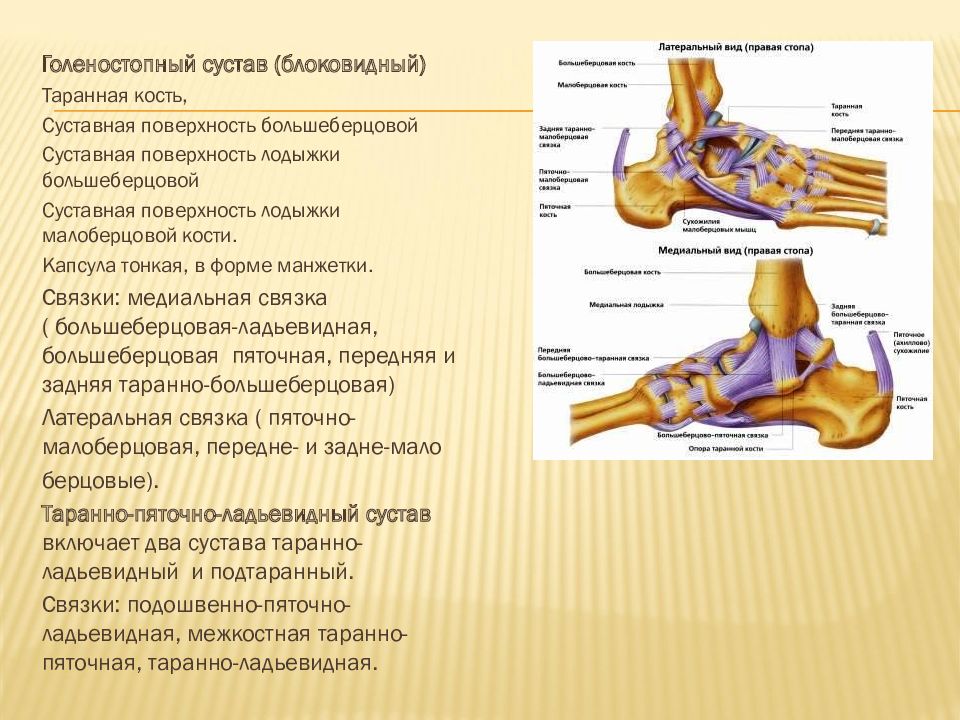
«Локоть игрока в гольф». Осложнение формируется в результате постоянных разрывов волокон сухожилий мышц-сгибателей предплечья и связок локтевого сустава, что непосредственно связано с растяжением связок локтевого сустава.
«Локоть бейсболиста». Осложнение в результате систематически повторяющихся движений локтя по траектории, сходной с броском мяча. У пострадавшего отмечают микроразрывы сухожилий мышц.
Профилактика: в целях профилактики растяжения связок локтевого сустава избегать при тренировках полного разгиба локтя «до упора», должен оставаться небольшой резерв, особенно при метательных или ударных движениях.
Растяжение связок плечевого сустава, растяжение связок руки.
Плечевой сустав состоит из следующих частей: плечевой кости, лопатки и ключицы. Вращательная манжета соединяет лопатку с плечевой костью. Образована сухожилиями следующих мышц: подостной, надостной, подлопаточной, малой круглой. При помощи сухожилий мышцы прикрепляются к костям плеча. Растяжение связок не следует путать с травмами сухожилий, которые могут привести к отрыву ключицы. В суставной впадине лопатки, или гленоидальной впадине (второе название), головка плечевой кости фиксируется за счет этих мышц. Гленоидальная впадина по форме мелкая и плоская. Сама суставная капсула представляет собой замкнутый соединительно-тканный мешочек, она расположена вокруг суставных концов костей. Полость капсулы заполнена синовиальной жидкостью, функция которой — увлажнение суставных поверхностей. Суставная капсула снаружи укреплена связками. Суставная капсула плечевого сустава отличается от других большей свободой, благодаря чему плечо может совершать самые разнообразные движения. Чрезмерным угловым отклонениям верхней конечности препятствуют связки. В случае превышения предела их прочности происходит растяжение связок руки, которое нередко сочетается с вывихом.
Обычно причинами растяжения связок плечевого сустава становится непрямое воздействие. Клиническая картина зависит от степени повреждения. Растяжение связок плечевого сустава отличается от других растяжений связок отсутствием выраженного отека.
Растяжение связок плечевого сустава отличается от других растяжений связок отсутствием выраженного отека.
Лечение: в зону растяжения связок руки вводят новокаин. Повязкой Дезо осуществляют иммобилизацию руки. При значительных повреждениях конечность укладывают на отводящую шину. По прошествии трех дней с момента травмы назначают физиотерапию и ЛФК. Первоначально показана обезболивающая терапия с иммобилизацией сустава. Затем назначается отсасывающий массаж и гидрокинезитерапия.
Результатом растяжений связок плеча может стать их нестабильность. Если же оно осложнено вывихом или подвывихом плечевого сустава, результатом может стать дистрофический процесс в мягких тканях околосуставной зоны. Этот процесс носит название плечелопаточного периартроза.
Растяжение связок шеи и поясницы
Растяжение связок шеи или поясницы во многих случаях сочетается с растяжением мышц спины. Поскольку эти травмы довольно трудно отличить по симптомам друг от друга (в медицинской литературе нередко применяется общий термин «мягкотканная травма» спины).
В случае травм нижней части позвоночника фактором риска является слабое развитие мышц нижней части туловища, которое может быть вызвано как уже перенесенными травмами или патологиями, так и банальной недостаточной тренированностью. Повышенная масса тела также играет свою отрицательную роль. Повышенная нагрузка на нижние отделы позвоночника, связанная с ожирением, реже с беременностью, приводит к появлению хронического компенсаторного искривления вперед нижних отделов спины.
Растяжение связок шеи и поясницы по статистике является самой частой причиной болей в спине у изначально здоровых, не страдающих хроническими патологиями, людей. Так как связки, особенно позвоночника, плохо снабжаются кровью, процесс их заживления занимает не менее полутора месяцев, в редких случаях растягиваясь на срок до года.
Лечение растяжения связок позвоночника предполагается чаще всего консервативное, в первую очередь, связанное с применением анальгетиков, противовоспалительных препаратов, физиотерапии.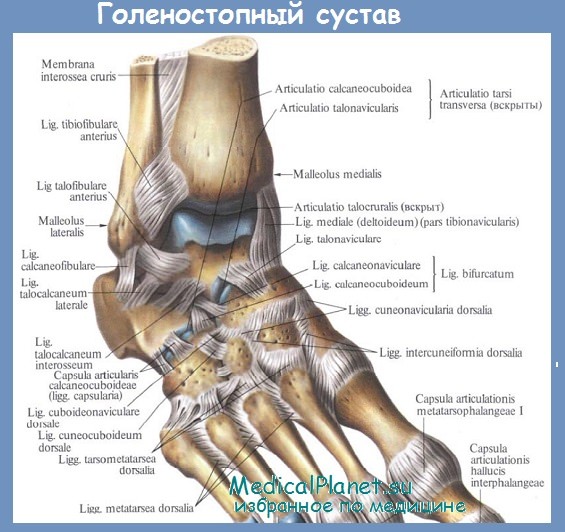 Обязателен покой, в ряде случаев показано фиксирование пострадавшего отдела позвоночника, шеи либо поясницы, при помощи корсета, в том числе и при реабилитационной терапии.
Обязателен покой, в ряде случаев показано фиксирование пострадавшего отдела позвоночника, шеи либо поясницы, при помощи корсета, в том числе и при реабилитационной терапии.
Растяжение связок стопы, разрыв связок голеностопа
Повреждение связок голеностопного суставаТравмы связок голеностопа – частое повреждение нижней конечности. Разрывы и растяжение голеностопных связок составляют 12% от всех видов повреждений голеностопного сустава. Растяжение связок голеностопа наблюдается преимущественно зимой, когда люди поскальзываются на скользкой поверхности. Подвержены травме люди, занимающиеся спортом.
Клиническая картина растяжения или разрыва связок голеностопа у каждого человека может отличаться. Интенсивность проявления признаков зависит от тяжести клинического случая, наличия или отсутствия сопутствующих повреждений. Растяжение связок стопы сопровождается болью, ограниченностью движений и формированием обширного отека. Лечение включает физиотерапевтические методики, иммобилизацию конечности, проведение лечебного массажа.
Механизм травмыРастяжение или разрыв связок стопы диагностируется в 12% случаев от всех травм сустава голеностопа. Происходит чаще в период зимних холодов, когда человек поднимается по скользким ступенькам либо поскальзывается на льду.
У спортсменов разрыв связок голеностопа случается при неправильной позиции ног в приземлении после прыжка. Травмируется связочный аппарат при ходьбе или беге на неровной дороге, когда подворачивается нога. Растяжение связок голеностопа, учитывая механизм повреждения, сопровождается в большинстве случаев подвывихом.
Анатомические особенностиСустав голеностопа окружен тремя видами связок, отвечающих за его фиксацию в статичном положении. С наружной стороны находятся задняя и передняя таранно-малоберцовые связки, а также пяточно-малоберцовая. Проходят они по латеральной части лодыжки и отвечают за то, что кость голени находится в статичном положении и не сдвигается в сторону при физической нагрузке.
Проходят они по латеральной части лодыжки и отвечают за то, что кость голени находится в статичном положении и не сдвигается в сторону при физической нагрузке.
С внутренней стороны голеностопа находится коллатеральная связка, состоящая из 2-х слоев. Через поверхностный слой она прикрепляется к таранной кости, второй глубокий слой соединяется с медиальной стороной таранной кости. Межберцовый синдесмоз, межберцовые связки, задняя и передняя, образуют еще одну группу фиксирующего голеностоп аппарата. Разрыв и растяжение связок голеностопа, как правило, приходится на латеральную часть голеностопа.
Как могут травмироваться?Исходя из степени тяжести клинического случая, выделяют следующие виды повреждений связочного аппарата голени:
- разрыв связок голеностопа, сопровождаемый возникновением микротрещин на некоторых волокнах;
- неполный разрыв связок стопы, или иначе надрыв. Характеризуется данное состояние нарушением целостности большей части волокон, но в общем связка остается целой и может выполнять стабилизирующую функцию по фиксации голени;
- разрыв связок голеностопа полного типа – все волокна разорваны посередине либо оторваны в месте, где они крепятся к костной ткани.
Симптоматическая картина и методы терапии разрыва связок стопы зависят от типа повреждения.
Как проявляется?Разрыв или растяжение связок стопы имеют одинаковые признаки, но степень их выраженности зависит от того, были ли волокна разорваны частично или полностью. Если произошло растяжение связок голеностопа, без разрыва их волокон, человек испытывает умеренную боль, которая может незначительно усиливаться во время ходьбы.
Появляется отечность, прикосновение к поврежденной конечности приводит к усилению боли. Растяжение связок стопы характеризуется формированием отека на четко ограниченной области, боль выраженная, но двигательная активность конечности сохраняется.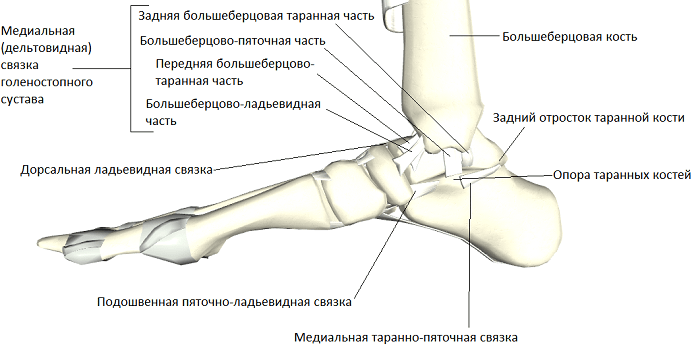
В случае, когда разрыв связок голеностопа сопровождается полным нарушением целостности всех волокон, либо связка отрывается от костной ткани, на коже формируется обширный отек, возникает гемартроз, видны кровоподтеки. Боль сильная, из-за которой движения конечности ограничены либо невозможны. На то, что связки не в состоянии стабилизировать сустав, указывает такой признак, как симптом выдвижного ящика.
Чтобы диагностировать данное состояние, врач-ортопед держит голень, одновременно сдвигая стопу в сторону. Если был разрыв латеральных связок, стопа будет чрезмерно подвижной. Учитывая индивидуальные особенности анатомии каждого человека, данная манипуляция проводится на здоровой конечности, чтобы сравнить, как ведет себя стопа.
ТерапияНезначительное растяжение связок стопы с сохранением целостности волокон лечится в Центре спортивной травматологии и восстановительной медицины консервативными методиками. Чтобы предупредить еще большое повреждение связочного аппарата, голеностоп фиксируется ортезом либо путем наложения тугой повязки, которая наматывается восьмиобразным типом.
Для купирования таких признаков растяжения связок голеностопа, как боль и отек, первые 2 дня после травмы нужно прикладывать к конечности холод, процедура чередуется с теплыми компрессами. При отсутствии осложнений, когда пациента больше не беспокоит боль, можно приступать к реабилитации.
Восстановительная программа после растяжения связок голеностопа включает выполнение упражнений лечебной физкультуры, направленных на постепенную разработку сустава голеностопа. Степень нагрузки на поврежденную конечность увеличивается медленно.
Чтобы временная иммобилизация стопы дала положительный результат, необходимо знать, как правильно накладывать фиксирующую повязку:
- Если случилось повреждение латеральных связок, которые проходят по наружному краю голени, стопа должна находиться в пронации, то есть стороной подошвы, направленной наружу.

- При травме медиальных, внутренних связок стопа при мотании повернута внутрь.
- Если случился частичный надрыв, стопа должна находиться в согнутом положении.
Правильное мотание фиксирующей повязки способствует уменьшению нагрузки на связочный аппарат голеностопа. После растяжения двигательная активность конечности восстанавливается через 1-2 недели. После надрыва волокон фиксирующую повязку необходимо носить не менее 10 суток. Для ускорения восстановления связочных волокон через 3 дня после травмы назначается прохождение физиотерапевтических процедур.
При полном разрыве связок нога фиксируется гипсовой повязкой, для купирования ярко выраженного болевого симптома назначаются инъекции Лидокаина, вводить который необходимо непосредственно в голеностоп. Гипс снимается через 3 недели. После снятия фиксирующих повязок следует реабилитационная программа, включающая выполнение упражнений лечебной физкультуры, физиотерапевтические процедуры и массаж.
Медиальная связка голеностопного сустава — Physiopedia
Введение
Дельтовидная связка (или медиальная связка голеностопного сустава) представляет собой прочную плоскую треугольную связку. Он состоит из 4 связок, образующих треугольник, соединяющий большеберцовую кость с ладьевидной, пяточной и таранной костями [1] . Он прикрепляется вверху к верхушке, а также к переднему и заднему краям медиальной лодыжки. Подошвенную пяточно-ладьевидную связку можно рассматривать как часть комплекса медиальной связки.
Дельтовидная связка состоит из поверхностного и глубокого компонентов.
Поверхностные компоненты:
- Большеберцовая пяточная связка опускается почти вертикально на всю длину стопы, прикрепляясь к пяточной кости снизу
- Тибионно-ладьевидная связка проходит вперед к ладьевидной бугристости (прикрепляется к ней спереди [1] ), позади которой они сливаются с медиальным краем подошвенно-пяточно-ладьевидной связки
- Задняя поверхностная большеберцовая связка проходит сзади-латерально к медиальной стороне таранной кости и ее медиальному бугорку
- Большеберцовая связка спускается вертикально и сливается с волокнами пружинной связки
Глубокие компоненты:
- Передняя большеберцовая связка (ATTL) проходит от кончика медиальной лодыжки до несуставной части медиальной поверхности таранной кости.
 Его пересекают сухожилия задней большеберцовой мышцы и длинного сгибателя пальцев
Его пересекают сухожилия задней большеберцовой мышцы и длинного сгибателя пальцев - Задняя глубокая тибиоталарная связка (PDTL) от медиальной лодыжки до таранной кости покрыта поверхностной задней тибиоталарной и большеберцовой пяточной связками
Передняя и задняя большеберцовая тибиоталарная связка прикрепляет большеберцовую кость к таранной кости [1] [1]
[2]
Клинически значимая анатомия
Дельтовидная связка прикрепляет медиальную лодыжку к нескольким костям предплюсны.В отличие от поверхностного слоя этой связки, глубокий слой внутрисуставный и покрыт синовиальной оболочкой. Анатомически, как правило, поверхностные компоненты возникают из переднего бугорка медиальной лодыжки, а глубокие компоненты возникают из межколликулярной борозды (лодыжки) и заднего бугорка медиальной лодыжки.Поверхностная дельтовидная мышца берет начало в переднем и нижнем аспектах медиальной лодыжки, разветвляясь и отправляя 3 связки к ладьевидной и подошвенной пяточно-ладьевидной (пружинной) связке, к Sustenaculum tali пяточной кости и к медиальному бугорку.Он также частично покрыт влагалищами сухожилий и фасцией голени. Он в первую очередь сопротивляется выворачиванию задних конечностей; Большеберцовая часть подвешивает пружинную перевязку и предотвращает смещение головки таранной кости вовнутрь, а большеберцовая пяточная часть предотвращает вальгусное смещение.
Глубокая дельтовидная мышца берет начало на задней границе переднего бугорка, межколликулярной борозды и заднего бугорка. Он ориентирован поперечно и проникает во всю несуставную поверхность медиальной таранной кости.Глубокая дельтовидная мышца расширяет функцию медиальной лодыжки, предотвращает латеральное смещение и внешнее вращение таранной кости (это особенно важно при подошвенном сгибании, когда глубокая дельтовидная кость имеет тенденцию втягивать таранную кость во внутреннее вращение).
Средняя стабильность голеностопного сустава обеспечивается прочной дельтовидной связкой, передней большеберцовой связкой и костным пазом. Из-за костного сочленения между медиальной лодыжкой и таранной костью медиальные растяжения связок голеностопного сустава встречаются реже, чем боковые.Механизм повреждения медиального растяжения связок голеностопного сустава — чрезмерный выворот и тыльное сгибание. [3] [3]
Изолированные травмы дельтовидной связки крайне редки и обычно возникают в сочетании с переломами боковой лодыжки. Их лечат, распознавая комплекс травмы и стабилизируя боковую сторону, будучи уверенным, что паз уменьшен. [4]
[5]
Физический осмотр
Eversion Test-
В нейтральном режиме он оценивает комплекс поверхностных дельтовидных связок.
Нагрузочный тест с внешним вращением оценивает синдесмотические связки и дополнительно — глубокую дельтовидную связку;
Тест выполняется путем выворачивания и отведения пятки одной рукой, а другой — стабилизации большеберцовой кости (и малоберцовой кости). Повышенная слабость или боль указывают на положительный результат теста [6] .
[7]
Рентгенологическая диагностика травмы
Дельтовидная мышца обычно отделяется от прикрепления большеберцовой кости, часто с небольшими костными пластинками, видимыми на рентгеновских снимках;
- Разрыв дельтовидной связки можно диагностировать с относительной уверенностью, если медиальное свободное пространство между таранной костью и средней лодыжкой увеличено
- Боковое смещение таранной кости с увеличением медиальной суставной щели (> 3 мм), но это может быть заметно только при просмотре напряженного состояния или на пленках после литья, после того как спадет отек;
- : наличие болезненности медиального отдела и видимого пространства> 5 мм указывает на существенное повреждение дельтовидной связки;
Лечение дельтовидной слезы
- такие повреждения следует рассматривать как бималлеолярные переломы с ORIF боковой лодыжки;
- Обычное исследование медиальной стороны голеностопного сустава не требуется, если нет доказательств того, что часть дельтовидной связки вошла в сустав и блокирует сокращение таранной кости.

[8]
Менеджмент физиотерапии
Чтобы избежать растяжения связок голеностопного сустава или нестабильности голеностопного сустава, существуют реабилитационные упражнения, которые укрепляют или повторно тренируют медиальные связки голеностопного сустава. Эти связки важны, поскольку они предотвращают чрезмерный выворот голеностопного сустава (травма выворота).
Растяжения первой и второй степени обычно лечат консервативным лечением. На ранних стадиях консервативное лечение состоит из риса (отдых, лед, компресс, подъем) и мобилизации для предотвращения потери диапазона движений.Когда боль и воспаление под контролем, мы можем начать с лечебных упражнений, чтобы увеличить диапазон движений, стабильность, силу, проприоцепцию и функцию.
[9]
При растяжении связок третьей степени, скорее всего, произошло структурное повреждение, требующее хирургического вмешательства. После операции иммобилизуют голеностопный сустав. В случае возникновения боли или отека после иммобилизации первый протокол лечения заключается в устранении боли и отека. Это будет следовать тем же рекомендациям, что и при консервативном лечении растяжений первой и второй степени, как указано выше.
Через две недели или когда позволяют боль и отек, можно начинать укрепляющие упражнения для медиальных мышц и связок голеностопного сустава. Программу укрепления можно начать с упражнений с низким сопротивлением. Например, пациент сидит на стуле или массажном столе с вытянутой ногой (долгое сидение). Физиотерапевт стабилизирует ногу одной рукой чуть ниже колена. Другой удерживается за боковую часть щиколотки. Физиотерапевт переводит ступню в инверсионное положение и оказывает некоторое ручное сопротивление.Затем пациент должен выполнить эверсионное движение, преодолевая это сопротивление. Сопротивление держится от 3 до 5 секунд. Упражнение повторяют от 10 до 12 раз. [10]
Сопротивление держится от 3 до 5 секунд. Упражнение повторяют от 10 до 12 раз. [10]
Вышеупомянутое упражнение также можно выполнять без сопротивления физиотерапевта. Пациент садится на стул. Эластичная трубка или эластичная лента надевается вокруг стопы, а другая ступня помещается на эластичную трубку, удерживая эластичную трубку в противоположной руке. Выполняется то же упражнение, но с использованием резинки в качестве сопротивления.Пациент выталкивает ступню наружу, при этом подушечка ступни находится в стороне от средней линии тела.
[11]
Проприоцептивные упражнения могут быть включены через 5 недель. Чтобы усложнить эти упражнения, терапевт может менять поверхности — на полу / балансировочной доске или на любом другом неустойчивом основании. Например, пациента заставляют сидеть на стуле, положив ноги на кинестетическую доску для лодыжки (KAB ). Пациента просят держать колени под углом 90 °, сохраняя при этом контакт с верхней частью КАВ своими соответствующими конечностями.Оказавшись в нужном положении, пациент поворачивает доску влево, а затем обратно вправо (= по и против часовой стрелки), при этом удерживая сторону доски в контакте с полом каждый раз, когда он перемещает доску влево или вправо. . Делается 25 повторений по 3 подхода. [12] . Прогресс в этом упражнении заключается в стойке на одной ноге на балансировочной доске и сохранении этой стойки, сначала с открытыми глазами, а затем с закрытыми, 30 секунд каждый маневр. [13] .
[14]
Другой способ повысить уровень сложности — попытаться выполнить упражнения без визуального ввода, закрыв глаза во время выполнения упражнений.
Примером этого является то, что пациент выполняет стойку на одной ноге на плоской поверхности сначала с открытыми глазами, а затем с закрытыми. В ходе выполнения этого упражнения можно выполнять тот же маневр, но на доске баланса / качания с визуальным вводом и без него. Каждое упражнение выполняется по 15 повторений по 3 подхода. Еще одна прогрессия с использованием воблерной доски — это стоять обеими ногами на доске и выполнять круговые движения, поскольку это тренирует не только выворот, но также инверсию, тыльное сгибание и подошвенное сгибание.
В ходе выполнения этого упражнения можно выполнять тот же маневр, но на доске баланса / качания с визуальным вводом и без него. Каждое упражнение выполняется по 15 повторений по 3 подхода. Еще одна прогрессия с использованием воблерной доски — это стоять обеими ногами на доске и выполнять круговые движения, поскольку это тренирует не только выворот, но также инверсию, тыльное сгибание и подошвенное сгибание.
Физиотерапевт может также дополнительно повысить уровень навыков выполнения различных вышеупомянутых упражнений, давая легкие шевеления, пока субъект балансирует на балансировочной доске.
[15]
Референции
- ↑ 1.0 1.1 1.2 Manganaro D, Alsayouri K. Анатомия, костный таз и нижняя конечность, голеностопный сустав. 2020 16 августа. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2020 Янв–.PMID: 31424742.
- ↑ Медиальный связочный комплекс анатомии голеностопного сустава. Доступно по адресу: http://www.youtube.com/watch?v=r8zHxUZnvW0
- ↑ 3,0 3,1 Вулф, MW & Uhl, Tim & Mattacola, Carl & McCluskey, LC. (2001). Тактика при растяжении связок голеностопного сустава (том 63, стр. 93, 2001). Американский семейный врач. 64. 386-386.
- ↑ Brand RL, Collins MD. Оперативное лечение связок голеностопного сустава. Clin Sports Med. 1982 Март; 1 (1): 117-30.
- ↑ Анатомия связок голеностопного сустава: дельтовидная связка.Доступно по адресу: http://www.youtube.com/watch?v=R0WSeOUwX3s
- ↑ де Фрис Дж. С., Керкхоффс Г. М., Бланкевоорт Л., ван Дейк К. Н.. Клиническая оценка динамического теста на слабость боковой связки голеностопного сустава. Коленная хирургия Sports Traumatol Arthrosc. 2010 Май; 18 (5): 628-33.
- ↑ Стресс-тест дельтовидной связки голеностопного сустава | Clinical Physio Premium.
 Доступно по адресу: http://www.youtube.com/watch?v=ou5KzSWaqE0
Доступно по адресу: http://www.youtube.com/watch?v=ou5KzSWaqE0 - ↑ Вывод из клинического случая — перелом голеностопного сустава и повреждение медиальной дельтовидной связки — Линдон Мейсон.Доступно по адресу: http://www.youtube.com/watch?v=tYmrsM3f-b4
- ↑ Лучшие упражнения по реабилитации голеностопного сустава для тех, кто восстанавливается после травмы лодыжки. Доступно по адресу: http://www.youtube.com/watch?v=3TYj_ugUM7w
- ↑ Mattacola CG, Dwyer MK. Реабилитация голеностопного сустава после острого растяжения или хронической нестабильности. J Athl Train . 2002; 37 (4): 413-429.
- ↑ Theraband Muscle Strength Inversion и Eversion. Доступно по адресу: http://www.youtube.com/watch?v=VyeqglvCwdE
- ↑ Mattacola CG, Lloyd JW.Влияние 6-недельной программы силовых и проприоцепционных тренировок на показатели динамического баланса: дизайн для одного случая. J Athl Train . 1997; 32 (2): 127-135.
- ↑ Söderman, Kerstin & Werner, S & Pietilä, T & Engström, B & Alfredson, Håkan. (2000). Тренировка на балансирной доске: Профилактика травматических повреждений нижних конечностей у футболисток? Проспективное рандомизированное интервенционное исследование. Коленная хирургия, спортивная травматология, артроскопия: официальный журнал ESSKA.8. 356-63.
- ↑ Лучшая система балансира для реабилитации голеностопного и коленного суставов, силы, баланса и проприоцепции. Доступно по адресу: http://www.youtube.com/watch?v=PB6469tDyLg.
- ↑ Упражнение на проприоцепцию голеностопного сустава. Доступно по адресу: http://www.youtube.com/watch?v=aTNwQr2Pqcw.
Медиальная связка голеностопного сустава — Physiopedia
Введение
Дельтовидная связка (или медиальная связка голеностопного сустава) представляет собой прочную плоскую треугольную связку. Он состоит из 4 связок, которые образуют треугольник, соединяющий большеберцовую кость с ладьевидной костью, пяточной костью и таранной костью [1] .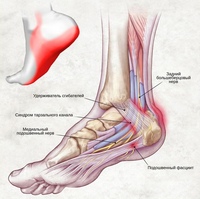 Он прикрепляется вверху к верхушке, а также к переднему и заднему краям медиальной лодыжки. Подошвенную пяточно-ладьевидную связку можно рассматривать как часть комплекса медиальной связки.
Он прикрепляется вверху к верхушке, а также к переднему и заднему краям медиальной лодыжки. Подошвенную пяточно-ладьевидную связку можно рассматривать как часть комплекса медиальной связки.
Дельтовидная связка состоит из поверхностного и глубокого компонентов.
Поверхностные компоненты:
- Большеберцовая пяточная связка опускается почти вертикально на всю длину стопы, прикрепляясь к пяточной кости снизу
- Тибионно-ладьевидная связка проходит вперед к ладьевидной бугристости (прикрепляется к ней спереди [1] ), позади которой они сливаются с медиальным краем подошвенно-пяточно-ладьевидной связки
- Задняя поверхностная большеберцовая связка проходит сзади-латерально к медиальной стороне таранной кости и ее медиальному бугорку
- Большеберцовая связка спускается вертикально и сливается с волокнами пружинной связки
Глубокие компоненты:
- Передняя большеберцовая связка (ATTL) проходит от кончика медиальной лодыжки до несуставной части медиальной поверхности таранной кости.Его пересекают сухожилия задней большеберцовой мышцы и длинного сгибателя пальцев
- Задняя глубокая тибиоталарная связка (PDTL) от медиальной лодыжки до таранной кости покрыта поверхностной задней тибиоталарной и большеберцовой пяточной связками
Передняя и задняя большеберцовая тибиоталарная связка прикрепляет большеберцовую кость к таранной кости [1] [1]
[2]
Клинически значимая анатомия
Дельтовидная связка прикрепляет медиальную лодыжку к нескольким костям предплюсны.В отличие от поверхностного слоя этой связки, глубокий слой внутрисуставный и покрыт синовиальной оболочкой. Анатомически, как правило, поверхностные компоненты возникают из переднего бугорка медиальной лодыжки, а глубокие компоненты возникают из межколликулярной борозды (лодыжки) и заднего бугорка медиальной лодыжки.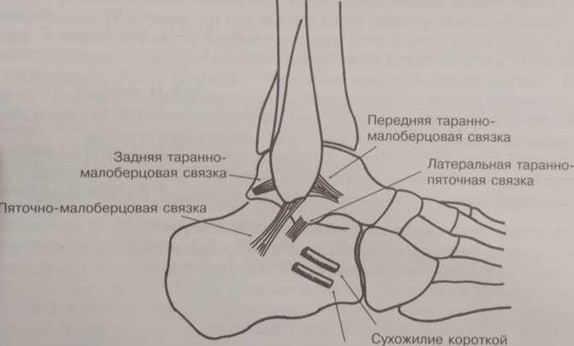
Поверхностная дельтовидная мышца берет начало в переднем и нижнем аспектах медиальной лодыжки, разветвляясь и отправляя 3 связки к ладьевидной и подошвенной пяточно-ладьевидной (пружинной) связке, к Sustenaculum tali пяточной кости и к медиальному бугорку.Он также частично покрыт влагалищами сухожилий и фасцией голени. Он в первую очередь сопротивляется выворачиванию задних конечностей; Большеберцовая часть подвешивает пружинную перевязку и предотвращает смещение головки таранной кости вовнутрь, а большеберцовая пяточная часть предотвращает вальгусное смещение.
Глубокая дельтовидная мышца берет начало на задней границе переднего бугорка, межколликулярной борозды и заднего бугорка. Он ориентирован поперечно и проникает во всю несуставную поверхность медиальной таранной кости.Глубокая дельтовидная мышца расширяет функцию медиальной лодыжки, предотвращает латеральное смещение и внешнее вращение таранной кости (это особенно важно при подошвенном сгибании, когда глубокая дельтовидная кость имеет тенденцию втягивать таранную кость во внутреннее вращение). Средняя стабильность голеностопного сустава обеспечивается прочной дельтовидной связкой, передней большеберцовой связкой и костным пазом. Из-за костного сочленения между медиальной лодыжкой и таранной костью медиальные растяжения связок голеностопного сустава встречаются реже, чем боковые.Механизм повреждения медиального растяжения связок голеностопного сустава — чрезмерный выворот и тыльное сгибание. [3] [3]
Изолированные травмы дельтовидной связки крайне редки и обычно возникают в сочетании с переломами боковой лодыжки. Их лечат, распознавая комплекс травмы и стабилизируя боковую сторону, будучи уверенным, что паз уменьшен. [4]
[5]
Физический осмотр
Eversion Test-
В нейтральном режиме он оценивает комплекс поверхностных дельтовидных связок.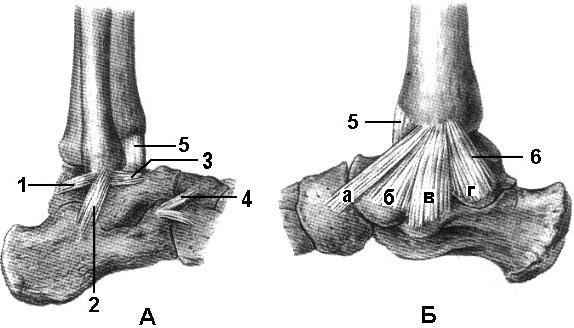
Нагрузочный тест с внешним вращением оценивает синдесмотические связки и дополнительно — глубокую дельтовидную связку;
Тест выполняется путем выворачивания и отведения пятки одной рукой, а другой — стабилизации большеберцовой кости (и малоберцовой кости). Повышенная слабость или боль указывают на положительный результат теста [6] .
[7]
Рентгенологическая диагностика травмы
Дельтовидная мышца обычно отделяется от прикрепления большеберцовой кости, часто с небольшими костными пластинками, видимыми на рентгеновских снимках;
- Разрыв дельтовидной связки можно диагностировать с относительной уверенностью, если медиальное свободное пространство между таранной костью и средней лодыжкой увеличено
- Боковое смещение таранной кости с увеличением медиальной суставной щели (> 3 мм), но это может быть заметно только при просмотре напряженного состояния или на пленках после литья, после того как спадет отек;
- : наличие болезненности медиального отдела и видимого пространства> 5 мм указывает на существенное повреждение дельтовидной связки;
Лечение дельтовидной слезы
- такие повреждения следует рассматривать как бималлеолярные переломы с ORIF боковой лодыжки;
- Обычное исследование медиальной стороны голеностопного сустава не требуется, если нет доказательств того, что часть дельтовидной связки вошла в сустав и блокирует сокращение таранной кости.
[8]
Менеджмент физиотерапии
Чтобы избежать растяжения связок голеностопного сустава или нестабильности голеностопного сустава, существуют реабилитационные упражнения, которые укрепляют или повторно тренируют медиальные связки голеностопного сустава.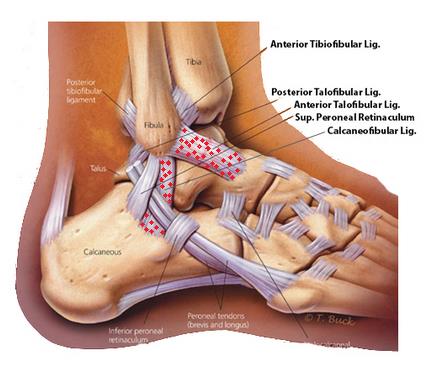 Эти связки важны, поскольку они предотвращают чрезмерный выворот голеностопного сустава (травма выворота).
Эти связки важны, поскольку они предотвращают чрезмерный выворот голеностопного сустава (травма выворота).
Растяжения первой и второй степени обычно лечат консервативным лечением. На ранних стадиях консервативное лечение состоит из риса (отдых, лед, компресс, подъем) и мобилизации для предотвращения потери диапазона движений.Когда боль и воспаление под контролем, мы можем начать с лечебных упражнений, чтобы увеличить диапазон движений, стабильность, силу, проприоцепцию и функцию.
[9]
При растяжении связок третьей степени, скорее всего, произошло структурное повреждение, требующее хирургического вмешательства. После операции иммобилизуют голеностопный сустав. В случае возникновения боли или отека после иммобилизации первый протокол лечения заключается в устранении боли и отека. Это будет следовать тем же рекомендациям, что и при консервативном лечении растяжений первой и второй степени, как указано выше.
Через две недели или когда позволяют боль и отек, можно начинать укрепляющие упражнения для медиальных мышц и связок голеностопного сустава. Программу укрепления можно начать с упражнений с низким сопротивлением. Например, пациент сидит на стуле или массажном столе с вытянутой ногой (долгое сидение). Физиотерапевт стабилизирует ногу одной рукой чуть ниже колена. Другой удерживается за боковую часть щиколотки. Физиотерапевт переводит ступню в инверсионное положение и оказывает некоторое ручное сопротивление.Затем пациент должен выполнить эверсионное движение, преодолевая это сопротивление. Сопротивление держится от 3 до 5 секунд. Упражнение повторяют от 10 до 12 раз. [10]
Вышеупомянутое упражнение также можно выполнять без сопротивления физиотерапевта. Пациент садится на стул. Эластичная трубка или эластичная лента надевается вокруг стопы, а другая ступня помещается на эластичную трубку, удерживая эластичную трубку в противоположной руке.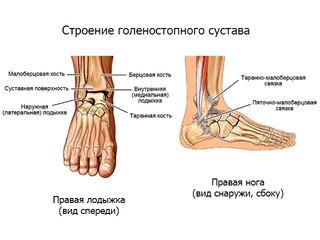 Выполняется то же упражнение, но с использованием резинки в качестве сопротивления.Пациент выталкивает ступню наружу, при этом подушечка ступни находится в стороне от средней линии тела.
Выполняется то же упражнение, но с использованием резинки в качестве сопротивления.Пациент выталкивает ступню наружу, при этом подушечка ступни находится в стороне от средней линии тела.
[11]
Проприоцептивные упражнения могут быть включены через 5 недель. Чтобы усложнить эти упражнения, терапевт может менять поверхности — на полу / балансировочной доске или на любом другом неустойчивом основании. Например, пациента заставляют сидеть на стуле, положив ноги на кинестетическую доску для лодыжки (KAB ). Пациента просят держать колени под углом 90 °, сохраняя при этом контакт с верхней частью КАВ своими соответствующими конечностями.Оказавшись в нужном положении, пациент поворачивает доску влево, а затем обратно вправо (= по и против часовой стрелки), при этом удерживая сторону доски в контакте с полом каждый раз, когда он перемещает доску влево или вправо. . Делается 25 повторений по 3 подхода. [12] . Прогресс в этом упражнении заключается в стойке на одной ноге на балансировочной доске и сохранении этой стойки, сначала с открытыми глазами, а затем с закрытыми, 30 секунд каждый маневр. [13] .
[14]
Другой способ повысить уровень сложности — попытаться выполнить упражнения без визуального ввода, закрыв глаза во время выполнения упражнений.
Примером этого является то, что пациент выполняет стойку на одной ноге на плоской поверхности сначала с открытыми глазами, а затем с закрытыми. В ходе выполнения этого упражнения можно выполнять тот же маневр, но на доске баланса / качания с визуальным вводом и без него. Каждое упражнение выполняется по 15 повторений по 3 подхода. Еще одна прогрессия с использованием воблерной доски — это стоять обеими ногами на доске и выполнять круговые движения, поскольку это тренирует не только выворот, но также инверсию, тыльное сгибание и подошвенное сгибание.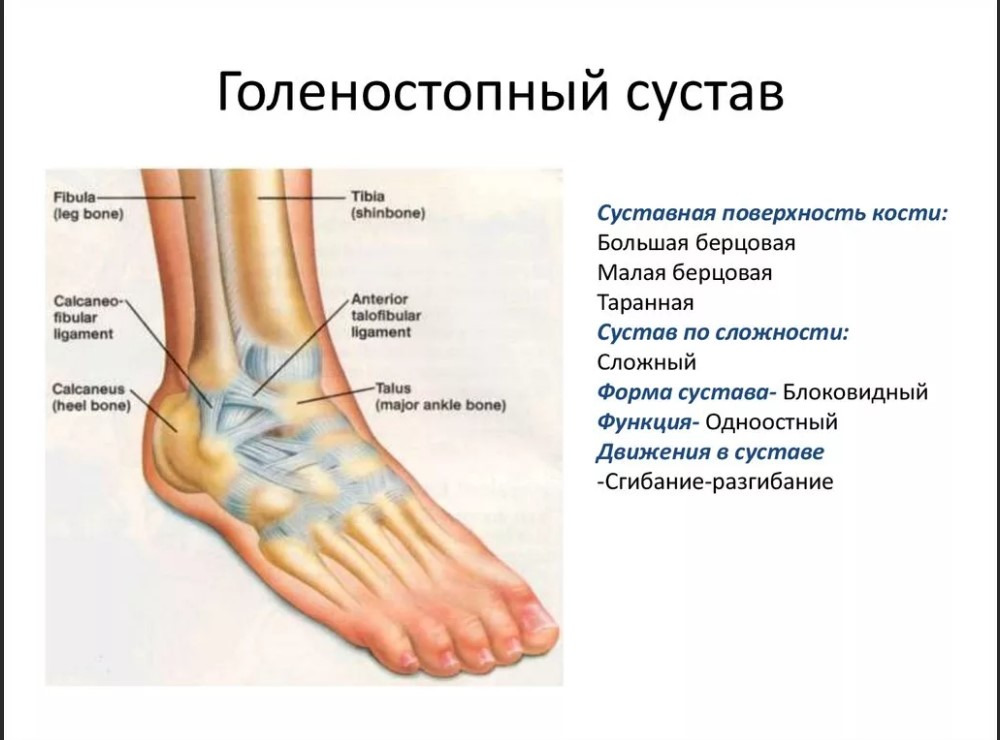
Физиотерапевт может также дополнительно повысить уровень навыков выполнения различных вышеупомянутых упражнений, давая легкие шевеления, пока субъект балансирует на балансировочной доске.
[15]
Референции
- ↑ 1.0 1.1 1.2 Manganaro D, Alsayouri K. Анатомия, костный таз и нижняя конечность, голеностопный сустав. 2020 16 августа. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2020 Янв–.PMID: 31424742.
- ↑ Медиальный связочный комплекс анатомии голеностопного сустава. Доступно по адресу: http://www.youtube.com/watch?v=r8zHxUZnvW0
- ↑ 3,0 3,1 Вулф, MW & Uhl, Tim & Mattacola, Carl & McCluskey, LC. (2001). Тактика при растяжении связок голеностопного сустава (том 63, стр. 93, 2001). Американский семейный врач. 64. 386-386.
- ↑ Brand RL, Collins MD. Оперативное лечение связок голеностопного сустава. Clin Sports Med. 1982 Март; 1 (1): 117-30.
- ↑ Анатомия связок голеностопного сустава: дельтовидная связка.Доступно по адресу: http://www.youtube.com/watch?v=R0WSeOUwX3s
- ↑ де Фрис Дж. С., Керкхоффс Г. М., Бланкевоорт Л., ван Дейк К. Н.. Клиническая оценка динамического теста на слабость боковой связки голеностопного сустава. Коленная хирургия Sports Traumatol Arthrosc. 2010 Май; 18 (5): 628-33.
- ↑ Стресс-тест дельтовидной связки голеностопного сустава | Clinical Physio Premium. Доступно по адресу: http://www.youtube.com/watch?v=ou5KzSWaqE0
- ↑ Вывод из клинического случая — перелом голеностопного сустава и повреждение медиальной дельтовидной связки — Линдон Мейсон.Доступно по адресу: http://www.youtube.com/watch?v=tYmrsM3f-b4
- ↑ Лучшие упражнения по реабилитации голеностопного сустава для тех, кто восстанавливается после травмы лодыжки.
 Доступно по адресу: http://www.youtube.com/watch?v=3TYj_ugUM7w
Доступно по адресу: http://www.youtube.com/watch?v=3TYj_ugUM7w - ↑ Mattacola CG, Dwyer MK. Реабилитация голеностопного сустава после острого растяжения или хронической нестабильности. J Athl Train . 2002; 37 (4): 413-429.
- ↑ Theraband Muscle Strength Inversion и Eversion. Доступно по адресу: http://www.youtube.com/watch?v=VyeqglvCwdE
- ↑ Mattacola CG, Lloyd JW.Влияние 6-недельной программы силовых и проприоцепционных тренировок на показатели динамического баланса: дизайн для одного случая. J Athl Train . 1997; 32 (2): 127-135.
- ↑ Söderman, Kerstin & Werner, S & Pietilä, T & Engström, B & Alfredson, Håkan. (2000). Тренировка на балансирной доске: Профилактика травматических повреждений нижних конечностей у футболисток? Проспективное рандомизированное интервенционное исследование. Коленная хирургия, спортивная травматология, артроскопия: официальный журнал ESSKA.8. 356-63.
- ↑ Лучшая система балансира для реабилитации голеностопного и коленного суставов, силы, баланса и проприоцепции. Доступно по адресу: http://www.youtube.com/watch?v=PB6469tDyLg.
- ↑ Упражнение на проприоцепцию голеностопного сустава. Доступно по адресу: http://www.youtube.com/watch?v=aTNwQr2Pqcw.
Медиальная связка голеностопного сустава — Physiopedia
Введение
Дельтовидная связка (или медиальная связка голеностопного сустава) представляет собой прочную плоскую треугольную связку. Он состоит из 4 связок, которые образуют треугольник, соединяющий большеберцовую кость с ладьевидной костью, пяточной костью и таранной костью [1] .Он прикрепляется вверху к верхушке, а также к переднему и заднему краям медиальной лодыжки. Подошвенную пяточно-ладьевидную связку можно рассматривать как часть комплекса медиальной связки.
Дельтовидная связка состоит из поверхностного и глубокого компонентов.
Поверхностные компоненты:
- Большеберцовая пяточная связка опускается почти вертикально на всю длину стопы, прикрепляясь к пяточной кости снизу
- Тибионно-ладьевидная связка проходит вперед к ладьевидной бугристости (прикрепляется к ней спереди [1] ), позади которой они сливаются с медиальным краем подошвенно-пяточно-ладьевидной связки
- Задняя поверхностная большеберцовая связка проходит сзади-латерально к медиальной стороне таранной кости и ее медиальному бугорку
- Большеберцовая связка спускается вертикально и сливается с волокнами пружинной связки
Глубокие компоненты:
- Передняя большеберцовая связка (ATTL) проходит от кончика медиальной лодыжки до несуставной части медиальной поверхности таранной кости.
 Его пересекают сухожилия задней большеберцовой мышцы и длинного сгибателя пальцев
Его пересекают сухожилия задней большеберцовой мышцы и длинного сгибателя пальцев - Задняя глубокая тибиоталарная связка (PDTL) от медиальной лодыжки до таранной кости покрыта поверхностной задней тибиоталарной и большеберцовой пяточной связками
Передняя и задняя большеберцовая тибиоталарная связка прикрепляет большеберцовую кость к таранной кости [1] [1]
[2]
Клинически значимая анатомия
Дельтовидная связка прикрепляет медиальную лодыжку к нескольким костям предплюсны.В отличие от поверхностного слоя этой связки, глубокий слой внутрисуставный и покрыт синовиальной оболочкой. Анатомически, как правило, поверхностные компоненты возникают из переднего бугорка медиальной лодыжки, а глубокие компоненты возникают из межколликулярной борозды (лодыжки) и заднего бугорка медиальной лодыжки.Поверхностная дельтовидная мышца берет начало в переднем и нижнем аспектах медиальной лодыжки, разветвляясь и отправляя 3 связки к ладьевидной и подошвенной пяточно-ладьевидной (пружинной) связке, к Sustenaculum tali пяточной кости и к медиальному бугорку.Он также частично покрыт влагалищами сухожилий и фасцией голени. Он в первую очередь сопротивляется выворачиванию задних конечностей; Большеберцовая часть подвешивает пружинную перевязку и предотвращает смещение головки таранной кости вовнутрь, а большеберцовая пяточная часть предотвращает вальгусное смещение.
Глубокая дельтовидная мышца берет начало на задней границе переднего бугорка, межколликулярной борозды и заднего бугорка. Он ориентирован поперечно и проникает во всю несуставную поверхность медиальной таранной кости.Глубокая дельтовидная мышца расширяет функцию медиальной лодыжки, предотвращает латеральное смещение и внешнее вращение таранной кости (это особенно важно при подошвенном сгибании, когда глубокая дельтовидная кость имеет тенденцию втягивать таранную кость во внутреннее вращение).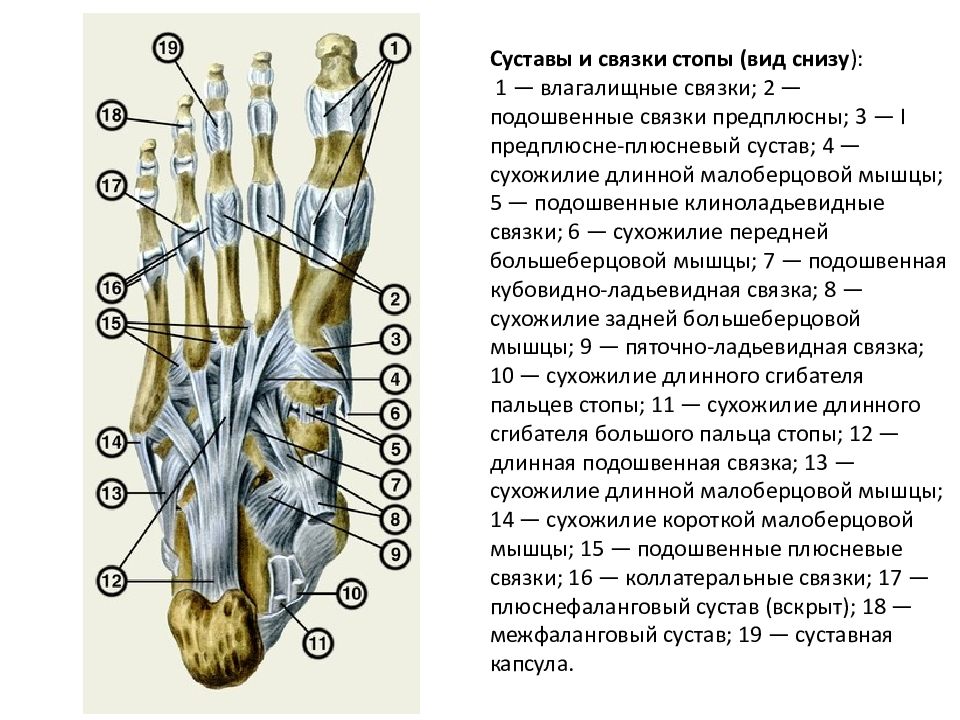
Средняя стабильность голеностопного сустава обеспечивается прочной дельтовидной связкой, передней большеберцовой связкой и костным пазом. Из-за костного сочленения между медиальной лодыжкой и таранной костью медиальные растяжения связок голеностопного сустава встречаются реже, чем боковые.Механизм повреждения медиального растяжения связок голеностопного сустава — чрезмерный выворот и тыльное сгибание. [3] [3]
Изолированные травмы дельтовидной связки крайне редки и обычно возникают в сочетании с переломами боковой лодыжки. Их лечат, распознавая комплекс травмы и стабилизируя боковую сторону, будучи уверенным, что паз уменьшен. [4]
[5]
Физический осмотр
Eversion Test-
В нейтральном режиме он оценивает комплекс поверхностных дельтовидных связок.
Нагрузочный тест с внешним вращением оценивает синдесмотические связки и дополнительно — глубокую дельтовидную связку;
Тест выполняется путем выворачивания и отведения пятки одной рукой, а другой — стабилизации большеберцовой кости (и малоберцовой кости). Повышенная слабость или боль указывают на положительный результат теста [6] .
[7]
Рентгенологическая диагностика травмы
Дельтовидная мышца обычно отделяется от прикрепления большеберцовой кости, часто с небольшими костными пластинками, видимыми на рентгеновских снимках;
- Разрыв дельтовидной связки можно диагностировать с относительной уверенностью, если медиальное свободное пространство между таранной костью и средней лодыжкой увеличено
- Боковое смещение таранной кости с увеличением медиальной суставной щели (> 3 мм), но это может быть заметно только при просмотре напряженного состояния или на пленках после литья, после того как спадет отек;
- : наличие болезненности медиального отдела и видимого пространства> 5 мм указывает на существенное повреждение дельтовидной связки;
Лечение дельтовидной слезы
- такие повреждения следует рассматривать как бималлеолярные переломы с ORIF боковой лодыжки;
- Обычное исследование медиальной стороны голеностопного сустава не требуется, если нет доказательств того, что часть дельтовидной связки вошла в сустав и блокирует сокращение таранной кости.

[8]
Менеджмент физиотерапии
Чтобы избежать растяжения связок голеностопного сустава или нестабильности голеностопного сустава, существуют реабилитационные упражнения, которые укрепляют или повторно тренируют медиальные связки голеностопного сустава. Эти связки важны, поскольку они предотвращают чрезмерный выворот голеностопного сустава (травма выворота).
Растяжения первой и второй степени обычно лечат консервативным лечением. На ранних стадиях консервативное лечение состоит из риса (отдых, лед, компресс, подъем) и мобилизации для предотвращения потери диапазона движений.Когда боль и воспаление под контролем, мы можем начать с лечебных упражнений, чтобы увеличить диапазон движений, стабильность, силу, проприоцепцию и функцию.
[9]
При растяжении связок третьей степени, скорее всего, произошло структурное повреждение, требующее хирургического вмешательства. После операции иммобилизуют голеностопный сустав. В случае возникновения боли или отека после иммобилизации первый протокол лечения заключается в устранении боли и отека. Это будет следовать тем же рекомендациям, что и при консервативном лечении растяжений первой и второй степени, как указано выше.
Через две недели или когда позволяют боль и отек, можно начинать укрепляющие упражнения для медиальных мышц и связок голеностопного сустава. Программу укрепления можно начать с упражнений с низким сопротивлением. Например, пациент сидит на стуле или массажном столе с вытянутой ногой (долгое сидение). Физиотерапевт стабилизирует ногу одной рукой чуть ниже колена. Другой удерживается за боковую часть щиколотки. Физиотерапевт переводит ступню в инверсионное положение и оказывает некоторое ручное сопротивление.Затем пациент должен выполнить эверсионное движение, преодолевая это сопротивление. Сопротивление держится от 3 до 5 секунд. Упражнение повторяют от 10 до 12 раз. [10]
Сопротивление держится от 3 до 5 секунд. Упражнение повторяют от 10 до 12 раз. [10]
Вышеупомянутое упражнение также можно выполнять без сопротивления физиотерапевта. Пациент садится на стул. Эластичная трубка или эластичная лента надевается вокруг стопы, а другая ступня помещается на эластичную трубку, удерживая эластичную трубку в противоположной руке. Выполняется то же упражнение, но с использованием резинки в качестве сопротивления.Пациент выталкивает ступню наружу, при этом подушечка ступни находится в стороне от средней линии тела.
[11]
Проприоцептивные упражнения могут быть включены через 5 недель. Чтобы усложнить эти упражнения, терапевт может менять поверхности — на полу / балансировочной доске или на любом другом неустойчивом основании. Например, пациента заставляют сидеть на стуле, положив ноги на кинестетическую доску для лодыжки (KAB ). Пациента просят держать колени под углом 90 °, сохраняя при этом контакт с верхней частью КАВ своими соответствующими конечностями.Оказавшись в нужном положении, пациент поворачивает доску влево, а затем обратно вправо (= по и против часовой стрелки), при этом удерживая сторону доски в контакте с полом каждый раз, когда он перемещает доску влево или вправо. . Делается 25 повторений по 3 подхода. [12] . Прогресс в этом упражнении заключается в стойке на одной ноге на балансировочной доске и сохранении этой стойки, сначала с открытыми глазами, а затем с закрытыми, 30 секунд каждый маневр. [13] .
[14]
Другой способ повысить уровень сложности — попытаться выполнить упражнения без визуального ввода, закрыв глаза во время выполнения упражнений.
Примером этого является то, что пациент выполняет стойку на одной ноге на плоской поверхности сначала с открытыми глазами, а затем с закрытыми. В ходе выполнения этого упражнения можно выполнять тот же маневр, но на доске баланса / качания с визуальным вводом и без него. Каждое упражнение выполняется по 15 повторений по 3 подхода. Еще одна прогрессия с использованием воблерной доски — это стоять обеими ногами на доске и выполнять круговые движения, поскольку это тренирует не только выворот, но также инверсию, тыльное сгибание и подошвенное сгибание.
В ходе выполнения этого упражнения можно выполнять тот же маневр, но на доске баланса / качания с визуальным вводом и без него. Каждое упражнение выполняется по 15 повторений по 3 подхода. Еще одна прогрессия с использованием воблерной доски — это стоять обеими ногами на доске и выполнять круговые движения, поскольку это тренирует не только выворот, но также инверсию, тыльное сгибание и подошвенное сгибание.
Физиотерапевт может также дополнительно повысить уровень навыков выполнения различных вышеупомянутых упражнений, давая легкие шевеления, пока субъект балансирует на балансировочной доске.
[15]
Референции
- ↑ 1.0 1.1 1.2 Manganaro D, Alsayouri K. Анатомия, костный таз и нижняя конечность, голеностопный сустав. 2020 16 августа. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2020 Янв–.PMID: 31424742.
- ↑ Медиальный связочный комплекс анатомии голеностопного сустава. Доступно по адресу: http://www.youtube.com/watch?v=r8zHxUZnvW0
- ↑ 3,0 3,1 Вулф, MW & Uhl, Tim & Mattacola, Carl & McCluskey, LC. (2001). Тактика при растяжении связок голеностопного сустава (том 63, стр. 93, 2001). Американский семейный врач. 64. 386-386.
- ↑ Brand RL, Collins MD. Оперативное лечение связок голеностопного сустава. Clin Sports Med. 1982 Март; 1 (1): 117-30.
- ↑ Анатомия связок голеностопного сустава: дельтовидная связка.Доступно по адресу: http://www.youtube.com/watch?v=R0WSeOUwX3s
- ↑ де Фрис Дж. С., Керкхоффс Г. М., Бланкевоорт Л., ван Дейк К. Н.. Клиническая оценка динамического теста на слабость боковой связки голеностопного сустава. Коленная хирургия Sports Traumatol Arthrosc. 2010 Май; 18 (5): 628-33.
- ↑ Стресс-тест дельтовидной связки голеностопного сустава | Clinical Physio Premium.
 Доступно по адресу: http://www.youtube.com/watch?v=ou5KzSWaqE0
Доступно по адресу: http://www.youtube.com/watch?v=ou5KzSWaqE0 - ↑ Вывод из клинического случая — перелом голеностопного сустава и повреждение медиальной дельтовидной связки — Линдон Мейсон.Доступно по адресу: http://www.youtube.com/watch?v=tYmrsM3f-b4
- ↑ Лучшие упражнения по реабилитации голеностопного сустава для тех, кто восстанавливается после травмы лодыжки. Доступно по адресу: http://www.youtube.com/watch?v=3TYj_ugUM7w
- ↑ Mattacola CG, Dwyer MK. Реабилитация голеностопного сустава после острого растяжения или хронической нестабильности. J Athl Train . 2002; 37 (4): 413-429.
- ↑ Theraband Muscle Strength Inversion и Eversion. Доступно по адресу: http://www.youtube.com/watch?v=VyeqglvCwdE
- ↑ Mattacola CG, Lloyd JW.Влияние 6-недельной программы силовых и проприоцепционных тренировок на показатели динамического баланса: дизайн для одного случая. J Athl Train . 1997; 32 (2): 127-135.
- ↑ Söderman, Kerstin & Werner, S & Pietilä, T & Engström, B & Alfredson, Håkan. (2000). Тренировка на балансирной доске: Профилактика травматических повреждений нижних конечностей у футболисток? Проспективное рандомизированное интервенционное исследование. Коленная хирургия, спортивная травматология, артроскопия: официальный журнал ESSKA.8. 356-63.
- ↑ Лучшая система балансира для реабилитации голеностопного и коленного суставов, силы, баланса и проприоцепции. Доступно по адресу: http://www.youtube.com/watch?v=PB6469tDyLg.
- ↑ Упражнение на проприоцепцию голеностопного сустава. Доступно по адресу: http://www.youtube.com/watch?v=aTNwQr2Pqcw.
Медиальная связка голеностопного сустава — Physiopedia
Введение
Дельтовидная связка (или медиальная связка голеностопного сустава) представляет собой прочную плоскую треугольную связку. Он состоит из 4 связок, которые образуют треугольник, соединяющий большеберцовую кость с ладьевидной костью, пяточной костью и таранной костью [1] .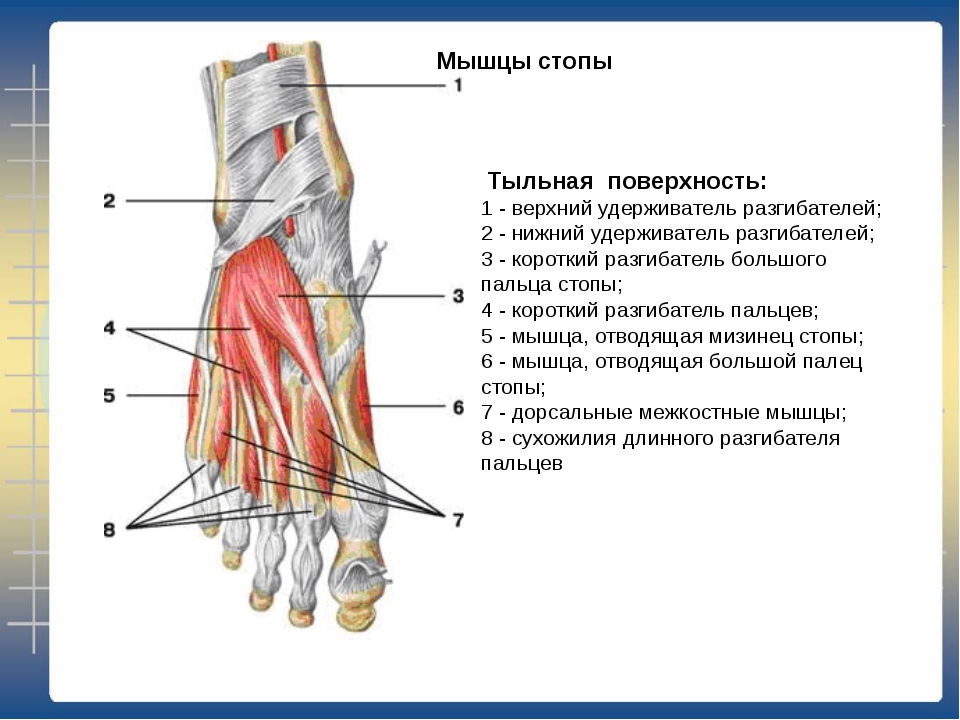 Он прикрепляется вверху к верхушке, а также к переднему и заднему краям медиальной лодыжки. Подошвенную пяточно-ладьевидную связку можно рассматривать как часть комплекса медиальной связки.
Он прикрепляется вверху к верхушке, а также к переднему и заднему краям медиальной лодыжки. Подошвенную пяточно-ладьевидную связку можно рассматривать как часть комплекса медиальной связки.
Дельтовидная связка состоит из поверхностного и глубокого компонентов.
Поверхностные компоненты:
- Большеберцовая пяточная связка опускается почти вертикально на всю длину стопы, прикрепляясь к пяточной кости снизу
- Тибионно-ладьевидная связка проходит вперед к ладьевидной бугристости (прикрепляется к ней спереди [1] ), позади которой они сливаются с медиальным краем подошвенно-пяточно-ладьевидной связки
- Задняя поверхностная большеберцовая связка проходит сзади-латерально к медиальной стороне таранной кости и ее медиальному бугорку
- Большеберцовая связка спускается вертикально и сливается с волокнами пружинной связки
Глубокие компоненты:
- Передняя большеберцовая связка (ATTL) проходит от кончика медиальной лодыжки до несуставной части медиальной поверхности таранной кости.Его пересекают сухожилия задней большеберцовой мышцы и длинного сгибателя пальцев
- Задняя глубокая тибиоталарная связка (PDTL) от медиальной лодыжки до таранной кости покрыта поверхностной задней тибиоталарной и большеберцовой пяточной связками
Передняя и задняя большеберцовая тибиоталарная связка прикрепляет большеберцовую кость к таранной кости [1] [1]
[2]
Клинически значимая анатомия
Дельтовидная связка прикрепляет медиальную лодыжку к нескольким костям предплюсны.В отличие от поверхностного слоя этой связки, глубокий слой внутрисуставный и покрыт синовиальной оболочкой. Анатомически, как правило, поверхностные компоненты возникают из переднего бугорка медиальной лодыжки, а глубокие компоненты возникают из межколликулярной борозды (лодыжки) и заднего бугорка медиальной лодыжки.Поверхностная дельтовидная мышца берет начало в переднем и нижнем аспектах медиальной лодыжки, разветвляясь и отправляя 3 связки к ладьевидной и подошвенной пяточно-ладьевидной (пружинной) связке, к Sustenaculum tali пяточной кости и к медиальному бугорку.Он также частично покрыт влагалищами сухожилий и фасцией голени. Он в первую очередь сопротивляется выворачиванию задних конечностей; Большеберцовая часть подвешивает пружинную перевязку и предотвращает смещение головки таранной кости вовнутрь, а большеберцовая пяточная часть предотвращает вальгусное смещение.
Глубокая дельтовидная мышца берет начало на задней границе переднего бугорка, межколликулярной борозды и заднего бугорка. Он ориентирован поперечно и проникает во всю несуставную поверхность медиальной таранной кости.Глубокая дельтовидная мышца расширяет функцию медиальной лодыжки, предотвращает латеральное смещение и внешнее вращение таранной кости (это особенно важно при подошвенном сгибании, когда глубокая дельтовидная кость имеет тенденцию втягивать таранную кость во внутреннее вращение). Средняя стабильность голеностопного сустава обеспечивается прочной дельтовидной связкой, передней большеберцовой связкой и костным пазом. Из-за костного сочленения между медиальной лодыжкой и таранной костью медиальные растяжения связок голеностопного сустава встречаются реже, чем боковые.Механизм повреждения медиального растяжения связок голеностопного сустава — чрезмерный выворот и тыльное сгибание. [3] [3]
Изолированные травмы дельтовидной связки крайне редки и обычно возникают в сочетании с переломами боковой лодыжки. Их лечат, распознавая комплекс травмы и стабилизируя боковую сторону, будучи уверенным, что паз уменьшен. [4]
[5]
Физический осмотр
Eversion Test-
В нейтральном режиме он оценивает комплекс поверхностных дельтовидных связок.
Нагрузочный тест с внешним вращением оценивает синдесмотические связки и дополнительно — глубокую дельтовидную связку;
Тест выполняется путем выворачивания и отведения пятки одной рукой, а другой — стабилизации большеберцовой кости (и малоберцовой кости). Повышенная слабость или боль указывают на положительный результат теста [6] .
[7]
Рентгенологическая диагностика травмы
Дельтовидная мышца обычно отделяется от прикрепления большеберцовой кости, часто с небольшими костными пластинками, видимыми на рентгеновских снимках;
- Разрыв дельтовидной связки можно диагностировать с относительной уверенностью, если медиальное свободное пространство между таранной костью и средней лодыжкой увеличено
- Боковое смещение таранной кости с увеличением медиальной суставной щели (> 3 мм), но это может быть заметно только при просмотре напряженного состояния или на пленках после литья, после того как спадет отек;
- : наличие болезненности медиального отдела и видимого пространства> 5 мм указывает на существенное повреждение дельтовидной связки;
Лечение дельтовидной слезы
- такие повреждения следует рассматривать как бималлеолярные переломы с ORIF боковой лодыжки;
- Обычное исследование медиальной стороны голеностопного сустава не требуется, если нет доказательств того, что часть дельтовидной связки вошла в сустав и блокирует сокращение таранной кости.
[8]
Менеджмент физиотерапии
Чтобы избежать растяжения связок голеностопного сустава или нестабильности голеностопного сустава, существуют реабилитационные упражнения, которые укрепляют или повторно тренируют медиальные связки голеностопного сустава. Эти связки важны, поскольку они предотвращают чрезмерный выворот голеностопного сустава (травма выворота).
Растяжения первой и второй степени обычно лечат консервативным лечением. На ранних стадиях консервативное лечение состоит из риса (отдых, лед, компресс, подъем) и мобилизации для предотвращения потери диапазона движений.Когда боль и воспаление под контролем, мы можем начать с лечебных упражнений, чтобы увеличить диапазон движений, стабильность, силу, проприоцепцию и функцию.
[9]
При растяжении связок третьей степени, скорее всего, произошло структурное повреждение, требующее хирургического вмешательства. После операции иммобилизуют голеностопный сустав. В случае возникновения боли или отека после иммобилизации первый протокол лечения заключается в устранении боли и отека. Это будет следовать тем же рекомендациям, что и при консервативном лечении растяжений первой и второй степени, как указано выше.
Через две недели или когда позволяют боль и отек, можно начинать укрепляющие упражнения для медиальных мышц и связок голеностопного сустава. Программу укрепления можно начать с упражнений с низким сопротивлением. Например, пациент сидит на стуле или массажном столе с вытянутой ногой (долгое сидение). Физиотерапевт стабилизирует ногу одной рукой чуть ниже колена. Другой удерживается за боковую часть щиколотки. Физиотерапевт переводит ступню в инверсионное положение и оказывает некоторое ручное сопротивление.Затем пациент должен выполнить эверсионное движение, преодолевая это сопротивление. Сопротивление держится от 3 до 5 секунд. Упражнение повторяют от 10 до 12 раз. [10]
Вышеупомянутое упражнение также можно выполнять без сопротивления физиотерапевта. Пациент садится на стул. Эластичная трубка или эластичная лента надевается вокруг стопы, а другая ступня помещается на эластичную трубку, удерживая эластичную трубку в противоположной руке. Выполняется то же упражнение, но с использованием резинки в качестве сопротивления.Пациент выталкивает ступню наружу, при этом подушечка ступни находится в стороне от средней линии тела.
[11]
Проприоцептивные упражнения могут быть включены через 5 недель. Чтобы усложнить эти упражнения, терапевт может менять поверхности — на полу / балансировочной доске или на любом другом неустойчивом основании. Например, пациента заставляют сидеть на стуле, положив ноги на кинестетическую доску для лодыжки (KAB ). Пациента просят держать колени под углом 90 °, сохраняя при этом контакт с верхней частью КАВ своими соответствующими конечностями.Оказавшись в нужном положении, пациент поворачивает доску влево, а затем обратно вправо (= по и против часовой стрелки), при этом удерживая сторону доски в контакте с полом каждый раз, когда он перемещает доску влево или вправо. . Делается 25 повторений по 3 подхода. [12] . Прогресс в этом упражнении заключается в стойке на одной ноге на балансировочной доске и сохранении этой стойки, сначала с открытыми глазами, а затем с закрытыми, 30 секунд каждый маневр. [13] .
[14]
Другой способ повысить уровень сложности — попытаться выполнить упражнения без визуального ввода, закрыв глаза во время выполнения упражнений.
Примером этого является то, что пациент выполняет стойку на одной ноге на плоской поверхности сначала с открытыми глазами, а затем с закрытыми. В ходе выполнения этого упражнения можно выполнять тот же маневр, но на доске баланса / качания с визуальным вводом и без него. Каждое упражнение выполняется по 15 повторений по 3 подхода. Еще одна прогрессия с использованием воблерной доски — это стоять обеими ногами на доске и выполнять круговые движения, поскольку это тренирует не только выворот, но также инверсию, тыльное сгибание и подошвенное сгибание.
Физиотерапевт может также дополнительно повысить уровень навыков выполнения различных вышеупомянутых упражнений, давая легкие шевеления, пока субъект балансирует на балансировочной доске.
[15]
Референции
- ↑ 1.0 1.1 1.2 Manganaro D, Alsayouri K. Анатомия, костный таз и нижняя конечность, голеностопный сустав. 2020 16 августа. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2020 Янв–.PMID: 31424742.
- ↑ Медиальный связочный комплекс анатомии голеностопного сустава. Доступно по адресу: http://www.youtube.com/watch?v=r8zHxUZnvW0
- ↑ 3,0 3,1 Вулф, MW & Uhl, Tim & Mattacola, Carl & McCluskey, LC. (2001). Тактика при растяжении связок голеностопного сустава (том 63, стр. 93, 2001). Американский семейный врач. 64. 386-386.
- ↑ Brand RL, Collins MD. Оперативное лечение связок голеностопного сустава. Clin Sports Med. 1982 Март; 1 (1): 117-30.
- ↑ Анатомия связок голеностопного сустава: дельтовидная связка.Доступно по адресу: http://www.youtube.com/watch?v=R0WSeOUwX3s
- ↑ де Фрис Дж. С., Керкхоффс Г. М., Бланкевоорт Л., ван Дейк К. Н.. Клиническая оценка динамического теста на слабость боковой связки голеностопного сустава. Коленная хирургия Sports Traumatol Arthrosc. 2010 Май; 18 (5): 628-33.
- ↑ Стресс-тест дельтовидной связки голеностопного сустава | Clinical Physio Premium. Доступно по адресу: http://www.youtube.com/watch?v=ou5KzSWaqE0
- ↑ Вывод из клинического случая — перелом голеностопного сустава и повреждение медиальной дельтовидной связки — Линдон Мейсон.Доступно по адресу: http://www.youtube.com/watch?v=tYmrsM3f-b4
- ↑ Лучшие упражнения по реабилитации голеностопного сустава для тех, кто восстанавливается после травмы лодыжки. Доступно по адресу: http://www.youtube.com/watch?v=3TYj_ugUM7w
- ↑ Mattacola CG, Dwyer MK. Реабилитация голеностопного сустава после острого растяжения или хронической нестабильности. J Athl Train . 2002; 37 (4): 413-429.
- ↑ Theraband Muscle Strength Inversion и Eversion. Доступно по адресу: http://www.youtube.com/watch?v=VyeqglvCwdE
- ↑ Mattacola CG, Lloyd JW.Влияние 6-недельной программы силовых и проприоцепционных тренировок на показатели динамического баланса: дизайн для одного случая. J Athl Train . 1997; 32 (2): 127-135.
- ↑ Söderman, Kerstin & Werner, S & Pietilä, T & Engström, B & Alfredson, Håkan. (2000). Тренировка на балансирной доске: Профилактика травматических повреждений нижних конечностей у футболисток? Проспективное рандомизированное интервенционное исследование. Коленная хирургия, спортивная травматология, артроскопия: официальный журнал ESSKA.8. 356-63.
- ↑ Лучшая система балансира для реабилитации голеностопного и коленного суставов, силы, баланса и проприоцепции. Доступно по адресу: http://www.youtube.com/watch?v=PB6469tDyLg.
- ↑ Упражнение на проприоцепцию голеностопного сустава. Доступно по адресу: http://www.youtube.com/watch?v=aTNwQr2Pqcw.
Травма дельтовидной связки голеностопного сустава | Сассексская клиника стопы и голеностопного сустава
Причины
Травмы медиальной связки голеностопного сустава возникают, когда голеностопный сустав и стопа вынуждены выходить за пределы их нормального диапазона движений, что приводит к растяжению или разрыву волокон связки.Из-за размера дельтовидной мышцы для ее повреждения требуется большая сила, и это отражается в редкости травм связок лодыжки. Обычно травма медиальной связки лодыжки возникает из-за выкручивания, поворота или скручивания лодыжки. Это может произойти изолированно или одновременно с другой травмой, такой как высокое растяжение связок голеностопного сустава или перелом голеностопного сустава.
Симптомы
Преобладающим симптомом травмы дельтовидной связки является припухлость и боль во всей лодыжке, особенно во внутренней ее части.Также могут появиться синяки, и у людей часто возникают проблемы с переносом веса на пораженную лодыжку после травмы. Это может привести к затруднению ходьбы и хромоте. Во время повреждения дельтовидной связки может возникнуть ощущение «хлопка».
Процедуры
При диагностике травмы дельтовидной связки врач может начать с медицинского осмотра, который проверяет тяжесть таких симптомов, как отек и синяк. Затем для оценки характера повреждения связки можно использовать такие тесты, как МРТ и рентген.
Сразу после травмы дельтовидной связки рекомендуется прикладывать лед и много отдыхать. Лечение льдом, которое можно применять в течение 15 минут за раз, помогает уменьшить воспаление. Это может потребоваться в течение нескольких дней, пока отек и боль не исчезнут.
Безрецептурные обезболивающие могут помочь облегчить боль после травмы дельтовидной связки. Мягкая растяжка используется для уменьшения боли и увеличения диапазона движений в период восстановления.Также обычно рекомендуется ряд физических упражнений, которые можно выполнять дома, чтобы укрепить мышцы вокруг пораженного голеностопного сустава.
Повреждение дельтовидной связки редко требует хирургического вмешательства. Даже в тех случаях, когда произошел полный разрыв связки, хирургическое вмешательство обычно не требуется, если приняты правильные меры по восстановлению, включая иммобилизацию.
Операция показана людям, у которых после восстановления после травмы наблюдается нестабильность медиального отдела голеностопного сустава.Это может вызвать частые падения и боль в средней части лодыжки. Операция по этому поводу включает укрепление поврежденной связки путем пересадки сухожилия. Сухожилие трупа обычно используется и проходит через медиальную лодыжку, таранную кость и пяточную кость так же, как и нормальная связка. Хирургия может длиться до 6 недель с использованием гипсовой повязки или ботинка с нагрузкой на ногу через 2 недели.
Травма медиальной связки голеностопного сустава | Physio Check
Медиальные связки голеностопного сустава представляют собой прочные конструкции внутри голеностопного сустава.Они предотвращают поворот стопы слишком далеко наружу по отношению к голени. Разрыв медиальных связок голеностопного сустава приводит к боли и нестабильности внутренней части голеностопного сустава.
Травма медиальных связок голеностопного сустава встречается довольно редко. Обычно при растяжении лодыжки рвутся боковые связки голеностопного сустава.
Описание состояния
Медиальные связки голеностопного сустава являются частью «дельтовидной связки».Это очень прочные связочные конструкции, состоящие из 4 компонентов. Эти связки растягиваются, когда стопа слишком сильно повернута наружу (выворот). Если сила, с которой это происходит, будет слишком большой, связки голеностопа будут повреждены. В тяжелых случаях связки могут разорваться. В большинстве случаев будут повреждены только несколько волокон или частей дельтовидной связки.
Причина и происхождение
Классическим способом повреждения медиальных связок голеностопного сустава является «выворотная травма».Это означает, что в результате несчастного случая или падения ступня поворачивается наружу с чрезмерной силой. Например, когда кто-то делает неправильный шаг или когда на лодыжку действует внешняя сила, вызывая ее растяжение, что может случиться в контактных видах спорта, таких как футбол.
Длительная перегрузка медиальных связок голеностопного сустава также может вызывать боль. Если связки голеностопного сустава многократно растягиваются во время занятий спортом, это может в конечном итоге вызвать симптомы. Примеры включают виды спорта, которые включают повторяющиеся короткие и быстрые изменения направления, такие как футбол, баскетбол и волейбол.
Признаки и симптомы
- Боль на внутренней стороне лодыжки.
- Пассивное вращение стопы наружу (выворот) растягивает поврежденные связки голеностопного сустава и вызывает боль.
- Давление на медиальные связки голеностопного сустава болезненное.
- Чувство нестабильности (например, при спуске с горы, спуске по лестнице или ходьбе по неровной поверхности).
- Возможно, лодыжка опухла и покрылась синяком (внутреннее кровотечение).
Диагностика
Лечение
Лечение зависит от тяжести травмы. Физиотерапия направлена на улучшение стабильности голеностопного сустава путем облегчения оптимального восстановления связок голеностопного сустава и тренировки мышц, чтобы они частично обрели стабильность. Хирургическая реконструкция может рассматриваться, если связки голеностопного сустава полностью разорваны.
При отсутствии осложнений лечение может длиться от 3 до 6 недель.В более тяжелых случаях выздоровление может занять от нескольких месяцев до более года.
Совет
Вы можете проверить свои симптомы с помощью онлайн-физиотерапевтического осмотра или записаться на прием к физиотерапевту в вашем районе.
Список литературы
Хинтерманн, Б. (2003). Медиальная нестабильность голеностопного сустава. Foot Ankle Clin N Am. 2003; 8: 723-738.
Нугтерен, К. ван и Винкель, Д. (2009). Onderzoek en behandeling van de voet. Houten: Bohn Stafleu van Loghum.
Боль в лодыжке (медиальная) — симптомы, причины, лечение и реабилитация
Боль в лодыжке медиально — это боль внутри лодыжки. Здесь мы объясняем частые постепенные и острые травмы медиальной лодыжки.
Боль в медиальной лодыжке возникла внезапно или развивалась постепенно?
Внезапное начало
Постепенное начало
Острое растяжение связок, деформации и переломы голеностопного сустава
Внезапно возникшие травмы голеностопного сустава, такие как растяжение связок и переломы голеностопного сустава, известны как острые травмы голеностопного сустава возникает, когда лодыжка скручивается внутрь.Это происходит гораздо реже, чем нормальная деформация голеностопного сустава, и часто сопровождается переломом малоберцовой кости.
Растяжение связок голеностопного сустава — обычное растяжение связок голеностопного сустава, вероятно, вызовет наибольшую боль снаружи голеностопа. Однако ушиб кости на внутренней стороне лодыжки также может возникнуть в результате сдавливания.
Переломы голеностопного сустава — перелом любой из костей, составляющих голеностопный сустав. Существует ряд различных типов перелома лодыжки с симптомами сильной боли и отека.
Посмотреть все острые травмы голеностопного сустава
Чрезмерное использование / хроническая боль в медиальной лодыжке
Следующие травмы являются частыми причинами боли на внутренней стороне лодыжки, которая возникает постепенно с течением времени, часто из-за чрезмерного использования:
Тендинопатия задней большеберцовой мышцы / тендинит
Тендинопатия задней большеберцовой мышцы — это дегенерация сухожилия задней большеберцовой мышцы на внутренней стороне голеностопного сустава. Сухожилие задней большеберцовой мышцы проходит сразу позади и ниже медиальной лодыжки (костный надрез) на внутренней стороне голеностопного сустава.
- Боль может также исходить под сводом стопы по ходу сухожилия.
- Это чаще встречается у спортсменок старшего возраста, которые много ходят или бегают.
- Однако спортсмены, которые занимаются спортом и активностью, например, балетными танцами, катанием на коньках или бегом на беговой дорожке с поворотами, подвергаются более высокому риску.
- Тендинит относится к фактическому «воспалению». Тендинопатия включает износ или дегенерацию, которые, скорее всего, являются наиболее долгосрочными травмами.
Подробнее о тендинопатии задней большеберцовой мышцы
Тендинопатия длинного сгибателя большого пальца стопы
Тендинопатия длинного сгибателя большого пальца или тендинит сгибателя — это воспаление или дегенерация сухожилий сгибателей стопы. Симптомы включают:
- Боль внутри лодыжки.
- В частности, боль по всей длине сухожилия, когда оно проходит вокруг задней части медиальной лодыжки и достигает свода стопы.
Подробнее о тендините длинного сгибателя большого пальца стопы
Зажатие медиального пяточного нерва
Зажатие медиального пяточного нерва имеет симптомы, сходные с симптомами синдрома тарзального канала.
- Медиальный пяточный нерв защемляется или защемляется на внутренней стороне лодыжки.
- Боль исходит от внутренней части щиколотки и пятки к центру пятки.
Подробнее о защемлении медиального пяточного нерва
Синдром тарзального канала
Синдром тарзального канала вызывается давлением на задний большеберцовый нерв, когда он проходит по внутренней стороне лодыжки.
- Это может вызвать жгучую боль в пятке, которая может отдавать в свод стопы.
- Подошва стопы может онеметь или в ней могут быть иголки.
- Лечение включает отдых и выявление основной причины заболевания.
- Большинство из них проходят лечение холодом, физиотерапию и биомеханическую оценку, однако в некоторых случаях требуются инъекции и хирургическое вмешательство.
Подробнее о синдроме тарзального туннеля
Напряженный перелом талара
Таранная кость — это кость в верхней части лодыжки, на которой располагается большеберцовая или большеберцовая кость.Стресс-перелом таранной кости — это волосная трещина в кости, вызванная чрезмерным использованием.
- Симптомы чаще включают постепенное возникновение боли снаружи лодыжки, но также могут ощущаться изнутри.
- Физические упражнения усугубят симптомы, особенно бег, и симптомы уменьшатся после отдыха.
Подробнее о стрессовом переломе Талара
Напряженный перелом медиальной лодыжки
Медиальная лодыжка — это костная насадка на внутренней стороне лодыжки.Стресс-перелом медиальной лодыжки может произойти, но очень редко 2 .
- Он вызывает боль внутри лодыжки, которая усиливается при физической активности, особенно при беге и прыжках.
- У вас будет определенная точечная болезненность над медиальной лодыжкой, где расположен перелом.
- У вас тоже может появиться опухоль, но не во всех случаях.
- Если стрессовый перелом находится на ранней стадии, он может не обнаружиться на рентгеновском снимке, но сканирование костей, компьютерная томография или МРТ могут подтвердить диагноз.
Подробнее о стрессовом переломе медиальной лодыжки
Задний удар голеностопного сустава
Удар голеностопного сустава — это когда костный рост в передней или задней части голеностопной кости ограничивает нормальный диапазон движений лодыжки. Удар означает, что ткани застряли между костями.
- Боль обычно ощущается в задней части лодыжки, но может исходить или проявляться на внутренней стороне лодыжки.
- Нежность за нижним концом малоберцовой кости.
- Боль, скорее всего, будет усиливаться в конце движения, когда ступня направлена вниз в подошвенное сгибание, а ступня направлена вниз.
- Подъем на цыпочки может быть болезненным. Рентген может выявить любые костные шпоры на таранной кости (пяточной кости) и конце большеберцовой кости (большеберцовой кости).
Подробнее о ущемлении голеностопного сустава
Вывих сухожилия задней большеберцовой мышцы
Вывих сухожилия задней большеберцовой мышцы в спорте встречается редко. Это происходит, когда большеберцовая мышца вытягивает сухожилие из удерживающего его пространства.Retinaculum — это ткань, которая удерживает его на внутренней стороне лодыжки. Симптомы включают:
- Умеренная боль внутри лодыжки.
- Возможно, вы не сможете опереться на травмированную лодыжку.
Лечение включает немедленную операцию по восстановлению ретинакула 1 . Затем голеностопный сустав иммобилизуют в прогулочном ботинке (без нагрузки) на 6 недель. Затем для защиты и поддержки используется фиксатор для голеностопа. Можно начинать упражнения на подвижность голеностопного сустава.
Тем не менее, важно избегать инверсии с сопротивлением (поворота стопы внутрь против сопротивления, так как это может вызвать чрезмерную нагрузку на внутреннюю часть лодыжки.
Сопутствующая боль
Боль на внутренней стороне лодыжки может быть вызвана травмами или состояния в других частях тела. Например, седалищная боль в пояснице может распространяться вниз в ногу. Застрявшие нервы в стопе также могут вызывать боль в медиальной лодыжке.
Боль в медиальной лодыжке — важно, не пропустите:
травмы обычно не вызывают боли внутри лодыжки, однако, если их пропустить, могут возникнуть более серьезные долгосрочные повреждения.
Напряженный перелом ладьевидной кости
- Симптомы стрессового перелома ладьевидной кости включают плохо локализованную боль в средней части стопы, которая усиливается при нагрузке.
- Боль может исходить по внутреннему своду стопы и быстро утихать с отдыхом, а затем снова возвращаться по мере возобновления тренировки.
- Можно почувствовать болезненность, когда большой палец прижат к верхней части стопы над ладьевидной костью, это называется точкой N.
Подробнее о переломах ладьевидной кости при напряжении.
Осложнения растяжения связок голеностопного сустава
- Осложнения растяжения связок голеностопного сустава и комплексного регионального болевого синдрома также не следует упускать из виду.
Ссылки и дополнительная литература
- Rolf C, Guntner P, Ekenman I et al. Вывих сухожилия задней большеберцовой мышцы: диагностика и лечение. J Хирургия голеностопного сустава стопы 1997; 36 (1): 63–5.
- Брукнер П., Беннелл К., Мэтисон Г. Трещины под напряжением.


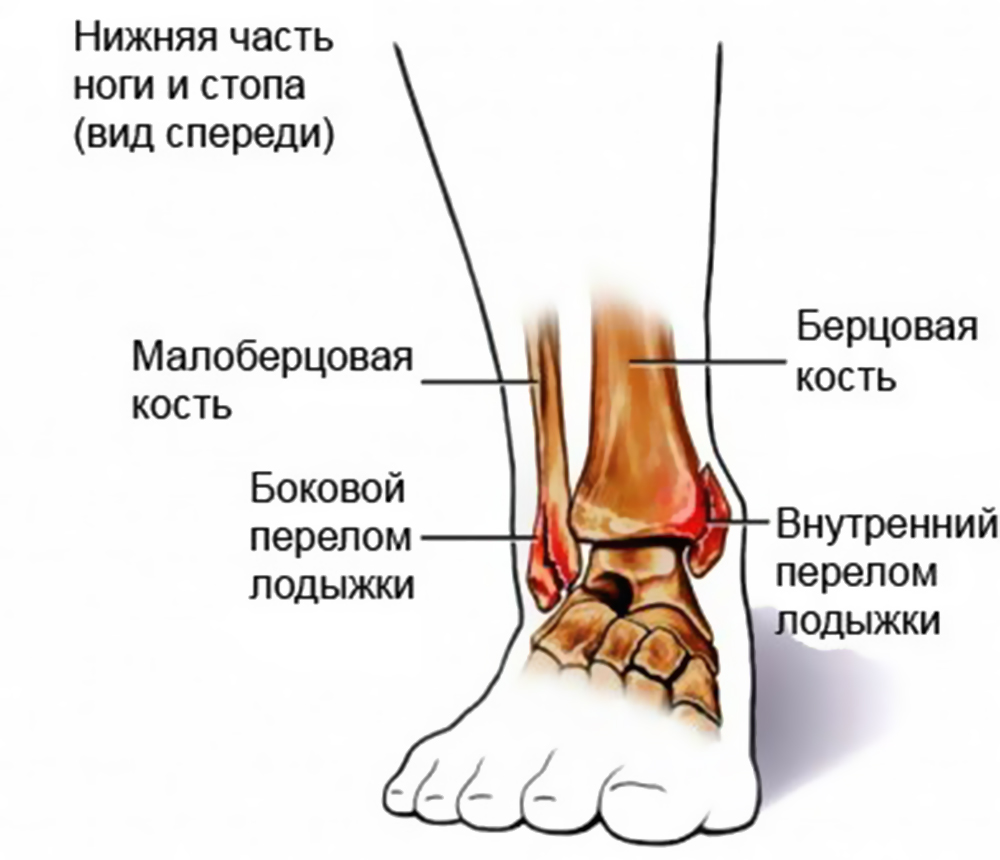
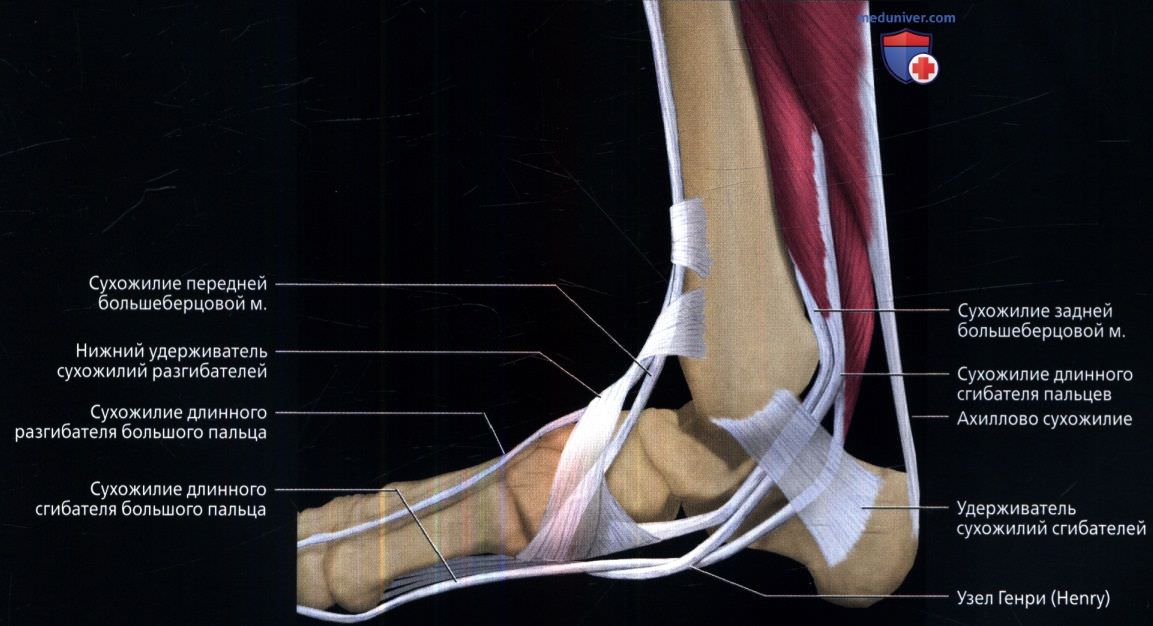
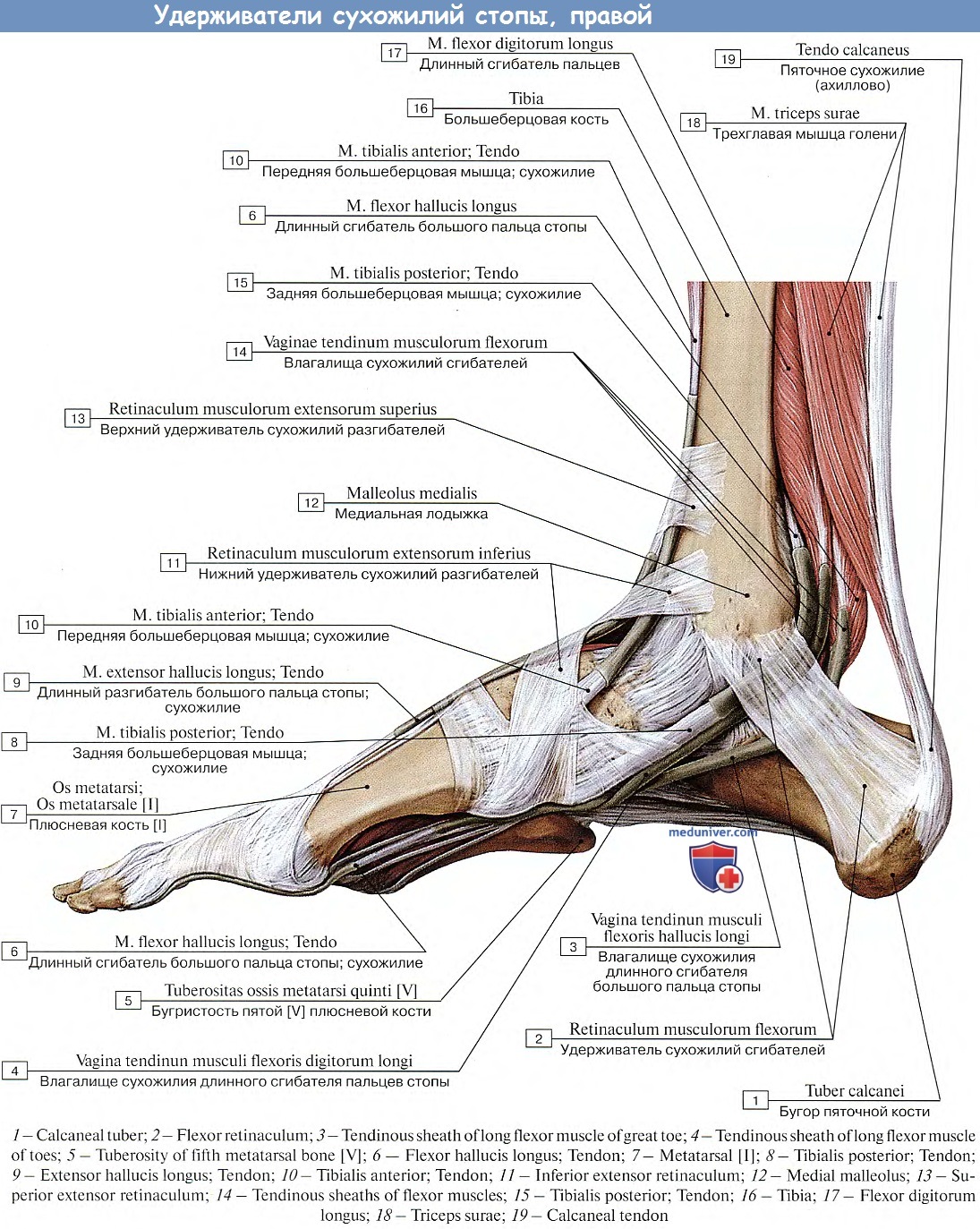
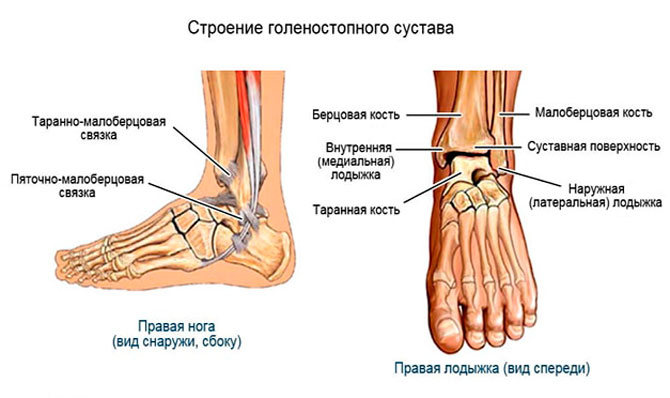

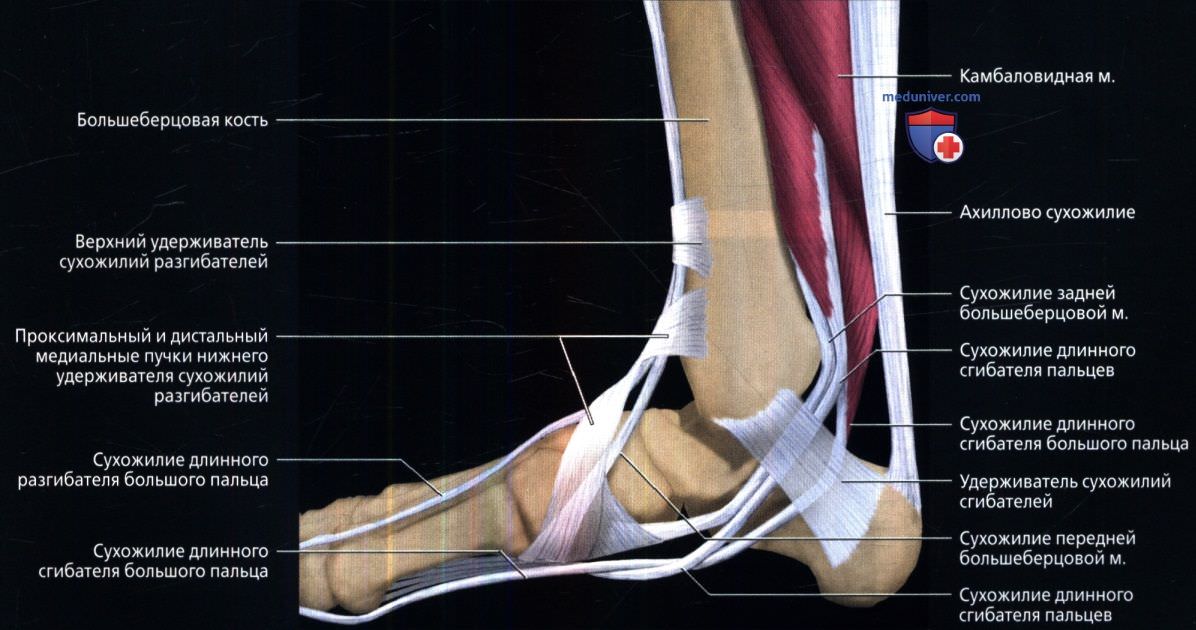
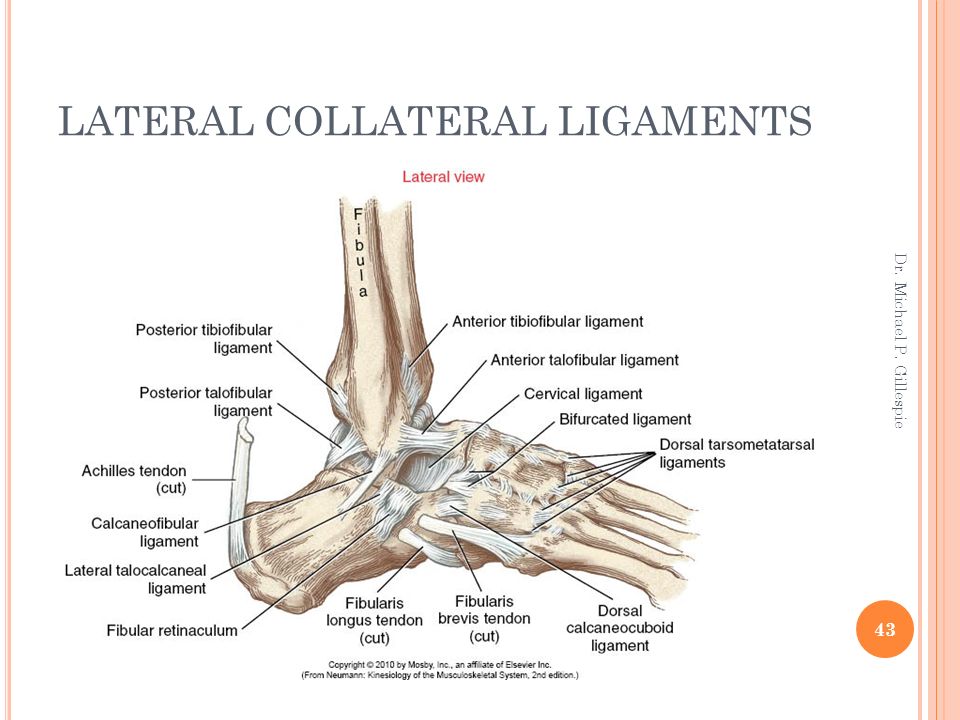
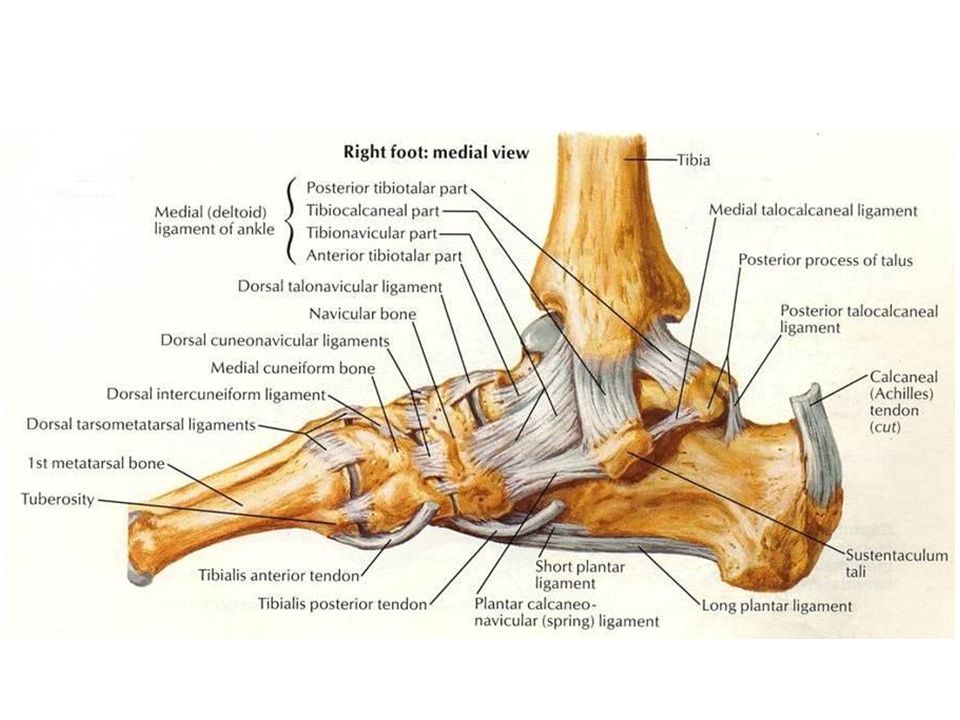 Его пересекают сухожилия задней большеберцовой мышцы и длинного сгибателя пальцев
Его пересекают сухожилия задней большеберцовой мышцы и длинного сгибателя пальцев
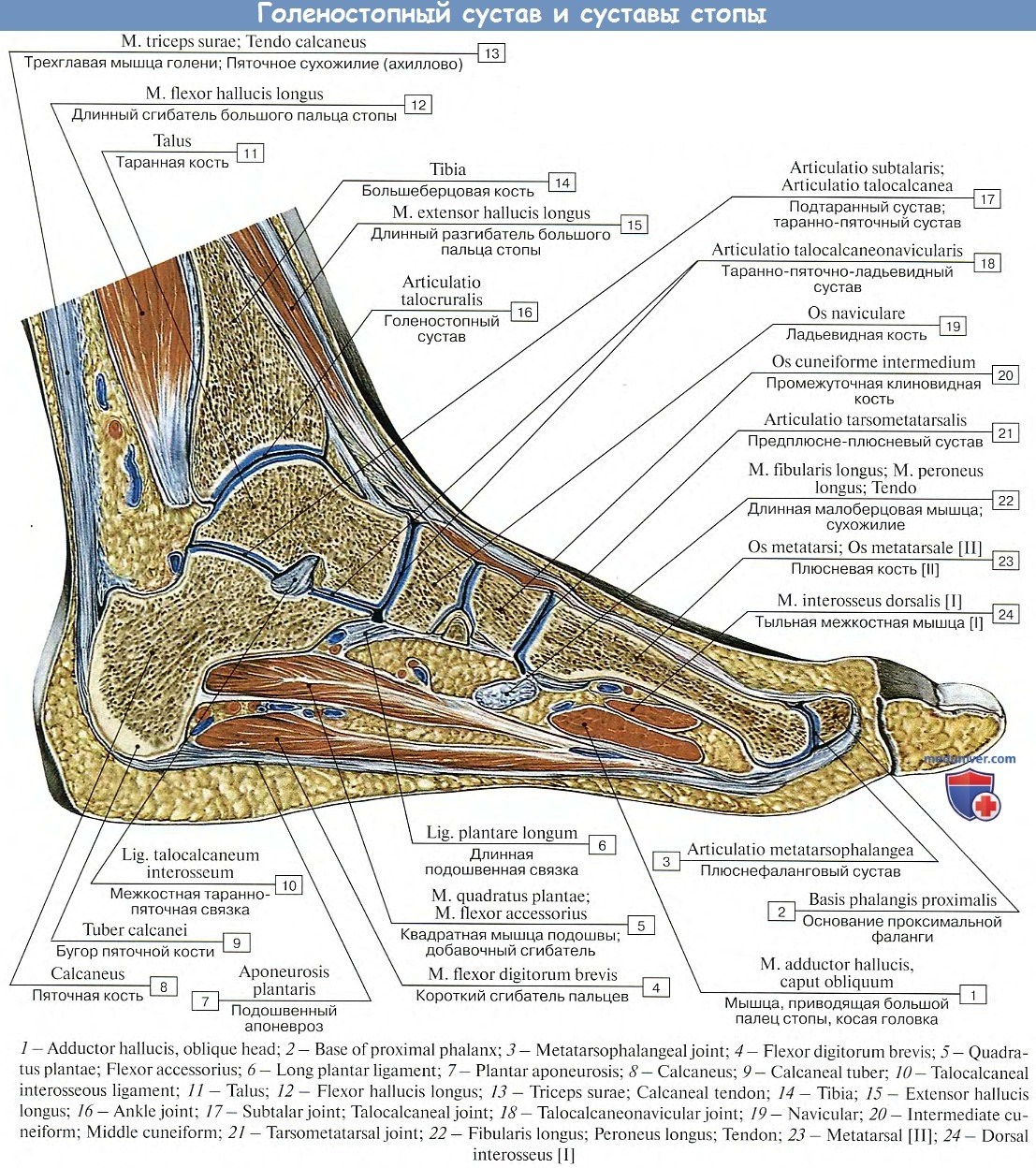 Доступно по адресу: http://www.youtube.com/watch?v=ou5KzSWaqE0
Доступно по адресу: http://www.youtube.com/watch?v=ou5KzSWaqE0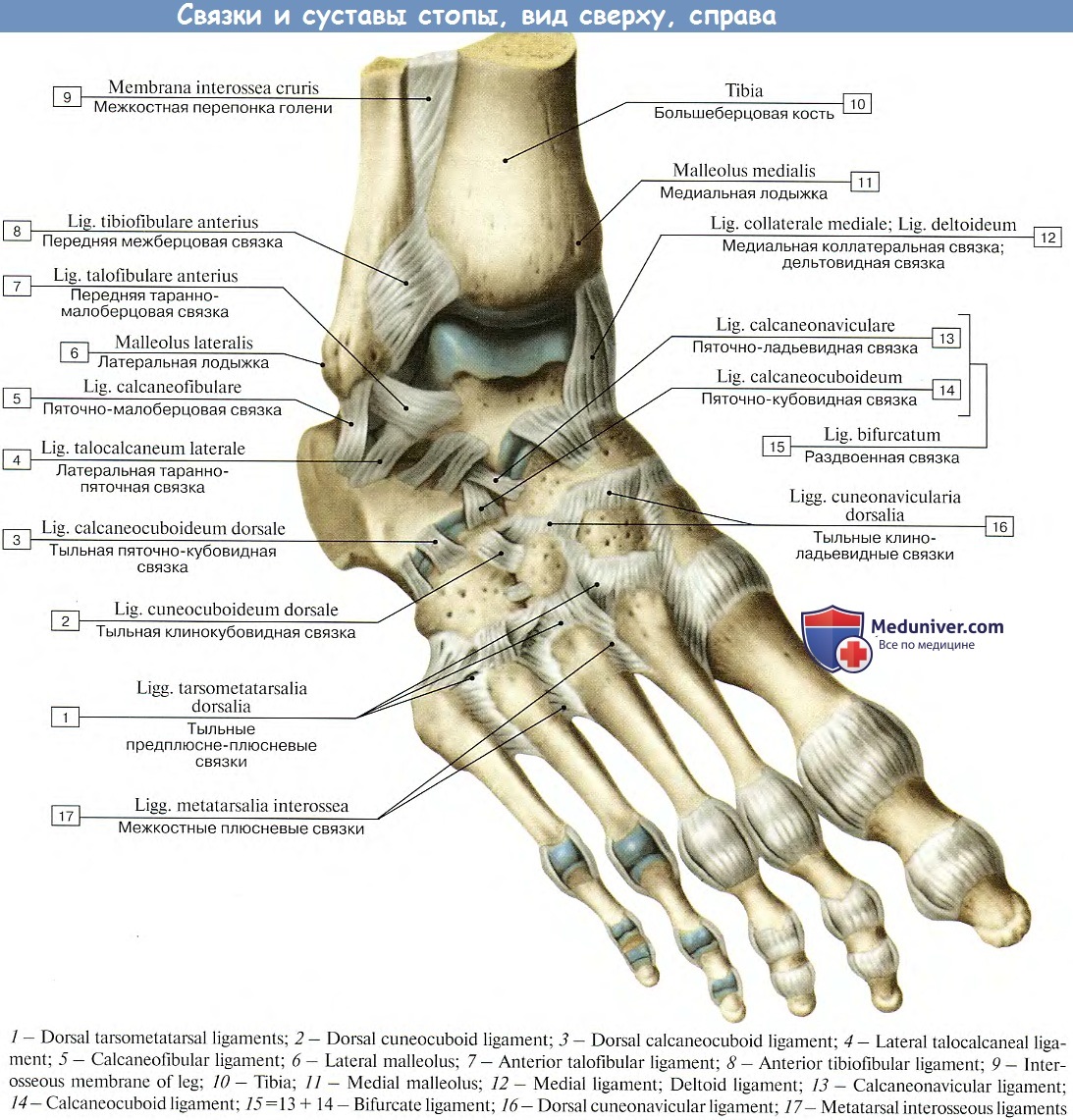 Доступно по адресу: http://www.youtube.com/watch?v=3TYj_ugUM7w
Доступно по адресу: http://www.youtube.com/watch?v=3TYj_ugUM7w Его пересекают сухожилия задней большеберцовой мышцы и длинного сгибателя пальцев
Его пересекают сухожилия задней большеберцовой мышцы и длинного сгибателя пальцев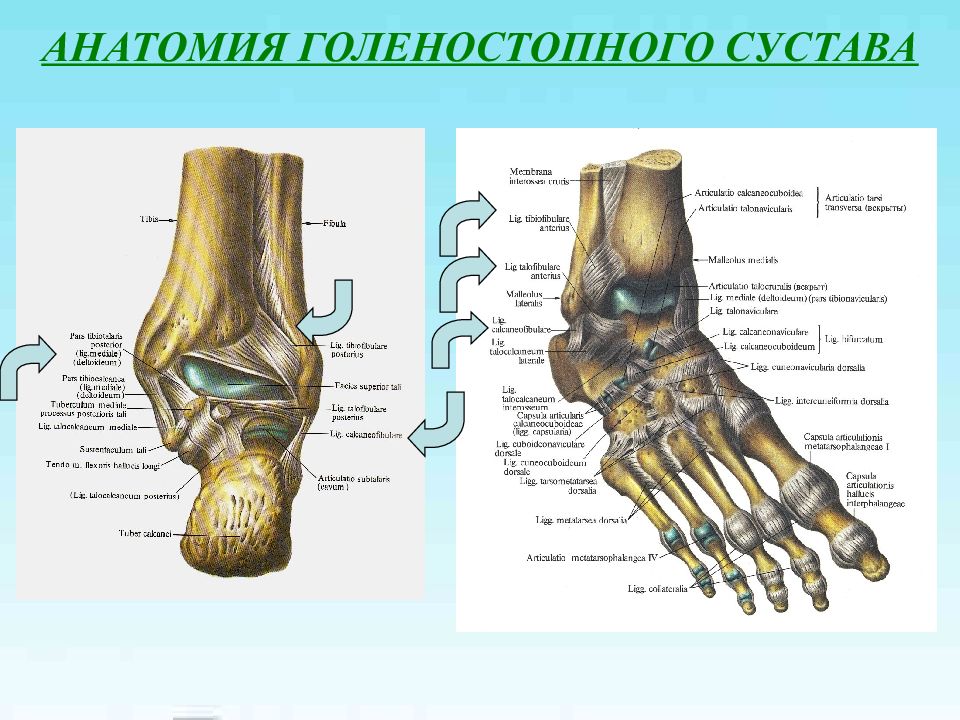
 Доступно по адресу: http://www.youtube.com/watch?v=ou5KzSWaqE0
Доступно по адресу: http://www.youtube.com/watch?v=ou5KzSWaqE0